JP2005292936A - Payment system and method for medical insurance self-payment portion, and computer program - Google Patents
Payment system and method for medical insurance self-payment portion, and computer program Download PDFInfo
- Publication number
- JP2005292936A JP2005292936A JP2004103520A JP2004103520A JP2005292936A JP 2005292936 A JP2005292936 A JP 2005292936A JP 2004103520 A JP2004103520 A JP 2004103520A JP 2004103520 A JP2004103520 A JP 2004103520A JP 2005292936 A JP2005292936 A JP 2005292936A
- Authority
- JP
- Japan
- Prior art keywords
- payment
- insured
- amount
- medical
- medical insurance
- Prior art date
- Legal status (The legal status is an assumption and is not a legal conclusion. Google has not performed a legal analysis and makes no representation as to the accuracy of the status listed.)
- Pending
Links
- 238000000034 method Methods 0.000 title claims description 39
- 238000004590 computer program Methods 0.000 title claims description 5
- 238000012797 qualification Methods 0.000 claims abstract description 13
- 230000008569 process Effects 0.000 claims description 32
- 238000012790 confirmation Methods 0.000 claims description 14
- 238000012545 processing Methods 0.000 claims description 9
- 230000008901 benefit Effects 0.000 claims description 8
- 238000011282 treatment Methods 0.000 description 9
- 230000008520 organization Effects 0.000 description 8
- 230000005540 biological transmission Effects 0.000 description 5
- 230000007246 mechanism Effects 0.000 description 5
- 238000004891 communication Methods 0.000 description 4
- 230000000694 effects Effects 0.000 description 3
- 230000006870 function Effects 0.000 description 3
- 230000036541 health Effects 0.000 description 3
- 230000008859 change Effects 0.000 description 2
- 239000003814 drug Substances 0.000 description 2
- 230000007547 defect Effects 0.000 description 1
- 230000003831 deregulation Effects 0.000 description 1
- 238000013461 design Methods 0.000 description 1
- 201000010099 disease Diseases 0.000 description 1
- 208000037265 diseases, disorders, signs and symptoms Diseases 0.000 description 1
- 238000005516 engineering process Methods 0.000 description 1
- 230000006872 improvement Effects 0.000 description 1
- 230000003993 interaction Effects 0.000 description 1
- 230000002093 peripheral effect Effects 0.000 description 1
- 230000009467 reduction Effects 0.000 description 1
- 238000012216 screening Methods 0.000 description 1
Images
Landscapes
- Financial Or Insurance-Related Operations Such As Payment And Settlement (AREA)
- Medical Treatment And Welfare Office Work (AREA)
Abstract
Description
本発明は、医療保険の自己負担分の支払いを後払いで行う際に用いて好適な医療保険自己負担分の支払システムおよび方法ならびにコンピュータプログラムに関する。 The present invention relates to a medical insurance self-payment payment system and method, and a computer program, which are preferably used when paying the self-payment of medical insurance by postpay.
従来の医療保険制度では、各国民が、健康保険、共済組合、国民健康保険等の医療保険に加入し、毎月保険料を支払うことで、医療機関で治療を受けた場合にはその医療費の一定(7割等)の割合が医療保険から支払われるようになっている(以下、その医療保険から支払われる割合の医療費を医療保険保険給付分とする。)。そして、残りの割合(3割等)の医療費は、各個人が直接支払うようになっている(以下、その割合分の医療費を医療保険自己負担分とする。)。 In the conventional medical insurance system, each citizen takes out medical insurance such as health insurance, mutual aid association, national health insurance, etc. and pays monthly insurance premiums. A certain percentage (70%, etc.) is paid from medical insurance (hereinafter, the medical expenses paid from the medical insurance are referred to as medical insurance insurance benefits). The remaining portion (30%, etc.) of medical expenses is paid directly by each individual (hereinafter, the medical expenses corresponding to the proportion are referred to as the self-payment of medical insurance).
医療保険から支払われる医療費は、病院、診療所、薬局等の各医療機関で項目毎に作成されたレセプト(診療(調剤)報酬明細書)を用いて、医療保険の各保険者(健保組合、国、地方自治体等)に対して請求される。実際には、多くの場合、レセプトは、各医療機関から一旦、公的な機関である審査支払機関に送付される。そして、専門的な知識を持つ職員によってレセプトの内容が審査された後に、各保険者に対して一括して請求がなされる。支払いの方は、保険者から審査支払機関を介して各医療機関に対して行われるようになっている。この場合、請求から支払いまでの期間は通常2カ月程度である。 The medical expenses paid from the medical insurance are each insurance insurer (health insurance association) using the receipts (medical treatment (dispensing) remuneration statement) created for each item at each medical institution such as a hospital, clinic, pharmacy, etc. , Country, local government, etc.). In practice, the receipt is often sent from each medical institution to an examination / payment institution that is a public institution. Then, after the contents of the receipt are examined by a staff member with specialized knowledge, a claim is made to each insurer in a lump. Payment is made from the insurer to each medical institution through an examination and payment institution. In this case, the period from billing to payment is usually about two months.
一方、自己負担分の医療費は、通常、一日の診療毎に精算される。被保険者は、診療が終わったところで、医療機関の会計部署に行き、現金等で支払いを済ませることになる。
レセプトによって請求される医療保険保険給付分については、上述したように審査支払機関を介した支払いが一般的であった。これに対して、近年、規制緩和に合わせIT(情報技術)を利用することで、審査支払機関を介さずに直接、医療機関と保険者との間でレセプトによる請求・支払い情報をやりとりするシステムが構築されてきている。例えば、医療機関と保険者間の大量のレセプト情報の送受信を仲介する機関において、保険者で支払いを留保したレセプトを医療機関に差し戻すための仕組みを採用したものがある(例えば、特許文献1)。あるいは、仲介機関における情報の漏洩等を防止するため、医療機関と保険者に各情報を暗号化するための手段を設けたものがある(例えば、特許文献2)。
また、ファクタリングによるビジネスモデルを用いることで、審査支払機関に対する債権の現金化に要する期間の短縮化を図った商品がある。このファクタリングの際に留意すべき点は、医療機関が発行するレセプトのすべてがそのままの額で査定されるというわけではないことである。すなわち、レセプトの内容に不適切な点がある場合には、請求額が減じられたり、留保されたりしてしまうことがあるのである。よって、上記のような商品では、各医療機関で発生した診療報酬請求権(診療報酬債権)を100%信用がある債権として扱うのではなく、一定の不良を含むものとして扱っている。したがって、債権譲受人は、通常8割程度に割り引いて診療報酬債権を現金化する。そして、1〜2ヵ月後に、審査支払機関で支払額が確定したところで、残りの債権分の支払いがなされるようになっている。そのため、当初に現金化される割合は、例えば8割程度と低いもののとなっている。
On the other hand, the medical expenses for the self-payment are usually settled for each medical treatment per day. The insured person goes to the accounting department of the medical institution when the medical treatment is over, and pays with cash.
As described above, payment for medical insurance insurance benefits claimed by a receipt is generally made through an examination payment organization. On the other hand, in recent years, IT (Information Technology) is used in line with deregulation, and a system that exchanges billing / payment information by receipt between a medical institution and an insurer directly without going through an examination / payment institution. Has been built. For example, in an organization that mediates transmission / reception of a large amount of receipt information between a medical institution and an insurer, there is one that employs a mechanism for returning a receipt reserved by an insurer to the medical institution (for example, Patent Document 1). ). Alternatively, there is a medical institution and an insurer provided with a means for encrypting each information in order to prevent information leakage in an intermediary organization (for example, Patent Document 2).
In addition, there are products that use a business model based on factoring to shorten the time required for cashing credits to the examination and payment institution. A point to keep in mind when factoring is that not all of the receipts issued by medical institutions are assessed at their exact cost. In other words, if there is an inappropriate point in the contents of the receipt, the amount charged may be reduced or reserved. Therefore, in the products as described above, the medical fee claim right (medical fee claim) generated at each medical institution is not treated as a claim with 100% credit, but as a certain defect. Therefore, the receivable assignee usually discounts about 80% and cashes the medical treatment receivable. Then, one or two months later, when the payment amount is fixed by the examination and payment institution, the remaining portion of the claim is paid. Therefore, the ratio of cashing at the beginning is as low as about 80%, for example.
以上のような技術は、主にレセプトを用いて請求される医療保険保険給付分についての事項である。一方、医療保険自己負担分については、上記のように現金で日ごとに支払いがなされることが一般的である。一部には、クレジットカードや、デビットカードを使用できるようにした医療機関もでてきている(例えば特許文献3)。しかし、請求内容に対してのチェック体制については特に技術的変化はみられていない。例えば、レセプト審査と同様に自己負担分の支払内容を審査するような仕組みや、医療保険保険給付分について医療機関からの請求が減額されたような場合にその割合を医療保険自己負担分に反映させるような仕組みは構築されていなかった。 The above-described techniques are mainly matters relating to medical insurance insurance benefits that are claimed using a receipt. On the other hand, as for the medical insurance self-payment, it is common that payment is made on a daily basis in cash as described above. Some medical institutions have made it possible to use credit cards and debit cards (for example, Patent Document 3). However, there has been no particular technical change in the check system for claims. For example, in the same way as in the case of receipt screening, if the payment from the medical institution is reduced for the medical insurance insurance benefits, the ratio is reflected in the medical insurance self-payments. No mechanism has been established.
また、保険者においては、医療保険保険給付分についてのレセプトを審査する際に、自己負担分として各被保険者がすでに支払った金額を知ることができれば、より詳細な審査が可能になるという考え方がある。そのため、自己負担分についての情報を入手したいという要望があった。
上述したように窓口での後払い化は現状あまり進んでいない。この後払い化は、単に、医療機関と被保険者側で現金を準備する必要がなくなるというだけはでなく。例えば次のような利便性向上の効果が期待できる。すなわち、医療機関における待ち時間は、診療前の待ち時間だけではなく、診療後の会計での待ち時間も大きな要素である。これは、いろいろな部署で種々の検査や診療を受けた後にはそれらについての情報が会計に集まるまでに比較的長い時間を要する場合があることや、会計処理事態が複雑化していることなどに影響されている。 As mentioned above, postpayment at the counter has not progressed much. This postpayment does not just eliminate the need for medical institutions and insured to prepare cash. For example, the following convenience improvement effects can be expected. That is, the waiting time at a medical institution is not only a waiting time before medical treatment but also a waiting time for accounting after medical treatment is a major factor. This is because, after receiving various examinations and medical treatments at various departments, it may take a relatively long time for the information to be collected for accounting, and the accounting process is complicated. Has been affected.
一方、通常の売買契約と異なり、医療機関においては会計の際に診療行為の内容を変更することほとんどあり得ず、また、会計の際に事前に内容を確認することもほとんど行われていない。すなわち、会計時には診療行為はすでに実施済みであり、また薬の内容等もすべて確定している(「診療」というサービスが「疾病を治す」ことの包括委任であることによる)。また、その報酬額については、その場では一般に医療機関にすべてまかせている状況である。よって、仮に、署名や暗証番号の入力を必要とせずに、後払いで支払いを行うことができる仕組みが提供されれば、双方でその仕組みを使用することを事前に確認しておけば、例えば、診療が終了したところ(あるいは薬を受け取ったところ)で、会計処理を行わずに(金額を確認せずに)、医療機関を離れることが可能になるのである。
このような仕組みが提供されれば、医療機関における待ち時間を大きく低減でき医療機関における業務の集中を回避でき、会計窓口における現金の取扱に関わる種々の問題をことごとく解決できると考えられる。
On the other hand, unlike ordinary sales contracts, medical institutions rarely change the content of medical practice at the time of accounting, and rarely confirm the content in advance at the time of accounting. In other words, at the time of accounting, the medical practice has already been carried out, and the contents of the medicine are all confirmed (because the service of “medical treatment” is a comprehensive commission of “cure the disease”). In addition, the amount of remuneration is generally left to medical institutions on the spot. Therefore, if a mechanism is provided that allows you to make a postpay payment without the need to enter a signature or PIN, if both sides use the mechanism in advance, It is possible to leave the medical institution when the medical treatment is completed (or when the medicine is received) without performing accounting (without checking the amount).
If such a mechanism is provided, the waiting time at the medical institution can be greatly reduced, the concentration of work at the medical institution can be avoided, and various problems relating to the handling of cash at the accounting window can be solved.
本発明は、このような事情に鑑みてなされたもので、署名や暗証番号の入力を必要とせずに後払いで支払いを行うことができる医療保険自己負担分の支払システムおよび支払方法ならびにそのコンピュータプログラムを提供することを目的とする。 The present invention has been made in view of such circumstances, and is a payment system and payment method for the self-payment of medical insurance that can be paid in a post-payment without the need to input a signature or a personal identification number, and a computer program therefor The purpose is to provide.
上記課題を解決するため、本発明における医療保険自己負担分の支払システムは、医療機関から請求された医療保険の被保険者に対する医療保険自己負担分の支払いを立替えるサービスの対象者を登録する対象被保険者登録手段と、被保険者の識別情報を記録した記憶手段からその識別情報を読み取る読取手段と、読み取った識別情報に基づいてその被保険者が前記対象被保険者登録手段によって登録された被保険者であるかどうかを確認する資格認証手段と、前記資格認証手段による確認結果に基づいて、その被保険者に対する医療保険自己負担立替え分の支払いを請求する立替払い請求手段と、立替払い請求手段が請求した請求額に対して支払い処理する立替支払額決定手段と、前記医療機関からの医療保険自己負担分の立替え払い請求額に対する立替え支払額の求償分としての請求額を決定する被保険者請求額決定手段とを備えたことを特徴とする。 In order to solve the above-mentioned problems, the medical insurance self-payment payment system according to the present invention registers a target person of a service for changing the payment of the medical insurance self-payment to the insured of the medical insurance requested by the medical institution. Target insured person registration means, reading means for reading the identification information from the storage means in which the identification information of the insured person is recorded, and the insured person registered by the target insured person registration means based on the read identification information Qualification authentication means for confirming whether or not the insured person has been incurred, and reimbursement requesting means for requesting payment of the medical insurance self-payment for the insured person based on the confirmation result by the qualification authentication means; , A reimbursement amount determining means for processing the amount charged by the reimbursement request means, and a reimbursement request for the self-payment of the medical insurance from the medical institution Characterized by comprising a insured billing determination means for determining a billing as reimbursement amount payments advance against.
また、本発明において、前記立替払い請求手段は、前記資格認証手段による確認結果と、被保険者が前記医療保険自己負担分に対して支払い立替えサービスを受ける意思があるか否ついての確認結果とに基づいて、請求するか否かを決定することを特徴とする。 Further, in the present invention, the reimbursement requesting means includes a confirmation result by the qualification authentication means and a confirmation result as to whether or not the insured is willing to receive a payment replacement service for the medical insurance self-payment. Based on the above, it is determined whether to charge or not.
また、本発明において、前記被保険者請求額決定手段は、被保険者に対する医療保険自己負担分が、医療保険の保険者等から付加給付、高額療養費の特別の支給を受ける条件を満たすものであるか否かを判定し、条件を満たすと判定した場合には、被保険者に代わってその支給を支給請求先に対して請求し、前記被保険者に対しては支給請求額に基づいて補正した額を、求償分としての請求額として決定することを特徴とする。 Further, in the present invention, the insured claim amount determining means satisfies the condition that the medical insurance self-payment for the insured person receives a special payment of additional benefits and high medical expenses from the insurer of the medical insurance. If it is determined that the condition is satisfied, the payment is charged to the invoiced party on behalf of the insured person, and the insured person is based on the requested amount. The amount corrected in this way is determined as a billing amount as a compensation amount.
また、本発明における医療保険自己負担分の支払い方法は、医療機関から請求された医療保険の被保険者に対する医療保険自己負担分の支払いを立替えるサービスの対象者を登録する過程と、被保険者の識別情報を記録した記憶手段からその識別情報を読み取る過程と、読み取った識別情報に基づいてその被保険者が前記対象被保険者登録手段によって登録された被保険者であるか否かを確認する過程と、前記確認結果に基づいて、その被保険者に対する医療保険自己負担立替え分の支払いを請求する過程と、前記請求額に対して支払い処理を行う過程と、前記医療機関からの医療保険自己負担分の立替え払い請求額に対する立替え支払額の求償分としての請求額を決定する過程とを有することを特徴とする。 Further, the payment method for the self-payment of the medical insurance in the present invention includes a process of registering a person who is subject to a service for changing the payment of the self-pay for the medical insurance to the insured of the medical insurance requested from the medical institution, A process of reading the identification information from the storage means in which the identification information of the person is recorded, and whether or not the insured person is an insured person registered by the target insured person registration means based on the read identification information. A process of confirming, a process of requesting payment for the insured's self-payment for the insured person based on the confirmation result, a process of performing a payment process for the amount of the claim, a process from the medical institution And a step of determining a claim amount as a reimbursement amount of the advance payment amount with respect to the advance payment request amount for the medical insurance self-payment.
また、本発明は、医療保険自己負担分の支払いを後払いで行う支払システムに用いられるコンピュータプログラムであって、医療機関から請求された医療保険の被保険者に対する医療保険自己負担分の支払いを立替えるサービスの対象者を登録する処理と、被保険者の識別情報を記録した記憶手段からその識別情報を読み取る処理と、読み取った識別情報に基づいてその被保険者が前記対象被保険者登録手段によって登録された被保険者であるか否かを確認する処理と、前記確認結果に基づいて、その被保険者に対する医療保険自己負担立替え分の支払いを請求する処理と、前記請求額に対して支払い処理を行う処理と、前記医療機関からの医療保険自己負担分の立替え払い請求額に対する立替え支払額の求償分としての請求額を決定する処理とを少なくとも1つのコンピュータにより実行させることを特徴とする。 In addition, the present invention is a computer program used in a payment system that pays for the medical insurance self-payment by post-payment, and establishes the payment for the medical insurance self-pay for the insured person of the medical insurance requested by the medical institution. A process of registering a target person of the service to be replaced, a process of reading the identification information from the storage means in which the identification information of the insured person is recorded, and the insured person registers the target insured person based on the read identification information A process for confirming whether or not the person is an insured registered by the process, a process for requesting payment of the medical insurance self-payment for the insured person based on the confirmation result, and And processing for determining a billing amount as a reimbursement amount of the reimbursement payment amount with respect to the reimbursement payment amount of the medical insurance self-payment from the medical institution. Characterized in that to execute up by at least one computer.
本発明によれば、資格認証手段により、被保険者が医療保険自己負担分の立て替え払いサービスの正当な対象者であることを確認するようにしたので、例えば、署名や暗証番号の入力を必要とせずに後払いで支払いを行うことができる。また、立替払い請求手段が、被保険者に対する医療保険自己負担立替え分の支払いを請求するようにしたので、保険者に対して、医療保険自己負担分の支払い情報を容易に提供することができる。
また、本発明によれば、被保険者の識別情報を記録した記憶手段による後払いサービスを実現することで、患者に利便性を提供でき、会計窓口での待ち時間が解消され、また、受診時に現金を容易する必要がなく、入院の際の保証金等も不要となる。また、医療機関においても会計窓口での現金取扱い事務が軽減され、更に、自己負担分の回収漏れの防止が可能となる。
According to the present invention, the qualification authentication means confirms that the insured person is a valid target person for the reimbursement service for the self-payment of the medical insurance. For example, it is necessary to input a signature or a password. Instead, you can pay by postpay. Moreover, since the reimbursement request means requests the insured person to pay for the self-payment of the medical insurance, it is possible to easily provide the insurer with payment information for the self-pay of the medical insurance. it can.
In addition, according to the present invention, it is possible to provide convenience to the patient by realizing a postpaid service by the storage means that records the identification information of the insured person, the waiting time at the accounting counter is eliminated, and at the time of consultation There is no need to facilitate cash, and no deposit is required for admission. In addition, cash handling at the accounting counter is also reduced in medical institutions, and furthermore, it is possible to prevent omission of collection for the self-payment.
以下、図面を参照しながら本発明実施形態における医療保険自己負担分の支払システムに関して詳細に説明する。
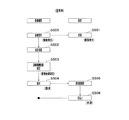
図1は、支払い立替えサービスを利用しない場合における医療機関と患者のやり取りの流れを示す。図1に示すように、医療機関において、医療行為が提供されると(ステップS500)、医療機関には診察に対する債権が発生し、同時に、受診して診察を受けた患者には、診療に対する債務が発生する(ステップS501)。
この債務金額は、医療機関において、会計処理が行われ(ステップS502)、診療報酬金額が確定して初めて確定する(ステップS503)。したがって、この間(ステップS502〜S504)、患者は、請求処理が完了するまで医療機関で待たされることになる。
確定した請求額を患者が確認し(ステップS505)、支払が完了した時点でようやくこの債務は弁済されたことになる。
Hereinafter, a payment system for self-payment of medical insurance in the embodiment of the present invention will be described in detail with reference to the drawings.
FIG. 1 shows the flow of communication between a medical institution and a patient when the payment renewal service is not used. As shown in FIG. 1, when a medical practice is provided in a medical institution (step S500), a claim for medical examination is generated in the medical institution, and at the same time, a patient who has received the medical examination has a debt for medical care. Occurs (step S501).
The amount of debt is determined only after the accounting process is performed in the medical institution (step S502) and the amount of medical fee is determined (step S503). Accordingly, during this time (steps S502 to S504), the patient is kept waiting at the medical institution until the billing process is completed.
The patient confirms the confirmed billing amount (step S505), and the debt is finally paid when the payment is completed.
一方、支払い立替えサービスを利用した場合における医療機関と患者、支払い立替機関、保険者とのやり取りの流れを図2、図3に示す。
図2に示すように、まず患者は、支払立替機関あるいは医療機関において、サービス利用申し込みを行う(ステップS510)。支払立替機関は、サービス利用申込を受付け、当該患者のサービス利用登録を行う(ステップS511)。また、医療機関を介して支払立替機関が提供するサービスの利用申込が行なわれた場合、支払立替機関は、医療機関が受付けたサービス利用申込に基づいて、当該患者のサービス利用登録を行う(ステップS513、S512)。
このようにして、予めもしくは、利用に先立ち、支払い立替えサービスの利用登録をしておくことで、患者の支払い立替えサービス利用の宣言を受けて(ステップS520)、個人認証カードによる当該被保険者の資格確認(ステップS521)、サービス利用可否確認(ステップS522、S523)の後、支払立替機関は、登録した患者に対してサービスの提供を開始する(ステップS524)。
On the other hand, FIG. 2 and FIG. 3 show the flow of exchanges between a medical institution and a patient, a payment institution, and an insurer when using a payment renewal service.
As shown in FIG. 2, the patient first makes a service use application at a payment reimbursement organization or a medical institution (step S510). The payment reimbursement organization accepts the service use application and performs the service use registration for the patient (step S511). In addition, when an application for use of a service provided by a payment institution is made through a medical institution, the payment institution performs service use registration for the patient based on the service use application accepted by the medical institution (step S513, S512).
In this way, by registering the use of the payment advancement service in advance or prior to use, the patient receives a declaration of the use of the payment advancement service (step S520), and the insured by the personal authentication card After confirming the user's qualification (step S521) and service availability confirmation (steps S522, S523), the payment reimbursement organization starts providing the service to the registered patient (step S524).
すなわち、医療機関において、医療行為が提供されると(ステップS525)、医療機関には診療に対する債権が発生し、同時に、受診して診療を受けた患者には、診療に対する債務が発生する(ステップS526)。
この債務金額は、図1に示す場合と同様に、医療機関において、会計処理が行われ(ステップS502)、診療報酬金額が確定して初めて確定する(ステップS528)。
しかし、支払い立替えサービスを利用する場合、当該診療行為に対する請求処理は所定の期間ごとまとめて行うことが医療保険支払システム上で確認されるため、この間(ステップ(S528〜S529)、患者は、請求処理が完了するまで医療機関で待つ必要がなくなり、債務額が未確定のまま医療機関を離れることができる(ステップS527)。
That is, when a medical practice is provided in a medical institution (step S525), a claim for medical care is generated in the medical institution, and at the same time, a debt for medical care is generated in a patient who has received the medical care (step S525). S526).
As in the case shown in FIG. 1, the debt amount is determined only after the accounting process is performed in the medical institution (step S502) and the medical fee amount is determined (step S528).
However, when using the payment renewal service, since it is confirmed on the medical insurance payment system that the billing process for the medical practice is performed collectively for each predetermined period, during this time (steps (S528 to S529)) There is no need to wait at the medical institution until the billing process is completed, and it is possible to leave the medical institution with the debt amount being uncertain (step S527).
すなわち、医療機関から請求される医療保険の被保険者に対する医療保険自己負担分の支払いを立替えるサービスの対象者を登録しておき(ステップS512)、受診の際の当該被保険者が当該医療保険自己負担分に対して支払い立替えサービスを受ける意思があるか否かを確認し、支払い立替えサービスを受ける意思があると確認した被保険者を、請求処理対象者から除外する。
具体的には、例えば、支払い立替えサービスを利用する被保険者用の請求処理リストのテーブルと、支払い立替えサービスを利用しない被保険者用の請求処理リストのテーブルとを別々に設けておき、システム上において、基本的には、支払い立替えサービスを利用しない被保険者用の請求処理リストのテーブル上で被保険者の請求レコードを管理し、サービス利用意思の確認結果が入力された時点で、当該被保険者の請求レコードを支払い立替えサービスを利用しない被保険者用の請求処理リストのテーブルから削除すると共に、支払い立替えサービスを利用する被保険者用の請求処理リストのテーブルに書き込むようにすればよい。
したがって、支払い立替えサービスを利用することで、被保険者は受信後の会計確定を待たずに帰ることができ、患者の利便性を向上させることができる。
That is, a person who is subject to a service for changing the payment of the medical insurance self-payment to the insured of the medical insurance requested by the medical institution is registered (step S512), and the insured person at the time of the medical examination receives the medical care It is confirmed whether or not there is an intention to receive a payment replacement service for the insurance self-payment, and an insured who has been confirmed to have an intention to receive the payment replacement service is excluded from the claims processing target person.
Specifically, for example, a table of a billing process list for an insured person who uses the payment reimbursement service and a table of a billing process list for an insured person who does not use the payment reimbursement service are provided separately. In the system, basically, when the insured's claim record is managed on the table of the claim processing list for the insured who does not use the payment renewal service, and the confirmation result of the intention to use the service is input And deleting the invoiced claims record of the insured person from the billing process list table for the insured who does not use the payment reimbursement service, and the invoiced process list table for the insured person using the payment reimbursement service. Just write it.
Therefore, by using the payment reimbursement service, the insured person can return without waiting for the settlement of the accounting after reception, and the convenience of the patient can be improved.
この請求処理対象者から除外した被保険者の医療保険自己負担分については、例えば、1ヶ月分をまとめて医療保険自己負担分立替えの支払いを支払い立替機関に請求し、請求した請求額に対して支払いを受ける。
したがって、支払い立替機関が医療機関の患者に対する債権をある期間まとめて立て替え、後日、譲渡を受けた債権に、サービス利用料を加えサービス利用者に請求するため、現金の取り扱いを軽減することができる効果が得られる。
For the insured's self-pay portion of the insured who is excluded from this claim processing person, for example, the payment for the self-payment of the self-pay portion of the medical insurance is billed to the payment institution for a month, and Get paid.
Therefore, since the payment reimbursement organization reimburses the patient's receivables for a certain period of time and charges the service user to the receivables that have been transferred at a later date and charges the service user, the handling of cash can be reduced. An effect is obtained.
支払い立替えサービスの利用料は、例えば、会計待ち時間がなくなることの対価として利用回数に基づいて課金する。そして、例えば、1ヶ月分のまとめられた債権金額(医療保険自己負担分+サービス利用料)が確定すると(ステップS530)、請求処理が行われ(ステップS531)、確定した請求額をサービス利用者が確認し(ステップS531)、支払が完了した時点でようやくこの債務は弁済されたことになる(ステップS532)。
なお、付加給付又は高額療養費還付に関する請求・受領代行サービス(図3のステップS540〜S548)を行って、譲渡を受けた債権の一部を相殺するようにしてもよい。
そして、譲渡債権(医療保険自己負担分)の一部を相殺した譲渡残債権分について、サービス利用料とともに、サービス利用者に対して請求する(ステップS550)。この場合も同様に、確定した請求額をサービス利用者が確認し(ステップS551)、支払が完了した時点でようやくこの債務は弁済されたことになる(ステップS552)。
このように構成することで、関係者間の事前契約により、第三者への債権譲渡、立替払い、回収依頼等によるサービス利用者からの回収も可能となる。
なお、サービス利用者に対する課金以外にも、医療機関に対して会計業務の集中回避や現金取り扱いの軽減サービスの対価をシステム基本使用料として課金するようにしてもよい。
The usage fee for the payment renewal service is charged based on the number of uses, for example, as a compensation for eliminating the accounting waiting time. Then, for example, when the sum of the amount of receivables for one month (medical insurance self-payment + service usage fee) is confirmed (step S530), a billing process is performed (step S531), and the confirmed billing amount is set to the service user. (Step S531), and when the payment is completed, the debt is finally paid (step S532).
It should be noted that a billing / reception proxy service (steps S540 to S548 in FIG. 3) regarding additional benefits or refund of high-cost medical expenses may be performed to offset a part of the transferred receivables.
Then, the service user is billed together with the service usage fee for the portion of the transferred residual credit that offsets a portion of the transferred receivable (medical insurance self-payment) (step S550). In this case as well, the service user confirms the confirmed billing amount (step S551), and this debt is finally paid when the payment is completed (step S552).
With this configuration, collection from a service user by assigning a claim to a third party, reimbursement payment, a collection request, or the like is also possible based on a prior contract between related parties.
In addition to charging for the service user, the medical institution may be charged as a system basic usage fee for accounting service concentration avoidance and cash handling reduction services.
以上の流れを図4、5に示す時系列のフローチャートで説明すると、支払い立替えスサービスを利用する場合は、受付け時において、支払い立替えサービスの利用を宣言する。
病院側の端末において、当該被保険者の資格確認が行われた後、支払立替機関の登録DBに対して支払い立替えサービスの利用可否の問合せ、ならびに個人認証DBに対して資格確認が行われる。支払い立替えサービスが利用される場合、当該被保険者については診察後に会計をする必要がなくなるため、会計待ち時間は発生せず、診察終了の確認が済めば帰宅することができる。
以上説明したように、本実施形態の医療保険支払システムによれば、医療機関から請求される医療保険の被保険者に対する医療保険自己負担分の支払いを立替えるサービスの対象者を登録し、当該被保険者が当該医療保険自己負担分に対して支払い立替えサービスを受ける意思があるか否かを確認し、前記支払い立替確認手段が支払い立替えサービスを受ける意思があると確認した被保険者を、請求処理対象者から除外する。
したがって、支払い立替えサービスを利用することで、被保険者は受診後の会計確定を待たずに帰ることができ、患者の利便性を向上させることができる効果が得られる。
The above flow will be described with reference to time-series flowcharts shown in FIGS. 4 and 5. When using the payment renewal service, the use of the payment renewal service is declared at the time of acceptance.
After confirming the qualification of the insured person at the terminal on the hospital side, an inquiry about the availability of the payment renewal service is made to the registration DB of the payment reimbursement organization, and the qualification confirmation is made to the personal authentication DB . When the payment reimbursement service is used, there is no need to pay for the insured after the checkup, so there is no waiting time for checkup, and it is possible to go home after confirming the end of the checkup.
As described above, according to the medical insurance payment system of the present embodiment, the target person of the service that replaces the payment of the medical insurance self-payment for the insured person of the medical insurance requested from the medical institution is registered, and The insured person confirms whether the insured is willing to receive the payment reimbursement service for the medical insurance self-payment, and confirms that the payment reimbursement confirmation means is willing to receive the payment renewal service. Are excluded from the charge processing person.
Therefore, by using the payment renewal service, the insured person can return without waiting for the settlement of the accounting after the consultation, and the effect of improving the convenience for the patient can be obtained.
以上説明のように本発明は、資格認証手段により、被保険者が医療保険自己負担分の立て替え払いサービスの正当な対象者であることを確認するようにしたため、例えば、署名や暗証番号の入力を必要とせずに後払いで支払いを行うことができる。また、立替払い請求手段が、被保険者に対する医療保険自己負担立替え分の支払いを請求するようにしたため、保険者に対して、医療保険自己負担分の支払い情報を容易に提供することができる。また、被保険者の識別情報を記録した記憶手段(個人認証カード)による後払いサービスを実現することで、患者に利便性を提供でき、会計窓口での待ち時間が解消され、また、受診時に現金を容易する必要がなく、入院の際の保証金等も不要となる。更に、医療機関においても会計窓口での現金取扱事務が軽減され、更に、自己負担分の回収漏れの防止が可能となる。 As described above, in the present invention, since the insured person is confirmed to be a valid target person for the reimbursement service for the self-payment of the medical insurance by the qualification authentication means, for example, input of a signature or a password You can pay by postpay without needing. In addition, since the reimbursement request means requests the insured person to pay for the self-payment of the medical insurance, payment information for the self-payment of the medical insurance can be easily provided to the insurer. . In addition, providing post-payment services using a storage means (personal authentication card) that records the insured's identification information can provide convenience to patients, eliminate waiting times at the accounting counter, and provide cash at the time of medical examination. There is no need to facilitate hospitalization, and there is no need for a deposit at the time of hospitalization. Furthermore, cash handling at the accounting counter is also reduced in medical institutions, and furthermore, it is possible to prevent the collection omission of self-pay.
なお、上記した本発明実施形態によれば、個人認証カードによって立替えサービスの利用可否を判断するとしたが、個人認証カードに記録されるユニークな番号を診察券に記録することで、診察券1枚によってシステムを実現することも可能である。
また、上記した、対象被保険者利用登録手段、識別情報読取り手段、資格認証手段、立替支払い請求手段、立替支払い額決定手段、被保険者請求額決定手段のそれぞれで実行される手順をコンピュータ読み取り可能な記録媒体に記録し、この記録媒体に記録されたプログラムをコンピュータシステムに読み込ませ、実行することによって本発明の医療保険自己負担分の支払いシステムを実現することができる。ここでいうコンピュータシステムとは、OSや周辺機器等のハードウェアを含む。
In addition, according to the above-described embodiment of the present invention, the use of the replacement service is determined by the personal authentication card. However, the
In addition, the above-described procedures executed by each of the insured person use registration means, identification information reading means, qualification authentication means, advance payment request means, advance payment amount determination means, and insured claim amount determination means are read by a computer. It is possible to realize the payment system for the self-payment of the medical insurance according to the present invention by recording on a possible recording medium, causing the computer system to read and execute the program recorded on the recording medium. The computer system here includes an OS and hardware such as peripheral devices.
また、「コンピュータシステム」は、WWWシステムを利用している場合であれば、ホームページ提供環境(あるいは表示環境)も含むものとする。
また、上記プログラムは、このプログラムを記憶装置等に格納したコンピュータシステムから、伝送媒体を介して、あるいは、伝送媒体中の伝送波により他のコンピュータシステムに伝送されてもよい。ここで、プログラムを伝送する「伝送媒体」は、インターネット等のネットワーク(通信網)や電話回線等の通信回線(通信線)のように情報を伝送する機能を有する媒体のことをいう。
また、上記プログラムは、前述した機能の一部を実現するためのものであっても良い。さらに、前述した機能をコンピュータシステムにすでに記録されているプログラムとの組合せで実現できるもの、いわゆる差分ファイル(差分プログラム)であっても良い。
Further, the “computer system” includes a homepage providing environment (or display environment) if a WWW system is used.
The program may be transmitted from a computer system storing the program in a storage device or the like to another computer system via a transmission medium or by a transmission wave in the transmission medium. Here, the “transmission medium” for transmitting the program refers to a medium having a function of transmitting information, such as a network (communication network) such as the Internet or a communication line (communication line) such as a telephone line.
The program may be for realizing a part of the functions described above. Furthermore, what can implement | achieve the function mentioned above in combination with the program already recorded on the computer system, and what is called a difference file (difference program) may be sufficient.
以上、この発明の実施形態につき、図面を参照して詳述してきたが、具体的な構成はこの実施形態に限られるものではなく、この発明の要旨を逸脱しない範囲の設計等も含まれる。 The embodiment of the present invention has been described in detail with reference to the drawings. However, the specific configuration is not limited to this embodiment, and includes design and the like within the scope not departing from the gist of the present invention.
Claims (5)
被保険者の識別情報を記録した記憶手段からその識別情報を読み取る読取手段と、
読み取った識別情報に基づいてその被保険者が前記対象被保険者登録手段によって登録された被保険者であるか否かを確認する資格認証手段と、
前記資格認証手段による確認結果に基づいて、その被保険者に対する医療保険自己負担立替え分の支払いを請求する立替払い請求手段と、
立替払い請求手段が請求した請求額に対して支払い処理する立替支払額決定手段と、
前記医療機関からの医療保険自己負担分の立替え払い請求額に対する立替え支払額の求償分としての請求額を決定する被保険者請求額決定手段と
を備えることを特徴とする医療保険自己負担分の支払システム。 Target insured person registration means for registering a target person of a service for changing the payment of medical insurance self-payment for insured persons of medical insurance requested by a medical institution;
Reading means for reading the identification information from the storage means recording the identification information of the insured;
Qualification authentication means for confirming whether the insured is registered by the target insured person registration means based on the read identification information; and
Based on the confirmation result by the qualification authentication means, a reimbursement requesting means for requesting payment for the self-payment of the medical insurance for the insured person,
A reimbursement amount determination means for processing the amount charged by the reimbursement request means;
Insured claim amount determination means for determining a claim amount as a reimbursement amount of the advance payment amount for the advance payment amount of the medical insurance self-payment from the medical institution Minute payment system.
前記資格認証手段による確認結果と、被保険者が前記医療保険自己負担分に対して支払い立替えサービスを受ける意思があるか否ついての確認結果とに基づいて、請求するか否かを決定することを特徴とする請求項1に項記載の医療保険自己負担分の支払システム。 The reimbursement request means is
Based on the confirmation result by the qualification authentication means and the confirmation result on whether or not the insured is willing to receive a payment reimbursement service for the medical insurance self-payment, a decision is made as to whether or not to charge. The medical insurance self-payment payment system according to claim 1.
被保険者に対する医療保険自己負担分が、医療保険の保険者等から付加給付、高額療養費の特別の支給を受ける条件を満たすものであるか否かを判定し、条件を満たすと判定した場合には、被保険者に代わってその支給を支給請求先に対して請求し、前記被保険者に対しては支給請求額に基づいて補正した額を、求償分としての請求額として決定することを特徴とする請求項1または2に記載の医療保険自己負担分の支払システム。 The insured claim amount determining means is:
When it is determined that the medical insurance self-payment for the insured satisfies the conditions for receiving additional benefits and special payments for high-cost medical expenses from the medical insurance insurer, etc. For the insured person, he / she shall be charged for the payment to the invoiced party, and for the insured person, the amount corrected based on the invoiced amount shall be determined as the invoiced amount. The payment system for self-pay of medical insurance according to claim 1 or 2.
被保険者の識別情報を記録した記憶手段からその識別情報を読み取る過程と、
読み取った識別情報に基づいてその被保険者が前記対象被保険者登録手段によって登録された被保険者であるか否かを確認する過程と、
前記確認結果に基づいて、その被保険者に対する医療保険自己負担立替え分の支払いを請求する過程と、
前記請求額に対して支払い処理を行う過程と、
前記医療機関からの医療保険自己負担分の立替え払い請求額に対する立替え支払額の求償分としての請求額を決定する過程と
を有することを特徴とする医療保険自己負担分の支払い方法。 The process of registering the person eligible for the service to replace the payment of the medical insurance self-payment for the insured of the medical insurance requested by the medical institution;
A process of reading the identification information from the storage means recording the identification information of the insured;
Confirming whether the insured is the insured registered by the target insured person registration means based on the read identification information;
Based on the confirmation result, requesting payment of the insured for the self-payment of the medical insurance;
A process of performing a payment process on the invoiced amount;
A method of determining a charge amount as a reimbursement amount of the advance payment amount for the advance payment amount of the medical insurance self-payment from the medical institution.
医療機関から請求された医療保険の被保険者に対する医療保険自己負担分の支払いを立替えるサービスの対象者を登録する処理と、
被保険者の識別情報を記録した記憶手段からその識別情報を読み取る処理と、
読み取った識別情報に基づいてその被保険者が前記対象被保険者登録手段によって登録された被保険者であるか否かを確認する処理と、
前記確認結果に基づいて、その被保険者に対する医療保険自己負担立替え分の支払いを請求する処理と、
前記請求額に対して支払い処理を行う処理と、
前記医療機関からの医療保険自己負担分の立替え払い請求額に対する立替え支払額の求償分としての請求額を決定する処理と
を少なくとも1つのコンピュータにより実行させるプログラム。
A computer program used in a payment system that pays for medical insurance self-pay by postpay,
A process of registering a person eligible for a service that replaces the payment of the medical insurance self-payment for the insured of the medical insurance requested by the medical institution;
A process of reading the identification information from the storage means in which the identification information of the insured is recorded;
A process for confirming whether or not the insured person is an insured person registered by the target insured person registration means based on the read identification information;
Based on the confirmation result, a process for requesting payment of the medical insurance self-pay for the insured person,
Processing to perform payment processing on the billed amount;
A program that causes at least one computer to execute a process of determining a charge amount as a reimbursement amount of the advance payment amount with respect to the advance payment amount for the medical insurance self-payment from the medical institution.
Priority Applications (1)
| Application Number | Priority Date | Filing Date | Title |
|---|---|---|---|
| JP2004103520A JP2005292936A (en) | 2004-03-31 | 2004-03-31 | Payment system and method for medical insurance self-payment portion, and computer program |
Applications Claiming Priority (1)
| Application Number | Priority Date | Filing Date | Title |
|---|---|---|---|
| JP2004103520A JP2005292936A (en) | 2004-03-31 | 2004-03-31 | Payment system and method for medical insurance self-payment portion, and computer program |
Publications (1)
| Publication Number | Publication Date |
|---|---|
| JP2005292936A true JP2005292936A (en) | 2005-10-20 |
Family
ID=35325838
Family Applications (1)
| Application Number | Title | Priority Date | Filing Date |
|---|---|---|---|
| JP2004103520A Pending JP2005292936A (en) | 2004-03-31 | 2004-03-31 | Payment system and method for medical insurance self-payment portion, and computer program |
Country Status (1)
| Country | Link |
|---|---|
| JP (1) | JP2005292936A (en) |
Cited By (3)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| JP2020027411A (en) * | 2018-08-10 | 2020-02-20 | 日本メディカルビジネス株式会社 | Medical expenses payment management system, medical expenses payment management method, program |
| CN113129016A (en) * | 2021-04-30 | 2021-07-16 | 支付宝(杭州)信息技术有限公司 | Medical insurance payment method, device and equipment |
| CN113823391A (en) * | 2021-08-29 | 2021-12-21 | 上海舵衔数字科技中心 | Medicine purchasing management system |
Citations (2)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| JPH03179863A (en) * | 1989-09-04 | 1991-08-05 | Hitachi Ltd | Method and equipment for automatic transaction |
| JP2002056096A (en) * | 2000-08-10 | 2002-02-20 | Meiji Life Insurance Co | Reimbursement method for insurance claim or benefit item and reimbursement system for insurance item or benefit item |
-
2004
- 2004-03-31 JP JP2004103520A patent/JP2005292936A/en active Pending
Patent Citations (2)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| JPH03179863A (en) * | 1989-09-04 | 1991-08-05 | Hitachi Ltd | Method and equipment for automatic transaction |
| JP2002056096A (en) * | 2000-08-10 | 2002-02-20 | Meiji Life Insurance Co | Reimbursement method for insurance claim or benefit item and reimbursement system for insurance item or benefit item |
Cited By (5)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| JP2020027411A (en) * | 2018-08-10 | 2020-02-20 | 日本メディカルビジネス株式会社 | Medical expenses payment management system, medical expenses payment management method, program |
| CN113129016A (en) * | 2021-04-30 | 2021-07-16 | 支付宝(杭州)信息技术有限公司 | Medical insurance payment method, device and equipment |
| CN113129016B (en) * | 2021-04-30 | 2023-09-29 | 支付宝(中国)网络技术有限公司 | A medical insurance payment method, device and equipment |
| CN113823391A (en) * | 2021-08-29 | 2021-12-21 | 上海舵衔数字科技中心 | Medicine purchasing management system |
| CN113823391B (en) * | 2021-08-29 | 2023-12-12 | 上海舵衔数字科技中心 | Medicine purchase management system |
Similar Documents
| Publication | Publication Date | Title |
|---|---|---|
| US20190279291A1 (en) | Method and system for providing multiple funding sources for health insurance and other expenditures | |
| US20050033609A1 (en) | Healthcare system integrated with a healthcare transaction processor, and method for providing healthcare transaction processing services | |
| US10311207B2 (en) | Healthcare system and method for right-time claims adjudication and payment | |
| US8538875B2 (en) | Process for linked healthcare and financial transaction initiation | |
| US6208973B1 (en) | Point of service third party financial management vehicle for the healthcare industry | |
| US7380707B1 (en) | Method and system for credit card reimbursements for health care transactions | |
| US7739127B1 (en) | Automated system for filing prescription drug claims | |
| US20150120338A1 (en) | Reconciliation, automation and tagging of healthcare information | |
| US20030187695A1 (en) | ACSAS (automated claims settlement acceleration system) | |
| US20070005402A1 (en) | Healthcare system and method for real-time claims adjudication and payment | |
| US20160048646A1 (en) | Integrated health savings account methods and systems | |
| US20070033070A1 (en) | System and method for collecting payments from service recipients | |
| US20050033604A1 (en) | Method and apparatus for settling claims between health care providers and third party payers | |
| US20090063197A1 (en) | Method and system for billing and payment for medical services | |
| US20090138277A1 (en) | Healthcare Transactions Management Solution | |
| US20040006489A1 (en) | Benefits services payment and credit system | |
| WO2001004821A1 (en) | Method and apparatus for settling claims between health care providers and third party payers using a smart card id card | |
| US10719581B2 (en) | System and method for securing the remuneration of patient responsibilities for healthcare services in a revenue management cycle | |
| US20060080144A1 (en) | System and method for providing healthcare management | |
| US20180018647A1 (en) | Method and system for managing consumer-directed accounts | |
| US20090177488A1 (en) | System and method for adjudication and settlement of health care claims | |
| JP6750156B2 (en) | A mechanism to eliminate a partial contribution liability of a patient to a medical institution using insurance benefits of medical insurance | |
| JP4443946B2 (en) | Payment system and payment method for self-pay of medical insurance such as health insurance | |
| US20140257834A1 (en) | Method and System for Health Benefits Management | |
| JP2005292936A (en) | Payment system and method for medical insurance self-payment portion, and computer program |
Legal Events
| Date | Code | Title | Description |
|---|---|---|---|
| A621 | Written request for application examination |
Free format text: JAPANESE INTERMEDIATE CODE: A621 Effective date: 20070202 |
|
| A977 | Report on retrieval |
Free format text: JAPANESE INTERMEDIATE CODE: A971007 Effective date: 20091117 |
|
| A131 | Notification of reasons for refusal |
Free format text: JAPANESE INTERMEDIATE CODE: A131 Effective date: 20091201 |
|
| A521 | Request for written amendment filed |
Free format text: JAPANESE INTERMEDIATE CODE: A523 Effective date: 20100129 |
|
| A02 | Decision of refusal |
Free format text: JAPANESE INTERMEDIATE CODE: A02 Effective date: 20100406 |