ES2865334T3 - Método de diagnóstico diferencial de síndrome de Cushing dependiente de ACTH - Google Patents
Método de diagnóstico diferencial de síndrome de Cushing dependiente de ACTH Download PDFInfo
- Publication number
- ES2865334T3 ES2865334T3 ES16836011T ES16836011T ES2865334T3 ES 2865334 T3 ES2865334 T3 ES 2865334T3 ES 16836011 T ES16836011 T ES 16836011T ES 16836011 T ES16836011 T ES 16836011T ES 2865334 T3 ES2865334 T3 ES 2865334T3
- Authority
- ES
- Spain
- Prior art keywords
- acth
- group
- alkyl
- ring
- independently selected
- Prior art date
- Legal status (The legal status is an assumption and is not a legal conclusion. Google has not performed a legal analysis and makes no representation as to the accuracy of the status listed.)
- Active
Links
- 238000000034 method Methods 0.000 title claims abstract description 74
- 238000003748 differential diagnosis Methods 0.000 title claims abstract description 31
- 208000017275 ACTH-dependent Cushing syndrome Diseases 0.000 title description 29
- 239000000275 Adrenocorticotropic Hormone Substances 0.000 claims abstract description 159
- 101800000414 Corticotropin Proteins 0.000 claims abstract description 159
- 229960000258 corticotropin Drugs 0.000 claims abstract description 159
- IDLFZVILOHSSID-OVLDLUHVSA-N corticotropin Chemical compound C([C@@H](C(=O)N[C@@H](CO)C(=O)N[C@@H](CCSC)C(=O)N[C@@H](CCC(O)=O)C(=O)N[C@@H](CC=1NC=NC=1)C(=O)N[C@@H](CC=1C=CC=CC=1)C(=O)N[C@@H](CCCNC(N)=N)C(=O)N[C@@H](CC=1C2=CC=CC=C2NC=1)C(=O)NCC(=O)N[C@@H](CCCCN)C(=O)N1[C@@H](CCC1)C(=O)N[C@@H](C(C)C)C(=O)NCC(=O)N[C@@H](CCCCN)C(=O)N[C@@H](CCCCN)C(=O)N[C@@H](CCCNC(N)=N)C(=O)N[C@@H](CCCNC(N)=N)C(=O)N1[C@@H](CCC1)C(=O)N[C@@H](C(C)C)C(=O)N[C@@H](CCCCN)C(=O)N[C@@H](C(C)C)C(=O)N[C@@H](CC=1C=CC(O)=CC=1)C(=O)N1[C@@H](CCC1)C(=O)N[C@@H](CC(N)=O)C(=O)NCC(=O)N[C@@H](C)C(=O)N[C@@H](CCC(O)=O)C(=O)N[C@@H](CC(O)=O)C(=O)N[C@@H](CCC(O)=O)C(=O)N[C@@H](CO)C(=O)N[C@@H](C)C(=O)N[C@@H](CCC(O)=O)C(=O)N[C@@H](C)C(=O)N[C@@H](CC=1C=CC=CC=1)C(=O)N1[C@@H](CCC1)C(=O)N[C@@H](CC(C)C)C(=O)N[C@@H](CCC(O)=O)C(=O)N[C@@H](CC=1C=CC=CC=1)C(O)=O)NC(=O)[C@@H](N)CO)C1=CC=C(O)C=C1 IDLFZVILOHSSID-OVLDLUHVSA-N 0.000 claims abstract description 159
- 239000003850 glucocorticoid receptor antagonist Substances 0.000 claims abstract description 105
- 229940126013 glucocorticoid receptor antagonist Drugs 0.000 claims abstract description 95
- 208000014311 Cushing syndrome Diseases 0.000 claims abstract description 47
- 201000009395 primary hyperaldosteronism Diseases 0.000 claims abstract description 47
- 230000002093 peripheral effect Effects 0.000 claims abstract description 42
- 208000010067 Pituitary ACTH Hypersecretion Diseases 0.000 claims abstract description 28
- 208000020627 Pituitary-dependent Cushing syndrome Diseases 0.000 claims abstract description 28
- 206010062767 Hypophysitis Diseases 0.000 claims abstract description 21
- 238000003745 diagnosis Methods 0.000 claims abstract description 21
- 210000003635 pituitary gland Anatomy 0.000 claims abstract description 21
- 208000011590 ectopic ACTH secretion syndrome Diseases 0.000 claims abstract description 18
- 239000012530 fluid Substances 0.000 claims abstract description 18
- 208000007740 Ectopic ACTH Syndrome Diseases 0.000 claims abstract description 16
- 230000001419 dependent effect Effects 0.000 claims abstract description 9
- 102100027467 Pro-opiomelanocortin Human genes 0.000 claims abstract 22
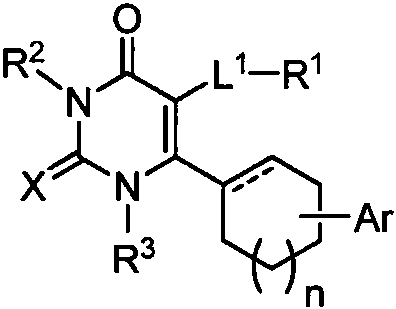
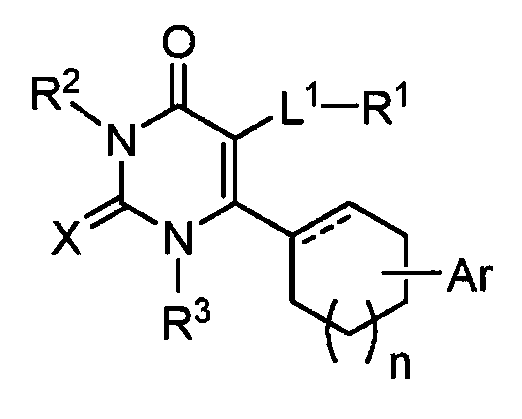
- 125000000217 alkyl group Chemical group 0.000 claims description 76
- 229910052739 hydrogen Inorganic materials 0.000 claims description 57
- 125000000592 heterocycloalkyl group Chemical group 0.000 claims description 51
- -1 dimethylaminophenyl moiety Chemical group 0.000 claims description 50
- 102000003676 Glucocorticoid Receptors Human genes 0.000 claims description 49
- 108090000079 Glucocorticoid Receptors Proteins 0.000 claims description 49
- 239000001257 hydrogen Substances 0.000 claims description 42
- 125000005842 heteroatom Chemical group 0.000 claims description 40
- 125000001072 heteroaryl group Chemical group 0.000 claims description 39
- 150000003431 steroids Chemical group 0.000 claims description 38
- 229910052736 halogen Inorganic materials 0.000 claims description 34
- 150000002367 halogens Chemical class 0.000 claims description 34
- 229910052760 oxygen Inorganic materials 0.000 claims description 29
- 125000003118 aryl group Chemical group 0.000 claims description 28
- 150000002431 hydrogen Chemical group 0.000 claims description 27
- 229910052717 sulfur Inorganic materials 0.000 claims description 26
- 125000003545 alkoxy group Chemical group 0.000 claims description 25
- 229910052757 nitrogen Inorganic materials 0.000 claims description 23
- 125000000753 cycloalkyl group Chemical group 0.000 claims description 21
- 229910052799 carbon Inorganic materials 0.000 claims description 19
- 150000003839 salts Chemical class 0.000 claims description 19
- 230000003637 steroidlike Effects 0.000 claims description 19
- 125000001997 phenyl group Chemical group [H]C1=C([H])C([H])=C(*)C([H])=C1[H] 0.000 claims description 18
- VKHAHZOOUSRJNA-GCNJZUOMSA-N mifepristone Chemical group C1([C@@H]2C3=C4CCC(=O)C=C4CC[C@H]3[C@@H]3CC[C@@]([C@]3(C2)C)(O)C#CC)=CC=C(N(C)C)C=C1 VKHAHZOOUSRJNA-GCNJZUOMSA-N 0.000 claims description 15
- 125000001188 haloalkyl group Chemical group 0.000 claims description 14
- 125000006413 ring segment Chemical group 0.000 claims description 14
- 229960003248 mifepristone Drugs 0.000 claims description 13
- 125000004404 heteroalkyl group Chemical group 0.000 claims description 12
- 125000004435 hydrogen atom Chemical group [H]* 0.000 claims description 10
- YJDDXMSIMBMMGY-UHFFFAOYSA-N 2-cyclohexylpyrimidine Chemical compound C1CCCCC1C1=NC=CC=N1 YJDDXMSIMBMMGY-UHFFFAOYSA-N 0.000 claims description 9
- UFHFLCQGNIYNRP-UHFFFAOYSA-N Hydrogen Chemical compound [H][H] UFHFLCQGNIYNRP-UHFFFAOYSA-N 0.000 claims description 9
- 150000001204 N-oxides Chemical class 0.000 claims description 7
- 125000004438 haloalkoxy group Chemical group 0.000 claims description 7
- 125000002887 hydroxy group Chemical group [H]O* 0.000 claims description 7
- QJGQUHMNIGDVPM-UHFFFAOYSA-N nitrogen group Chemical group [N] QJGQUHMNIGDVPM-UHFFFAOYSA-N 0.000 claims description 7
- 125000004737 (C1-C6) haloalkoxy group Chemical group 0.000 claims description 5
- 125000000171 (C1-C6) haloalkyl group Chemical group 0.000 claims description 5
- DBLOJPKZEOYNBN-SQNIBIBYSA-N (8s,13s,14s)-13-methyl-2,6,7,8,11,12,14,15,16,17-decahydro-1h-cyclopenta[a]phenanthren-3-one Chemical compound C1CC2=CC(=O)CCC2=C2[C@@H]1[C@@H]1CCC[C@@]1(C)CC2 DBLOJPKZEOYNBN-SQNIBIBYSA-N 0.000 claims description 4
- 125000006552 (C3-C8) cycloalkyl group Chemical group 0.000 claims description 4
- 125000000530 1-propynyl group Chemical group [H]C([H])([H])C#C* 0.000 claims description 4
- OKTJSMMVPCPJKN-UHFFFAOYSA-N Carbon Chemical compound [C] OKTJSMMVPCPJKN-UHFFFAOYSA-N 0.000 claims description 4
- 125000002947 alkylene group Chemical group 0.000 claims description 4
- ZCAUIZYRNPHJJO-CAMMJAKZSA-N (8s,10s,13s,14s)-10,13-dimethyl-1,2,6,7,8,12,14,15,16,17-decahydrocyclopenta[a]phenanthren-3-one Chemical compound C([C@H]12)CC3=CC(=O)CC[C@]3(C)C1=CC[C@@]1(C)[C@H]2CCC1 ZCAUIZYRNPHJJO-CAMMJAKZSA-N 0.000 claims description 3
- 125000004169 (C1-C6) alkyl group Chemical group 0.000 claims description 3
- 125000003161 (C1-C6) alkylene group Chemical group 0.000 claims description 3
- 125000004429 atom Chemical group 0.000 claims description 3
- 239000003112 inhibitor Substances 0.000 claims description 3
- IJGRMHOSHXDMSA-UHFFFAOYSA-N nitrogen Substances N#N IJGRMHOSHXDMSA-UHFFFAOYSA-N 0.000 claims description 3
- 125000004043 oxo group Chemical group O=* 0.000 claims description 3
- 125000001037 p-tolyl group Chemical group [H]C1=C([H])C(=C([H])C([H])=C1*)C([H])([H])[H] 0.000 claims description 3
- 125000004076 pyridyl group Chemical group 0.000 claims description 3
- JYGXADMDTFJGBT-VWUMJDOOSA-N hydrocortisone Chemical compound O=C1CC[C@]2(C)[C@H]3[C@@H](O)C[C@](C)([C@@](CC4)(O)C(=O)CO)[C@@H]4[C@@H]3CCC2=C1 JYGXADMDTFJGBT-VWUMJDOOSA-N 0.000 description 197
- 102400000739 Corticotropin Human genes 0.000 description 137
- 229960000890 hydrocortisone Drugs 0.000 description 99
- 239000000523 sample Substances 0.000 description 52
- 238000012360 testing method Methods 0.000 description 48
- 239000000203 mixture Substances 0.000 description 46
- 150000001875 compounds Chemical class 0.000 description 36
- 210000004369 blood Anatomy 0.000 description 25
- 239000008280 blood Substances 0.000 description 25
- RAXXELZNTBOGNW-UHFFFAOYSA-N imidazole Chemical group C1=CNC=N1 RAXXELZNTBOGNW-UHFFFAOYSA-N 0.000 description 22
- 108010057464 Prolactin Proteins 0.000 description 21
- 102000003946 Prolactin Human genes 0.000 description 21
- 229940097325 prolactin Drugs 0.000 description 21
- 208000033763 Familial hyperaldosteronism type I Diseases 0.000 description 20
- 201000011266 glucocorticoid-remediable aldosteronism Diseases 0.000 description 20
- 102000003998 progesterone receptors Human genes 0.000 description 20
- 108090000468 progesterone receptors Proteins 0.000 description 20
- 235000002639 sodium chloride Nutrition 0.000 description 19
- 102100032187 Androgen receptor Human genes 0.000 description 17
- 108010080146 androgen receptors Proteins 0.000 description 17
- 210000004731 jugular vein Anatomy 0.000 description 17
- XSCHRSMBECNVNS-UHFFFAOYSA-N quinoxaline Chemical compound N1=CC=NC2=CC=CC=C21 XSCHRSMBECNVNS-UHFFFAOYSA-N 0.000 description 17
- 210000003462 vein Anatomy 0.000 description 17
- 201000005255 adrenal gland hyperfunction Diseases 0.000 description 16
- 238000009472 formulation Methods 0.000 description 16
- 238000004519 manufacturing process Methods 0.000 description 16
- 108090000375 Mineralocorticoid Receptors Proteins 0.000 description 15
- 102100021316 Mineralocorticoid receptor Human genes 0.000 description 15
- JUJWROOIHBZHMG-UHFFFAOYSA-N Pyridine Chemical group C1=CC=NC=C1 JUJWROOIHBZHMG-UHFFFAOYSA-N 0.000 description 15
- UREBDLICKHMUKA-CXSFZGCWSA-N dexamethasone Chemical compound C1CC2=CC(=O)C=C[C@]2(C)[C@]2(F)[C@@H]1[C@@H]1C[C@@H](C)[C@@](C(=O)CO)(O)[C@@]1(C)C[C@@H]2O UREBDLICKHMUKA-CXSFZGCWSA-N 0.000 description 15
- YLQBMQCUIZJEEH-UHFFFAOYSA-N tetrahydrofuran Natural products C=1C=COC=1 YLQBMQCUIZJEEH-UHFFFAOYSA-N 0.000 description 15
- 102000012289 Corticotropin-Releasing Hormone Human genes 0.000 description 14
- 108010022152 Corticotropin-Releasing Hormone Proteins 0.000 description 14
- 239000000055 Corticotropin-Releasing Hormone Substances 0.000 description 14
- 206010028980 Neoplasm Diseases 0.000 description 14
- 239000005557 antagonist Substances 0.000 description 14
- 229940041967 corticotropin-releasing hormone Drugs 0.000 description 14
- KLVRDXBAMSPYKH-RKYZNNDCSA-N corticotropin-releasing hormone (human) Chemical compound C([C@@H](C(=O)N[C@@H](CO)C(=O)N[C@@H](CC(N)=O)C(=O)N[C@@H](CCCNC(N)=N)C(=O)N[C@@H](CCCCN)C(=O)N[C@@H](CC(C)C)C(=O)N[C@@H](CCSC)C(=O)N[C@@H](CCC(O)=O)C(=O)N[C@H](C(=O)N[C@@H]([C@@H](C)CC)C(N)=O)[C@@H](C)CC)NC(=O)[C@H](C)NC(=O)[C@H](CCC(N)=O)NC(=O)[C@H](CCC(N)=O)NC(=O)[C@H](C)NC(=O)[C@H](CC(C)C)NC(=O)[C@H](CCC(N)=O)NC(=O)[C@H](CCC(O)=O)NC(=O)[C@H](C)NC(=O)[C@H](CCCNC(N)=N)NC(=O)[C@H](C)NC(=O)[C@H](CCSC)NC(=O)[C@H](CCC(O)=O)NC(=O)[C@H](CC(C)C)NC(=O)[C@@H](NC(=O)[C@H](CCC(O)=O)NC(=O)[C@H](CCCNC(N)=N)NC(=O)[C@H](CC(C)C)NC(=O)[C@H](CC(C)C)NC(=O)[C@H](CC=1N=CNC=1)NC(=O)[C@H](CC=1C=CC=CC=1)NC(=O)[C@@H](NC(=O)[C@H](CC(C)C)NC(=O)[C@H](CC(O)=O)NC(=O)[C@H](CC(C)C)NC(=O)[C@H](CO)NC(=O)[C@@H](NC(=O)[C@H]1N(CCC1)C(=O)[C@H]1N(CCC1)C(=O)[C@H](CCC(O)=O)NC(=O)[C@H](CCC(O)=O)NC(=O)[C@@H](N)CO)[C@@H](C)CC)C(C)C)C(C)C)C1=CNC=N1 KLVRDXBAMSPYKH-RKYZNNDCSA-N 0.000 description 14
- 229960003957 dexamethasone Drugs 0.000 description 14
- 238000002360 preparation method Methods 0.000 description 14
- 239000000243 solution Substances 0.000 description 14
- 239000003862 glucocorticoid Substances 0.000 description 13
- 238000004128 high performance liquid chromatography Methods 0.000 description 13
- 230000004048 modification Effects 0.000 description 13
- 238000012986 modification Methods 0.000 description 13
- 230000028327 secretion Effects 0.000 description 13
- 210000002966 serum Anatomy 0.000 description 13
- SIKJAQJRHWYJAI-UHFFFAOYSA-N Indole Chemical compound C1=CC=C2NC=CC2=C1 SIKJAQJRHWYJAI-UHFFFAOYSA-N 0.000 description 12
- KYQCOXFCLRTKLS-UHFFFAOYSA-N Pyrazine Chemical group C1=CN=CC=N1 KYQCOXFCLRTKLS-UHFFFAOYSA-N 0.000 description 12
- YTPLMLYBLZKORZ-UHFFFAOYSA-N Thiophene Chemical compound C=1C=CSC=1 YTPLMLYBLZKORZ-UHFFFAOYSA-N 0.000 description 12
- 230000006870 function Effects 0.000 description 12
- 239000007788 liquid Substances 0.000 description 12
- 210000003296 saliva Anatomy 0.000 description 12
- 238000005070 sampling Methods 0.000 description 12
- 239000000126 substance Substances 0.000 description 12
- FCEHBMOGCRZNNI-UHFFFAOYSA-N 1-benzothiophene Chemical compound C1=CC=C2SC=CC2=C1 FCEHBMOGCRZNNI-UHFFFAOYSA-N 0.000 description 11
- KAESVJOAVNADME-UHFFFAOYSA-N 1H-pyrrole Natural products C=1C=CNC=1 KAESVJOAVNADME-UHFFFAOYSA-N 0.000 description 11
- 206010001367 Adrenal insufficiency Diseases 0.000 description 11
- SMWDFEZZVXVKRB-UHFFFAOYSA-N Quinoline Chemical class N1=CC=CC2=CC=CC=C21 SMWDFEZZVXVKRB-UHFFFAOYSA-N 0.000 description 11
- 208000017515 adrenocortical insufficiency Diseases 0.000 description 11
- 230000027455 binding Effects 0.000 description 11
- 230000001817 pituitary effect Effects 0.000 description 11
- 210000002381 plasma Anatomy 0.000 description 11
- AWJUIBRHMBBTKR-UHFFFAOYSA-N isoquinoline Chemical compound C1=NC=CC2=CC=CC=C21 AWJUIBRHMBBTKR-UHFFFAOYSA-N 0.000 description 10
- 210000002700 urine Anatomy 0.000 description 10
- IANQTJSKSUMEQM-UHFFFAOYSA-N 1-benzofuran Chemical compound C1=CC=C2OC=CC2=C1 IANQTJSKSUMEQM-UHFFFAOYSA-N 0.000 description 9
- PEDCQBHIVMGVHV-UHFFFAOYSA-N Glycerine Chemical compound OCC(O)CO PEDCQBHIVMGVHV-UHFFFAOYSA-N 0.000 description 9
- RWRDLPDLKQPQOW-UHFFFAOYSA-N Pyrrolidine Chemical group C1CCNC1 RWRDLPDLKQPQOW-UHFFFAOYSA-N 0.000 description 9
- 230000001629 suppression Effects 0.000 description 8
- 229940037128 systemic glucocorticoids Drugs 0.000 description 8
- 239000003826 tablet Substances 0.000 description 8
- 238000011282 treatment Methods 0.000 description 8
- WTKZEGDFNFYCGP-UHFFFAOYSA-N Pyrazole Chemical group C=1C=NNC=1 WTKZEGDFNFYCGP-UHFFFAOYSA-N 0.000 description 7
- CZPWVGJYEJSRLH-UHFFFAOYSA-N Pyrimidine Chemical group C1=CN=CN=C1 CZPWVGJYEJSRLH-UHFFFAOYSA-N 0.000 description 7
- FAPWRFPIFSIZLT-UHFFFAOYSA-M Sodium chloride Chemical compound [Na+].[Cl-] FAPWRFPIFSIZLT-UHFFFAOYSA-M 0.000 description 7
- 239000012491 analyte Substances 0.000 description 7
- 239000002775 capsule Substances 0.000 description 7
- 210000004027 cell Anatomy 0.000 description 7
- 235000014113 dietary fatty acids Nutrition 0.000 description 7
- 239000000194 fatty acid Substances 0.000 description 7
- 229930195729 fatty acid Natural products 0.000 description 7
- 238000001990 intravenous administration Methods 0.000 description 7
- 150000002632 lipids Chemical class 0.000 description 7
- 238000005259 measurement Methods 0.000 description 7
- 229960004465 metyrapone Drugs 0.000 description 7
- FJLBFSROUSIWMA-UHFFFAOYSA-N metyrapone Chemical compound C=1C=CN=CC=1C(C)(C)C(=O)C1=CC=CN=C1 FJLBFSROUSIWMA-UHFFFAOYSA-N 0.000 description 7
- 239000000843 powder Substances 0.000 description 7
- PBMFSQRYOILNGV-UHFFFAOYSA-N pyridazine Chemical group C1=CC=NN=C1 PBMFSQRYOILNGV-UHFFFAOYSA-N 0.000 description 7
- 230000001105 regulatory effect Effects 0.000 description 7
- 239000000725 suspension Substances 0.000 description 7
- 208000024891 symptom Diseases 0.000 description 7
- XLYOFNOQVPJJNP-UHFFFAOYSA-N water Substances O XLYOFNOQVPJJNP-UHFFFAOYSA-N 0.000 description 7
- JYEUMXHLPRZUAT-UHFFFAOYSA-N 1,2,3-triazine Chemical group C1=CN=NN=C1 JYEUMXHLPRZUAT-UHFFFAOYSA-N 0.000 description 6
- YNAVUWVOSKDBBP-UHFFFAOYSA-N Morpholine Chemical compound C1COCCN1 YNAVUWVOSKDBBP-UHFFFAOYSA-N 0.000 description 6
- 108020005497 Nuclear hormone receptor Proteins 0.000 description 6
- ZCQWOFVYLHDMMC-UHFFFAOYSA-N Oxazole Chemical compound C1=COC=N1 ZCQWOFVYLHDMMC-UHFFFAOYSA-N 0.000 description 6
- PCNDJXKNXGMECE-UHFFFAOYSA-N Phenazine Chemical group C1=CC=CC2=NC3=CC=CC=C3N=C21 PCNDJXKNXGMECE-UHFFFAOYSA-N 0.000 description 6
- GLUUGHFHXGJENI-UHFFFAOYSA-N Piperazine Chemical group C1CNCCN1 GLUUGHFHXGJENI-UHFFFAOYSA-N 0.000 description 6
- NQRYJNQNLNOLGT-UHFFFAOYSA-N Piperidine Chemical group C1CCNCC1 NQRYJNQNLNOLGT-UHFFFAOYSA-N 0.000 description 6
- WYURNTSHIVDZCO-UHFFFAOYSA-N Tetrahydrofuran Chemical compound C1CCOC1 WYURNTSHIVDZCO-UHFFFAOYSA-N 0.000 description 6
- FZWLAAWBMGSTSO-UHFFFAOYSA-N Thiazole Chemical compound C1=CSC=N1 FZWLAAWBMGSTSO-UHFFFAOYSA-N 0.000 description 6
- 230000002159 abnormal effect Effects 0.000 description 6
- 210000004100 adrenal gland Anatomy 0.000 description 6
- 238000013459 approach Methods 0.000 description 6
- 238000003556 assay Methods 0.000 description 6
- 239000003086 colorant Substances 0.000 description 6
- 230000000694 effects Effects 0.000 description 6
- 239000000839 emulsion Substances 0.000 description 6
- 150000002148 esters Chemical class 0.000 description 6
- 239000000796 flavoring agent Substances 0.000 description 6
- 239000007924 injection Substances 0.000 description 6
- 238000002347 injection Methods 0.000 description 6
- ZLTPDFXIESTBQG-UHFFFAOYSA-N isothiazole Chemical compound C=1C=NSC=1 ZLTPDFXIESTBQG-UHFFFAOYSA-N 0.000 description 6
- CTAPFRYPJLPFDF-UHFFFAOYSA-N isoxazole Chemical compound C=1C=NOC=1 CTAPFRYPJLPFDF-UHFFFAOYSA-N 0.000 description 6
- 238000004811 liquid chromatography Methods 0.000 description 6
- 102000006255 nuclear receptors Human genes 0.000 description 6
- 108020004017 nuclear receptors Proteins 0.000 description 6
- 239000008194 pharmaceutical composition Substances 0.000 description 6
- UMJSCPRVCHMLSP-UHFFFAOYSA-N pyridine Chemical group COC1=CC=CN=C1 UMJSCPRVCHMLSP-UHFFFAOYSA-N 0.000 description 6
- JWVCLYRUEFBMGU-UHFFFAOYSA-N quinazoline Chemical compound N1=CN=CC2=CC=CC=C21 JWVCLYRUEFBMGU-UHFFFAOYSA-N 0.000 description 6
- 239000002904 solvent Substances 0.000 description 6
- 125000001424 substituent group Chemical group 0.000 description 6
- 229930192474 thiophene Natural products 0.000 description 6
- 150000003852 triazoles Chemical group 0.000 description 6
- VHMICKWLTGFITH-UHFFFAOYSA-N 2H-isoindole Chemical compound C1=CC=CC2=CNC=C21 VHMICKWLTGFITH-UHFFFAOYSA-N 0.000 description 5
- 239000000556 agonist Substances 0.000 description 5
- 230000015572 biosynthetic process Effects 0.000 description 5
- 239000003795 chemical substances by application Substances 0.000 description 5
- 150000004665 fatty acids Chemical class 0.000 description 5
- PZOUSPYUWWUPPK-UHFFFAOYSA-N indole Natural products CC1=CC=CC2=C1C=CN2 PZOUSPYUWWUPPK-UHFFFAOYSA-N 0.000 description 5
- RKJUIXBNRJVNHR-UHFFFAOYSA-N indolenine Natural products C1=CC=C2CC=NC2=C1 RKJUIXBNRJVNHR-UHFFFAOYSA-N 0.000 description 5
- LFSXCDWNBUNEEM-UHFFFAOYSA-N phthalazine Chemical compound C1=NN=CC2=CC=CC=C21 LFSXCDWNBUNEEM-UHFFFAOYSA-N 0.000 description 5
- 230000008569 process Effects 0.000 description 5
- 108090000765 processed proteins & peptides Proteins 0.000 description 5
- 235000018102 proteins Nutrition 0.000 description 5
- 102000004169 proteins and genes Human genes 0.000 description 5
- 108090000623 proteins and genes Proteins 0.000 description 5
- 230000009467 reduction Effects 0.000 description 5
- 239000007787 solid Substances 0.000 description 5
- 208000017265 ACTH-independent Cushing syndrome Diseases 0.000 description 4
- 208000002874 Acne Vulgaris Diseases 0.000 description 4
- 241000416162 Astragalus gummifer Species 0.000 description 4
- RJKFOVLPORLFTN-LEKSSAKUSA-N Progesterone Chemical compound C1CC2=CC(=O)CC[C@]2(C)[C@@H]2[C@@H]1[C@@H]1CC[C@H](C(=O)C)[C@@]1(C)CC2 RJKFOVLPORLFTN-LEKSSAKUSA-N 0.000 description 4
- 229930006000 Sucrose Natural products 0.000 description 4
- CZMRCDWAGMRECN-UGDNZRGBSA-N Sucrose Chemical compound O[C@H]1[C@H](O)[C@@H](CO)O[C@@]1(CO)O[C@@H]1[C@H](O)[C@@H](O)[C@H](O)[C@@H](CO)O1 CZMRCDWAGMRECN-UGDNZRGBSA-N 0.000 description 4
- 229920001615 Tragacanth Polymers 0.000 description 4
- 206010000496 acne Diseases 0.000 description 4
- 125000002619 bicyclic group Chemical group 0.000 description 4
- 125000004432 carbon atom Chemical group C* 0.000 description 4
- 230000008859 change Effects 0.000 description 4
- 238000000576 coating method Methods 0.000 description 4
- 239000007859 condensation product Substances 0.000 description 4
- 238000002405 diagnostic procedure Methods 0.000 description 4
- ZUOUZKKEUPVFJK-UHFFFAOYSA-N diphenyl Chemical compound C1=CC=CC=C1C1=CC=CC=C1 ZUOUZKKEUPVFJK-UHFFFAOYSA-N 0.000 description 4
- 201000010099 disease Diseases 0.000 description 4
- 208000037265 diseases, disorders, signs and symptoms Diseases 0.000 description 4
- 239000003937 drug carrier Substances 0.000 description 4
- 235000003599 food sweetener Nutrition 0.000 description 4
- 239000000499 gel Substances 0.000 description 4
- 125000005843 halogen group Chemical group 0.000 description 4
- 230000004179 hypothalamic–pituitary–adrenal axis Effects 0.000 description 4
- 210000003016 hypothalamus Anatomy 0.000 description 4
- 238000003018 immunoassay Methods 0.000 description 4
- 239000003446 ligand Substances 0.000 description 4
- 239000002502 liposome Substances 0.000 description 4
- 239000007937 lozenge Substances 0.000 description 4
- HQKMJHAJHXVSDF-UHFFFAOYSA-L magnesium stearate Chemical compound [Mg+2].CCCCCCCCCCCCCCCCCC([O-])=O.CCCCCCCCCCCCCCCCCC([O-])=O HQKMJHAJHXVSDF-UHFFFAOYSA-L 0.000 description 4
- 239000004005 microsphere Substances 0.000 description 4
- 125000002950 monocyclic group Chemical group 0.000 description 4
- 230000036961 partial effect Effects 0.000 description 4
- 239000000546 pharmaceutical excipient Substances 0.000 description 4
- 239000003755 preservative agent Substances 0.000 description 4
- 230000003248 secreting effect Effects 0.000 description 4
- 239000003381 stabilizer Substances 0.000 description 4
- 239000005720 sucrose Substances 0.000 description 4
- 239000000829 suppository Substances 0.000 description 4
- 239000003765 sweetening agent Substances 0.000 description 4
- RAOIDOHSFRTOEL-UHFFFAOYSA-N tetrahydrothiophene Chemical compound C1CCSC1 RAOIDOHSFRTOEL-UHFFFAOYSA-N 0.000 description 4
- CZSRXHJVZUBEGW-UHFFFAOYSA-N 1,2-thiazolidine Chemical compound C1CNSC1 CZSRXHJVZUBEGW-UHFFFAOYSA-N 0.000 description 3
- OGYGFUAIIOPWQD-UHFFFAOYSA-N 1,3-thiazolidine Chemical compound C1CSCN1 OGYGFUAIIOPWQD-UHFFFAOYSA-N 0.000 description 3
- WHBHBVVOGNECLV-OBQKJFGGSA-N 11-deoxycortisol Chemical compound O=C1CC[C@]2(C)[C@H]3CC[C@](C)([C@@](CC4)(O)C(=O)CO)[C@@H]4[C@@H]3CCC2=C1 WHBHBVVOGNECLV-OBQKJFGGSA-N 0.000 description 3
- 208000004611 Abdominal Obesity Diseases 0.000 description 3
- QTBSBXVTEAMEQO-UHFFFAOYSA-N Acetic acid Chemical compound CC(O)=O QTBSBXVTEAMEQO-UHFFFAOYSA-N 0.000 description 3
- 206010065941 Central obesity Diseases 0.000 description 3
- FBPFZTCFMRRESA-FSIIMWSLSA-N D-Glucitol Natural products OC[C@H](O)[C@H](O)[C@@H](O)[C@H](O)CO FBPFZTCFMRRESA-FSIIMWSLSA-N 0.000 description 3
- FBPFZTCFMRRESA-JGWLITMVSA-N D-glucitol Chemical compound OC[C@H](O)[C@@H](O)[C@H](O)[C@H](O)CO FBPFZTCFMRRESA-JGWLITMVSA-N 0.000 description 3
- 238000002965 ELISA Methods 0.000 description 3
- IAYPIBMASNFSPL-UHFFFAOYSA-N Ethylene oxide Chemical compound C1CO1 IAYPIBMASNFSPL-UHFFFAOYSA-N 0.000 description 3
- 230000005526 G1 to G0 transition Effects 0.000 description 3
- 108010010803 Gelatin Proteins 0.000 description 3
- WRYCSMQKUKOKBP-UHFFFAOYSA-N Imidazolidine Chemical group C1CNCN1 WRYCSMQKUKOKBP-UHFFFAOYSA-N 0.000 description 3
- 208000010428 Muscle Weakness Diseases 0.000 description 3
- 206010028372 Muscular weakness Diseases 0.000 description 3
- WYNCHZVNFNFDNH-UHFFFAOYSA-N Oxazolidine Chemical compound C1COCN1 WYNCHZVNFNFDNH-UHFFFAOYSA-N 0.000 description 3
- 239000002202 Polyethylene glycol Substances 0.000 description 3
- DNIAPMSPPWPWGF-UHFFFAOYSA-N Propylene glycol Chemical compound CC(O)CO DNIAPMSPPWPWGF-UHFFFAOYSA-N 0.000 description 3
- 229920002472 Starch Polymers 0.000 description 3
- DHXVGJBLRPWPCS-UHFFFAOYSA-N Tetrahydropyran Chemical compound C1CCOCC1 DHXVGJBLRPWPCS-UHFFFAOYSA-N 0.000 description 3
- 239000013543 active substance Substances 0.000 description 3
- 239000011230 binding agent Substances 0.000 description 3
- 230000008512 biological response Effects 0.000 description 3
- 239000012472 biological sample Substances 0.000 description 3
- 210000000481 breast Anatomy 0.000 description 3
- KRKNYBCHXYNGOX-UHFFFAOYSA-N citric acid Chemical compound OC(=O)CC(O)(C(O)=O)CC(O)=O KRKNYBCHXYNGOX-UHFFFAOYSA-N 0.000 description 3
- 230000002860 competitive effect Effects 0.000 description 3
- 238000002967 competitive immunoassay Methods 0.000 description 3
- 125000001995 cyclobutyl group Chemical group [H]C1([H])C([H])([H])C([H])(*)C1([H])[H] 0.000 description 3
- 125000000113 cyclohexyl group Chemical group [H]C1([H])C([H])([H])C([H])([H])C([H])(*)C([H])([H])C1([H])[H] 0.000 description 3
- 125000001511 cyclopentyl group Chemical group [H]C1([H])C([H])([H])C([H])([H])C([H])(*)C1([H])[H] 0.000 description 3
- 125000001559 cyclopropyl group Chemical group [H]C1([H])C([H])([H])C1([H])* 0.000 description 3
- 239000002270 dispersing agent Substances 0.000 description 3
- 239000003814 drug Substances 0.000 description 3
- 238000012377 drug delivery Methods 0.000 description 3
- 210000003191 femoral vein Anatomy 0.000 description 3
- 235000019634 flavors Nutrition 0.000 description 3
- 229910052731 fluorine Inorganic materials 0.000 description 3
- 239000011737 fluorine Substances 0.000 description 3
- 235000013355 food flavoring agent Nutrition 0.000 description 3
- 239000008273 gelatin Substances 0.000 description 3
- 229920000159 gelatin Polymers 0.000 description 3
- 235000019322 gelatine Nutrition 0.000 description 3
- 235000011852 gelatine desserts Nutrition 0.000 description 3
- 230000002401 inhibitory effect Effects 0.000 description 3
- 230000003993 interaction Effects 0.000 description 3
- 238000004895 liquid chromatography mass spectrometry Methods 0.000 description 3
- 238000004949 mass spectrometry Methods 0.000 description 3
- 125000001624 naphthyl group Chemical group 0.000 description 3
- 238000012261 overproduction Methods 0.000 description 3
- 239000012071 phase Substances 0.000 description 3
- 239000006187 pill Substances 0.000 description 3
- 229920001223 polyethylene glycol Polymers 0.000 description 3
- 235000013855 polyvinylpyrrolidone Nutrition 0.000 description 3
- 239000001267 polyvinylpyrrolidone Substances 0.000 description 3
- 229920000036 polyvinylpyrrolidone Polymers 0.000 description 3
- 230000002035 prolonged effect Effects 0.000 description 3
- 238000000159 protein binding assay Methods 0.000 description 3
- USPWKWBDZOARPV-UHFFFAOYSA-N pyrazolidine Chemical group C1CNNC1 USPWKWBDZOARPV-UHFFFAOYSA-N 0.000 description 3
- 238000005173 quadrupole mass spectroscopy Methods 0.000 description 3
- 238000003127 radioimmunoassay Methods 0.000 description 3
- 239000011780 sodium chloride Substances 0.000 description 3
- 239000000600 sorbitol Substances 0.000 description 3
- 235000010356 sorbitol Nutrition 0.000 description 3
- 235000019698 starch Nutrition 0.000 description 3
- 238000003860 storage Methods 0.000 description 3
- 238000006467 substitution reaction Methods 0.000 description 3
- 235000000346 sugar Nutrition 0.000 description 3
- 238000003786 synthesis reaction Methods 0.000 description 3
- 239000002562 thickening agent Substances 0.000 description 3
- 230000000699 topical effect Effects 0.000 description 3
- 235000015112 vegetable and seed oil Nutrition 0.000 description 3
- PUPZLCDOIYMWBV-UHFFFAOYSA-N (+/-)-1,3-Butanediol Chemical compound CC(O)CCO PUPZLCDOIYMWBV-UHFFFAOYSA-N 0.000 description 2
- LNAZSHAWQACDHT-XIYTZBAFSA-N (2r,3r,4s,5r,6s)-4,5-dimethoxy-2-(methoxymethyl)-3-[(2s,3r,4s,5r,6r)-3,4,5-trimethoxy-6-(methoxymethyl)oxan-2-yl]oxy-6-[(2r,3r,4s,5r,6r)-4,5,6-trimethoxy-2-(methoxymethyl)oxan-3-yl]oxyoxane Chemical compound CO[C@@H]1[C@@H](OC)[C@H](OC)[C@@H](COC)O[C@H]1O[C@H]1[C@H](OC)[C@@H](OC)[C@H](O[C@H]2[C@@H]([C@@H](OC)[C@H](OC)O[C@@H]2COC)OC)O[C@@H]1COC LNAZSHAWQACDHT-XIYTZBAFSA-N 0.000 description 2
- YNCNEPHWJBSKJJ-OIHMHFBDSA-N (8r,9s,10r,13s,14s,17s)-17-(2-hydroxyacetyl)-13-methyl-2,6,7,8,9,10,11,12,14,15,16,17-dodecahydro-1h-cyclopenta[a]phenanthren-3-one Chemical compound O=C1CC[C@@H]2[C@H]3CC[C@](C)([C@H](CC4)C(=O)CO)[C@@H]4[C@@H]3CCC2=C1 YNCNEPHWJBSKJJ-OIHMHFBDSA-N 0.000 description 2
- FIDRAVVQGKNYQK-UHFFFAOYSA-N 1,2,3,4-tetrahydrotriazine Chemical compound C1NNNC=C1 FIDRAVVQGKNYQK-UHFFFAOYSA-N 0.000 description 2
- CIISBYKBBMFLEZ-UHFFFAOYSA-N 1,2-oxazolidine Chemical compound C1CNOC1 CIISBYKBBMFLEZ-UHFFFAOYSA-N 0.000 description 2
- RYHBNJHYFVUHQT-UHFFFAOYSA-N 1,4-Dioxane Chemical compound C1COCCO1 RYHBNJHYFVUHQT-UHFFFAOYSA-N 0.000 description 2
- IXPNQXFRVYWDDI-UHFFFAOYSA-N 1-methyl-2,4-dioxo-1,3-diazinane-5-carboximidamide Chemical compound CN1CC(C(N)=N)C(=O)NC1=O IXPNQXFRVYWDDI-UHFFFAOYSA-N 0.000 description 2
- YNCNEPHWJBSKJJ-UHFFFAOYSA-N 10-nordeoxycorticosterone Natural products O=C1CCC2C3CCC(C)(C(CC4)C(=O)CO)C4C3CCC2=C1 YNCNEPHWJBSKJJ-UHFFFAOYSA-N 0.000 description 2
- NVUUMOOKVFONOM-GPBSYSOESA-N 19-Norprogesterone Chemical compound C1CC2=CC(=O)CC[C@@H]2[C@@H]2[C@@H]1[C@@H]1CC[C@H](C(=O)C)[C@@]1(C)CC2 NVUUMOOKVFONOM-GPBSYSOESA-N 0.000 description 2
- ROFVEXUMMXZLPA-UHFFFAOYSA-N Bipyridyl Chemical compound N1=CC=CC=C1C1=CC=CC=N1 ROFVEXUMMXZLPA-UHFFFAOYSA-N 0.000 description 2
- 208000034656 Contusions Diseases 0.000 description 2
- MFYSYFVPBJMHGN-UHFFFAOYSA-N Cortisone Natural products O=C1CCC2(C)C3C(=O)CC(C)(C(CC4)(O)C(=O)CO)C4C3CCC2=C1 MFYSYFVPBJMHGN-UHFFFAOYSA-N 0.000 description 2
- 108010000437 Deamino Arginine Vasopressin Proteins 0.000 description 2
- KCXVZYZYPLLWCC-UHFFFAOYSA-N EDTA Chemical compound OC(=O)CN(CC(O)=O)CCN(CC(O)=O)CC(O)=O KCXVZYZYPLLWCC-UHFFFAOYSA-N 0.000 description 2
- PXGOKWXKJXAPGV-UHFFFAOYSA-N Fluorine Chemical compound FF PXGOKWXKJXAPGV-UHFFFAOYSA-N 0.000 description 2
- 206010019233 Headaches Diseases 0.000 description 2
- VEXZGXHMUGYJMC-UHFFFAOYSA-N Hydrochloric acid Chemical compound Cl VEXZGXHMUGYJMC-UHFFFAOYSA-N 0.000 description 2
- 206010020772 Hypertension Diseases 0.000 description 2
- GUBGYTABKSRVRQ-QKKXKWKRSA-N Lactose Natural products OC[C@H]1O[C@@H](O[C@H]2[C@H](O)[C@@H](O)C(O)O[C@@H]2CO)[C@H](O)[C@@H](O)[C@H]1O GUBGYTABKSRVRQ-QKKXKWKRSA-N 0.000 description 2
- 240000007472 Leucaena leucocephala Species 0.000 description 2
- 235000010643 Leucaena leucocephala Nutrition 0.000 description 2
- 208000037093 Menstruation Disturbances Diseases 0.000 description 2
- 206010027339 Menstruation irregular Diseases 0.000 description 2
- 206010027951 Mood swings Diseases 0.000 description 2
- HSHXDCVZWHOWCS-UHFFFAOYSA-N N'-hexadecylthiophene-2-carbohydrazide Chemical compound CCCCCCCCCCCCCCCCNNC(=O)c1cccs1 HSHXDCVZWHOWCS-UHFFFAOYSA-N 0.000 description 2
- 208000001132 Osteoporosis Diseases 0.000 description 2
- 235000019483 Peanut oil Nutrition 0.000 description 2
- NBIIXXVUZAFLBC-UHFFFAOYSA-N Phosphoric acid Chemical compound OP(O)(O)=O NBIIXXVUZAFLBC-UHFFFAOYSA-N 0.000 description 2
- 208000007913 Pituitary Neoplasms Diseases 0.000 description 2
- ZLMJMSJWJFRBEC-UHFFFAOYSA-N Potassium Chemical compound [K] ZLMJMSJWJFRBEC-UHFFFAOYSA-N 0.000 description 2
- WCUXLLCKKVVCTQ-UHFFFAOYSA-M Potassium chloride Chemical compound [Cl-].[K+] WCUXLLCKKVVCTQ-UHFFFAOYSA-M 0.000 description 2
- 206010040925 Skin striae Diseases 0.000 description 2
- 108010085012 Steroid Receptors Proteins 0.000 description 2
- 208000031439 Striae Distensae Diseases 0.000 description 2
- MUMGGOZAMZWBJJ-DYKIIFRCSA-N Testostosterone Chemical compound O=C1CC[C@]2(C)[C@H]3CC[C@](C)([C@H](CC4)O)[C@@H]4[C@@H]3CCC2=C1 MUMGGOZAMZWBJJ-DYKIIFRCSA-N 0.000 description 2
- GWEVSGVZZGPLCZ-UHFFFAOYSA-N Titan oxide Chemical compound O=[Ti]=O GWEVSGVZZGPLCZ-UHFFFAOYSA-N 0.000 description 2
- ATNWRUJPJUBMHC-HOGMHMTRSA-N [2-[(8s,9r,10s,11s,13s,14s,16r,17r)-9-fluoro-11,17-dihydroxy-10,13,16-trimethyl-3-oxo-6,7,8,11,12,14,15,16-octahydrocyclopenta[a]phenanthren-17-yl]-2-oxoethyl] methanesulfonate Chemical compound C1CC2=CC(=O)C=C[C@]2(C)[C@]2(F)[C@@H]1[C@@H]1C[C@@H](C)[C@@](C(=O)COS(C)(=O)=O)(O)[C@@]1(C)C[C@@H]2O ATNWRUJPJUBMHC-HOGMHMTRSA-N 0.000 description 2
- AFMXNPUMXZCVGU-CWNVBEKCSA-N [2-[(8s,9s,10r,11s,13s,14s,17r)-11,17-dihydroxy-10,13-dimethyl-3-oxo-2,6,7,8,9,11,12,14,15,16-decahydro-1h-cyclopenta[a]phenanthren-17-yl]-2-oxoethyl] methanesulfonate Chemical compound O=C1CC[C@]2(C)[C@H]3[C@@H](O)C[C@](C)([C@@](CC4)(O)C(=O)COS(C)(=O)=O)[C@@H]4[C@@H]3CCC2=C1 AFMXNPUMXZCVGU-CWNVBEKCSA-N 0.000 description 2
- DPXJVFZANSGRMM-UHFFFAOYSA-N acetic acid;2,3,4,5,6-pentahydroxyhexanal;sodium Chemical compound [Na].CC(O)=O.OCC(O)C(O)C(O)C(O)C=O DPXJVFZANSGRMM-UHFFFAOYSA-N 0.000 description 2
- ORILYTVJVMAKLC-UHFFFAOYSA-N adamantane Chemical compound C1C(C2)CC3CC1CC2C3 ORILYTVJVMAKLC-UHFFFAOYSA-N 0.000 description 2
- 230000001919 adrenal effect Effects 0.000 description 2
- 238000004458 analytical method Methods 0.000 description 2
- 210000004198 anterior pituitary gland Anatomy 0.000 description 2
- 239000007864 aqueous solution Substances 0.000 description 2
- 239000007900 aqueous suspension Substances 0.000 description 2
- 230000008901 benefit Effects 0.000 description 2
- 239000004305 biphenyl Substances 0.000 description 2
- 235000010290 biphenyl Nutrition 0.000 description 2
- 230000000740 bleeding effect Effects 0.000 description 2
- 238000009534 blood test Methods 0.000 description 2
- 239000001768 carboxy methyl cellulose Substances 0.000 description 2
- 230000001684 chronic effect Effects 0.000 description 2
- 239000013256 coordination polymer Substances 0.000 description 2
- 150000001886 cortisols Chemical class 0.000 description 2
- MGNZXYYWBUKAII-UHFFFAOYSA-N cyclohexa-1,3-diene Chemical compound C1CC=CC=C1 MGNZXYYWBUKAII-UHFFFAOYSA-N 0.000 description 2
- HGCIXCUEYOPUTN-UHFFFAOYSA-N cyclohexene Chemical compound C1CCC=CC1 HGCIXCUEYOPUTN-UHFFFAOYSA-N 0.000 description 2
- 125000000640 cyclooctyl group Chemical group [H]C1([H])C([H])([H])C([H])([H])C([H])([H])C([H])(*)C([H])([H])C([H])([H])C1([H])[H] 0.000 description 2
- LPIQUOYDBNQMRZ-UHFFFAOYSA-N cyclopentene Chemical compound C1CC=CC1 LPIQUOYDBNQMRZ-UHFFFAOYSA-N 0.000 description 2
- NNBZCPXTIHJBJL-UHFFFAOYSA-N decalin Chemical compound C1CCCC2CCCCC21 NNBZCPXTIHJBJL-UHFFFAOYSA-N 0.000 description 2
- 238000001514 detection method Methods 0.000 description 2
- 206010012601 diabetes mellitus Diseases 0.000 description 2
- 239000003085 diluting agent Substances 0.000 description 2
- XBDQKXXYIPTUBI-UHFFFAOYSA-N dimethylselenoniopropionate Natural products CCC(O)=O XBDQKXXYIPTUBI-UHFFFAOYSA-N 0.000 description 2
- 238000009826 distribution Methods 0.000 description 2
- LOZWAPSEEHRYPG-UHFFFAOYSA-N dithiane Natural products C1CSCCS1 LOZWAPSEEHRYPG-UHFFFAOYSA-N 0.000 description 2
- 229940079593 drug Drugs 0.000 description 2
- 238000001952 enzyme assay Methods 0.000 description 2
- 125000001495 ethyl group Chemical group [H]C([H])([H])C([H])([H])* 0.000 description 2
- 230000001747 exhibiting effect Effects 0.000 description 2
- 230000001815 facial effect Effects 0.000 description 2
- 239000000945 filler Substances 0.000 description 2
- 230000037406 food intake Effects 0.000 description 2
- 239000003635 glucocorticoid antagonist Substances 0.000 description 2
- 231100000869 headache Toxicity 0.000 description 2
- 230000003862 health status Effects 0.000 description 2
- BXWNKGSJHAJOGX-UHFFFAOYSA-N hexadecan-1-ol Chemical compound CCCCCCCCCCCCCCCCO BXWNKGSJHAJOGX-UHFFFAOYSA-N 0.000 description 2
- 229940088597 hormone Drugs 0.000 description 2
- 239000005556 hormone Substances 0.000 description 2
- 235000010979 hydroxypropyl methyl cellulose Nutrition 0.000 description 2
- 239000001866 hydroxypropyl methyl cellulose Substances 0.000 description 2
- 229920003088 hydroxypropyl methyl cellulose Polymers 0.000 description 2
- 208000015181 infectious disease Diseases 0.000 description 2
- 238000001802 infusion Methods 0.000 description 2
- 230000005764 inhibitory process Effects 0.000 description 2
- 238000007918 intramuscular administration Methods 0.000 description 2
- 238000007912 intraperitoneal administration Methods 0.000 description 2
- 239000008101 lactose Substances 0.000 description 2
- 229940057995 liquid paraffin Drugs 0.000 description 2
- 239000000314 lubricant Substances 0.000 description 2
- 235000019359 magnesium stearate Nutrition 0.000 description 2
- 230000010534 mechanism of action Effects 0.000 description 2
- 238000002844 melting Methods 0.000 description 2
- 229920000609 methyl cellulose Polymers 0.000 description 2
- 235000010981 methylcellulose Nutrition 0.000 description 2
- 239000001923 methylcellulose Substances 0.000 description 2
- 239000002480 mineral oil Substances 0.000 description 2
- 235000010446 mineral oil Nutrition 0.000 description 2
- 231100000252 nontoxic Toxicity 0.000 description 2
- 230000003000 nontoxic effect Effects 0.000 description 2
- 239000000346 nonvolatile oil Substances 0.000 description 2
- 239000012053 oil suspension Substances 0.000 description 2
- 239000004006 olive oil Substances 0.000 description 2
- 235000008390 olive oil Nutrition 0.000 description 2
- 210000000056 organ Anatomy 0.000 description 2
- 238000007911 parenteral administration Methods 0.000 description 2
- 239000006072 paste Substances 0.000 description 2
- 239000000312 peanut oil Substances 0.000 description 2
- 239000000816 peptidomimetic Substances 0.000 description 2
- 210000005259 peripheral blood Anatomy 0.000 description 2
- 239000011886 peripheral blood Substances 0.000 description 2
- 239000000825 pharmaceutical preparation Substances 0.000 description 2
- 229910052698 phosphorus Inorganic materials 0.000 description 2
- 230000004962 physiological condition Effects 0.000 description 2
- 208000010916 pituitary tumor Diseases 0.000 description 2
- 125000003367 polycyclic group Chemical group 0.000 description 2
- 235000010482 polyoxyethylene sorbitan monooleate Nutrition 0.000 description 2
- 239000000244 polyoxyethylene sorbitan monooleate Substances 0.000 description 2
- 229920000053 polysorbate 80 Polymers 0.000 description 2
- 239000011591 potassium Substances 0.000 description 2
- 229910052700 potassium Inorganic materials 0.000 description 2
- 230000002335 preservative effect Effects 0.000 description 2
- 238000012545 processing Methods 0.000 description 2
- 239000000047 product Substances 0.000 description 2
- 239000000186 progesterone Substances 0.000 description 2
- 229960003387 progesterone Drugs 0.000 description 2
- QELSKZZBTMNZEB-UHFFFAOYSA-N propylparaben Chemical compound CCCOC(=O)C1=CC=C(O)C=C1 QELSKZZBTMNZEB-UHFFFAOYSA-N 0.000 description 2
- 150000003254 radicals Chemical class 0.000 description 2
- 102000005962 receptors Human genes 0.000 description 2
- 108020003175 receptors Proteins 0.000 description 2
- 230000002829 reductive effect Effects 0.000 description 2
- 238000004366 reverse phase liquid chromatography Methods 0.000 description 2
- 230000033764 rhythmic process Effects 0.000 description 2
- 238000010340 saliva test Methods 0.000 description 2
- 229920006395 saturated elastomer Polymers 0.000 description 2
- 235000010413 sodium alginate Nutrition 0.000 description 2
- 239000000661 sodium alginate Substances 0.000 description 2
- 229940005550 sodium alginate Drugs 0.000 description 2
- 235000019812 sodium carboxymethyl cellulose Nutrition 0.000 description 2
- 229920001027 sodium carboxymethylcellulose Polymers 0.000 description 2
- 239000008107 starch Substances 0.000 description 2
- 102000005969 steroid hormone receptors Human genes 0.000 description 2
- 238000007920 subcutaneous administration Methods 0.000 description 2
- 239000006188 syrup Substances 0.000 description 2
- 235000020357 syrup Nutrition 0.000 description 2
- 239000000454 talc Substances 0.000 description 2
- 235000012222 talc Nutrition 0.000 description 2
- 229910052623 talc Inorganic materials 0.000 description 2
- 150000003536 tetrazoles Chemical group 0.000 description 2
- BRNULMACUQOKMR-UHFFFAOYSA-N thiomorpholine Chemical compound C1CSCCN1 BRNULMACUQOKMR-UHFFFAOYSA-N 0.000 description 2
- 210000001685 thyroid gland Anatomy 0.000 description 2
- 235000010487 tragacanth Nutrition 0.000 description 2
- 239000000196 tragacanth Substances 0.000 description 2
- 229940116362 tragacanth Drugs 0.000 description 2
- 238000001195 ultra high performance liquid chromatography Methods 0.000 description 2
- 239000008158 vegetable oil Substances 0.000 description 2
- 239000001993 wax Substances 0.000 description 2
- 239000000080 wetting agent Substances 0.000 description 2
- DFELGYQKEOCHOA-RBXNTRDFSA-N (11r,13s,17s)-11-(1,3-benzodioxol-5-yl)-17-hydroxy-13-methyl-17-prop-1-ynyl-1,2,6,7,8,11,12,14,15,16-decahydrocyclopenta[a]phenanthren-3-one Chemical compound C1=C2OCOC2=CC([C@@H]2C3=C4CCC(=O)C=C4CCC3C3CC[C@@]([C@]3(C2)C)(O)C#CC)=C1 DFELGYQKEOCHOA-RBXNTRDFSA-N 0.000 description 1
- RRKODOZNUZCUBN-CCAGOZQPSA-N (1z,3z)-cycloocta-1,3-diene Chemical compound C1CC\C=C/C=C\C1 RRKODOZNUZCUBN-CCAGOZQPSA-N 0.000 description 1
- WDSPVCXWXOIFRA-HUVFLSCGSA-N (2r,4as,10ar)-4a-benzyl-2-prop-1-ynyl-1,3,4,9,10,10a-hexahydrophenanthrene-2,7-diol Chemical compound C([C@]12CC[C@](C[C@H]2CCC=2C1=CC=C(O)C=2)(O)C#CC)C1=CC=CC=C1 WDSPVCXWXOIFRA-HUVFLSCGSA-N 0.000 description 1
- HFDGABTZPISMDD-IEVXGSBISA-N (6r,8s,11r,13s,14s,17r)-11-[4-(dimethylamino)phenyl]-6,13-dimethylspiro[1,2,6,7,8,11,12,14,15,16-decahydrocyclopenta[a]phenanthrene-17,2'-oxolane]-3-one Chemical compound C([C@H]1[C@@H]2C[C@H](C3=CC(=O)CCC3=C2[C@H](C[C@@]11C)C=2C=CC(=CC=2)N(C)C)C)C[C@]21CCCO2 HFDGABTZPISMDD-IEVXGSBISA-N 0.000 description 1
- INJBMNNLSBCVGV-QDWSJHPCSA-N (8r,9r,10s,13r)-13-methyl-2,4,5,6,7,8,9,10,11,12-decahydro-1h-cyclopenta[a]phenanthren-3-one Chemical compound C([C@@H]12)CC(=O)CC1CC[C@@H]1[C@@H]2CC[C@@]2(C)C1=CC=C2 INJBMNNLSBCVGV-QDWSJHPCSA-N 0.000 description 1
- WRIDQFICGBMAFQ-UHFFFAOYSA-N (E)-8-Octadecenoic acid Natural products CCCCCCCCCC=CCCCCCCC(O)=O WRIDQFICGBMAFQ-UHFFFAOYSA-N 0.000 description 1
- DNIAPMSPPWPWGF-GSVOUGTGSA-N (R)-(-)-Propylene glycol Chemical compound C[C@@H](O)CO DNIAPMSPPWPWGF-GSVOUGTGSA-N 0.000 description 1
- ZORQXIQZAOLNGE-UHFFFAOYSA-N 1,1-difluorocyclohexane Chemical compound FC1(F)CCCCC1 ZORQXIQZAOLNGE-UHFFFAOYSA-N 0.000 description 1
- IXJJELULBDAIMY-UHFFFAOYSA-N 1,2,5,6-tetrahydrotriazine Chemical compound C1CC=NNN1 IXJJELULBDAIMY-UHFFFAOYSA-N 0.000 description 1
- CXWGKAYMVASWDQ-UHFFFAOYSA-N 1,2-dithiane Chemical compound C1CCSSC1 CXWGKAYMVASWDQ-UHFFFAOYSA-N 0.000 description 1
- GWYPDXLJACEENP-UHFFFAOYSA-N 1,3-cycloheptadiene Chemical compound C1CC=CC=CC1 GWYPDXLJACEENP-UHFFFAOYSA-N 0.000 description 1
- WNXJIVFYUVYPPR-UHFFFAOYSA-N 1,3-dioxolane Chemical compound C1COCO1 WNXJIVFYUVYPPR-UHFFFAOYSA-N 0.000 description 1
- IMLSAISZLJGWPP-UHFFFAOYSA-N 1,3-dithiolane Chemical compound C1CSCS1 IMLSAISZLJGWPP-UHFFFAOYSA-N 0.000 description 1
- YUIOPHXTILULQC-UHFFFAOYSA-N 1,4-Dithiane-2,5-diol Chemical compound OC1CSC(O)CS1 YUIOPHXTILULQC-UHFFFAOYSA-N 0.000 description 1
- PZNPLUBHRSSFHT-RRHRGVEJSA-N 1-hexadecanoyl-2-octadecanoyl-sn-glycero-3-phosphocholine Chemical compound CCCCCCCCCCCCCCCCCC(=O)O[C@@H](COP([O-])(=O)OCC[N+](C)(C)C)COC(=O)CCCCCCCCCCCCCCC PZNPLUBHRSSFHT-RRHRGVEJSA-N 0.000 description 1
- RZRNAYUHWVFMIP-KTKRTIGZSA-N 1-oleoylglycerol Chemical compound CCCCCCCC\C=C/CCCCCCCC(=O)OCC(O)CO RZRNAYUHWVFMIP-KTKRTIGZSA-N 0.000 description 1
- IIZPXYDJLKNOIY-JXPKJXOSSA-N 1-palmitoyl-2-arachidonoyl-sn-glycero-3-phosphocholine Chemical compound CCCCCCCCCCCCCCCC(=O)OC[C@H](COP([O-])(=O)OCC[N+](C)(C)C)OC(=O)CCC\C=C/C\C=C/C\C=C/C\C=C/CCCCC IIZPXYDJLKNOIY-JXPKJXOSSA-N 0.000 description 1
- WHBHBVVOGNECLV-UHFFFAOYSA-N 11-deoxy-17-hydroxy-corticosterone Natural products O=C1CCC2(C)C3CCC(C)(C(CC4)(O)C(=O)CO)C4C3CCC2=C1 WHBHBVVOGNECLV-UHFFFAOYSA-N 0.000 description 1
- YMRIDJQAEZFTSC-UHFFFAOYSA-N 2,3-dihydro-1h-tetrazole Chemical compound N1NC=NN1 YMRIDJQAEZFTSC-UHFFFAOYSA-N 0.000 description 1
- JECYNCQXXKQDJN-UHFFFAOYSA-N 2-(2-methylhexan-2-yloxymethyl)oxirane Chemical compound CCCCC(C)(C)OCC1CO1 JECYNCQXXKQDJN-UHFFFAOYSA-N 0.000 description 1
- OIQOAYVCKAHSEJ-UHFFFAOYSA-N 2-[2,3-bis(2-hydroxyethoxy)propoxy]ethanol;hexadecanoic acid;octadecanoic acid Chemical compound OCCOCC(OCCO)COCCO.CCCCCCCCCCCCCCCC(O)=O.CCCCCCCCCCCCCCCCCC(O)=O OIQOAYVCKAHSEJ-UHFFFAOYSA-N 0.000 description 1
- FIEYHAAMDAPVCH-UHFFFAOYSA-N 2-methyl-1h-quinazolin-4-one Chemical compound C1=CC=C2NC(C)=NC(=O)C2=C1 FIEYHAAMDAPVCH-UHFFFAOYSA-N 0.000 description 1
- LQJBNNIYVWPHFW-UHFFFAOYSA-N 20:1omega9c fatty acid Natural products CCCCCCCCCCC=CCCCCCCCC(O)=O LQJBNNIYVWPHFW-UHFFFAOYSA-N 0.000 description 1
- BMYNFMYTOJXKLE-UHFFFAOYSA-N 3-azaniumyl-2-hydroxypropanoate Chemical compound NCC(O)C(O)=O BMYNFMYTOJXKLE-UHFFFAOYSA-N 0.000 description 1
- CYDQOEWLBCCFJZ-UHFFFAOYSA-N 4-(4-fluorophenyl)oxane-4-carboxylic acid Chemical compound C=1C=C(F)C=CC=1C1(C(=O)O)CCOCC1 CYDQOEWLBCCFJZ-UHFFFAOYSA-N 0.000 description 1
- JFUAWXPBHXKZGA-IBGZPJMESA-N 4-fluoro-2-[(4r)-5,5,5-trifluoro-4-hydroxy-2-methyl-4-(1h-pyrrolo[2,3-c]pyridin-2-ylmethyl)pentan-2-yl]phenol Chemical compound C([C@@](O)(CC=1NC2=CN=CC=C2C=1)C(F)(F)F)C(C)(C)C1=CC(F)=CC=C1O JFUAWXPBHXKZGA-IBGZPJMESA-N 0.000 description 1
- ZCYVEMRRCGMTRW-UHFFFAOYSA-N 7553-56-2 Chemical compound [I] ZCYVEMRRCGMTRW-UHFFFAOYSA-N 0.000 description 1
- QSBYPNXLFMSGKH-UHFFFAOYSA-N 9-Heptadecensaeure Natural products CCCCCCCC=CCCCCCCCC(O)=O QSBYPNXLFMSGKH-UHFFFAOYSA-N 0.000 description 1
- 208000026872 Addison Disease Diseases 0.000 description 1
- 229920001817 Agar Polymers 0.000 description 1
- 201000004384 Alopecia Diseases 0.000 description 1
- GUBGYTABKSRVRQ-XLOQQCSPSA-N Alpha-Lactose Chemical compound O[C@@H]1[C@@H](O)[C@@H](O)[C@@H](CO)O[C@H]1O[C@@H]1[C@@H](CO)O[C@H](O)[C@H](O)[C@H]1O GUBGYTABKSRVRQ-XLOQQCSPSA-N 0.000 description 1
- CIWBSHSKHKDKBQ-JLAZNSOCSA-N Ascorbic acid Natural products OC[C@H](O)[C@H]1OC(=O)C(O)=C1O CIWBSHSKHKDKBQ-JLAZNSOCSA-N 0.000 description 1
- 108010011485 Aspartame Proteins 0.000 description 1
- WKBOTKDWSSQWDR-UHFFFAOYSA-N Bromine atom Chemical compound [Br] WKBOTKDWSSQWDR-UHFFFAOYSA-N 0.000 description 1
- UXVMQQNJUSDDNG-UHFFFAOYSA-L Calcium chloride Chemical compound [Cl-].[Cl-].[Ca+2] UXVMQQNJUSDDNG-UHFFFAOYSA-L 0.000 description 1
- ZAMOUSCENKQFHK-UHFFFAOYSA-N Chlorine atom Chemical compound [Cl] ZAMOUSCENKQFHK-UHFFFAOYSA-N 0.000 description 1
- FAJXSVNSKNPVFA-FYRZTWFESA-N ClC#C[C@@H]1C(CCC2C3=CC=C(C=C3CC[C@@H]12)O)O Chemical compound ClC#C[C@@H]1C(CCC2C3=CC=C(C=C3CC[C@@H]12)O)O FAJXSVNSKNPVFA-FYRZTWFESA-N 0.000 description 1
- 101100272852 Clostridium botulinum (strain Langeland / NCTC 10281 / Type F) F gene Proteins 0.000 description 1
- 102000008186 Collagen Human genes 0.000 description 1
- 108010035532 Collagen Proteins 0.000 description 1
- 102100036988 Cyclin-dependent kinase 2-interacting protein Human genes 0.000 description 1
- FBPFZTCFMRRESA-KVTDHHQDSA-N D-Mannitol Chemical compound OC[C@@H](O)[C@@H](O)[C@H](O)[C@H](O)CO FBPFZTCFMRRESA-KVTDHHQDSA-N 0.000 description 1
- 206010012205 Delayed puberty Diseases 0.000 description 1
- 239000004375 Dextrin Substances 0.000 description 1
- 229920001353 Dextrin Polymers 0.000 description 1
- 238000009007 Diagnostic Kit Methods 0.000 description 1
- 238000008157 ELISA kit Methods 0.000 description 1
- 241000196324 Embryophyta Species 0.000 description 1
- 102000004190 Enzymes Human genes 0.000 description 1
- 108090000790 Enzymes Proteins 0.000 description 1
- VGGSQFUCUMXWEO-UHFFFAOYSA-N Ethene Chemical compound C=C VGGSQFUCUMXWEO-UHFFFAOYSA-N 0.000 description 1
- 239000005977 Ethylene Substances 0.000 description 1
- 206010016825 Flushing Diseases 0.000 description 1
- WQZGKKKJIJFFOK-GASJEMHNSA-N Glucose Natural products OC[C@H]1OC(O)[C@H](O)[C@@H](O)[C@@H]1O WQZGKKKJIJFFOK-GASJEMHNSA-N 0.000 description 1
- WHUUTDBJXJRKMK-UHFFFAOYSA-N Glutamic acid Natural products OC(=O)C(N)CCC(O)=O WHUUTDBJXJRKMK-UHFFFAOYSA-N 0.000 description 1
- 208000032843 Hemorrhage Diseases 0.000 description 1
- HTTJABKRGRZYRN-UHFFFAOYSA-N Heparin Chemical group OC1C(NC(=O)C)C(O)OC(COS(O)(=O)=O)C1OC1C(OS(O)(=O)=O)C(O)C(OC2C(C(OS(O)(=O)=O)C(OC3C(C(O)C(O)C(O3)C(O)=O)OS(O)(=O)=O)C(CO)O2)NS(O)(=O)=O)C(C(O)=O)O1 HTTJABKRGRZYRN-UHFFFAOYSA-N 0.000 description 1
- 206010020112 Hirsutism Diseases 0.000 description 1
- 101000737869 Homo sapiens Cyclin-dependent kinase 2-interacting protein Proteins 0.000 description 1
- 101000926939 Homo sapiens Glucocorticoid receptor Proteins 0.000 description 1
- 101000687438 Homo sapiens Prolactin Proteins 0.000 description 1
- 206010020751 Hypersensitivity Diseases 0.000 description 1
- 208000019025 Hypokalemia Diseases 0.000 description 1
- 208000000913 Kidney Calculi Diseases 0.000 description 1
- WHUUTDBJXJRKMK-VKHMYHEASA-N L-glutamic acid Chemical compound OC(=O)[C@@H](N)CCC(O)=O WHUUTDBJXJRKMK-VKHMYHEASA-N 0.000 description 1
- 241000124008 Mammalia Species 0.000 description 1
- 229930195725 Mannitol Natural products 0.000 description 1
- 108010052285 Membrane Proteins Proteins 0.000 description 1
- 102000018697 Membrane Proteins Human genes 0.000 description 1
- 201000009623 Myopathy Diseases 0.000 description 1
- 108010049175 N-substituted Glycines Proteins 0.000 description 1
- 206010029148 Nephrolithiasis Diseases 0.000 description 1
- 206010030124 Oedema peripheral Diseases 0.000 description 1
- 239000005642 Oleic acid Substances 0.000 description 1
- ZQPPMHVWECSIRJ-UHFFFAOYSA-N Oleic acid Natural products CCCCCCCCC=CCCCCCCCC(O)=O ZQPPMHVWECSIRJ-UHFFFAOYSA-N 0.000 description 1
- 108091034117 Oligonucleotide Proteins 0.000 description 1
- 240000007594 Oryza sativa Species 0.000 description 1
- 235000007164 Oryza sativa Nutrition 0.000 description 1
- 208000012868 Overgrowth Diseases 0.000 description 1
- 229920003171 Poly (ethylene oxide) Polymers 0.000 description 1
- 206010052381 Primary adrenal insufficiency Diseases 0.000 description 1
- 102000001708 Protein Isoforms Human genes 0.000 description 1
- 108010029485 Protein Isoforms Proteins 0.000 description 1
- 239000008156 Ringer's lactate solution Substances 0.000 description 1
- 206010039807 Secondary adrenocortical insufficiency Diseases 0.000 description 1
- 229940124639 Selective inhibitor Drugs 0.000 description 1
- 244000000231 Sesamum indicum Species 0.000 description 1
- 235000003434 Sesamum indicum Nutrition 0.000 description 1
- 208000020221 Short stature Diseases 0.000 description 1
- VMHLLURERBWHNL-UHFFFAOYSA-M Sodium acetate Chemical compound [Na+].CC([O-])=O VMHLLURERBWHNL-UHFFFAOYSA-M 0.000 description 1
- 229920002125 Sokalan® Polymers 0.000 description 1
- 244000061456 Solanum tuberosum Species 0.000 description 1
- 235000002595 Solanum tuberosum Nutrition 0.000 description 1
- 229940127412 Steroid Receptor Antagonists Drugs 0.000 description 1
- NINIDFKCEFEMDL-UHFFFAOYSA-N Sulfur Chemical group [S] NINIDFKCEFEMDL-UHFFFAOYSA-N 0.000 description 1
- 244000299461 Theobroma cacao Species 0.000 description 1
- 235000005764 Theobroma cacao ssp. cacao Nutrition 0.000 description 1
- 235000005767 Theobroma cacao ssp. sphaerocarpum Nutrition 0.000 description 1
- YPWFISCTZQNZAU-UHFFFAOYSA-N Thiane Chemical compound C1CCSCC1 YPWFISCTZQNZAU-UHFFFAOYSA-N 0.000 description 1
- 208000007536 Thrombosis Diseases 0.000 description 1
- 235000021307 Triticum Nutrition 0.000 description 1
- 244000098338 Triticum aestivum Species 0.000 description 1
- 208000025865 Ulcer Diseases 0.000 description 1
- 208000013439 Unusual infection Diseases 0.000 description 1
- 206010047486 Virilism Diseases 0.000 description 1
- 240000008042 Zea mays Species 0.000 description 1
- 235000005824 Zea mays ssp. parviglumis Nutrition 0.000 description 1
- 235000002017 Zea mays subsp mays Nutrition 0.000 description 1
- WERKSKAQRVDLDW-ANOHMWSOSA-N [(2s,3r,4r,5r)-2,3,4,5,6-pentahydroxyhexyl] (z)-octadec-9-enoate Chemical compound CCCCCCCC\C=C/CCCCCCCC(=O)OC[C@H](O)[C@@H](O)[C@H](O)[C@H](O)CO WERKSKAQRVDLDW-ANOHMWSOSA-N 0.000 description 1
- 230000005856 abnormality Effects 0.000 description 1
- 238000010521 absorption reaction Methods 0.000 description 1
- 235000011054 acetic acid Nutrition 0.000 description 1
- 239000002253 acid Substances 0.000 description 1
- 150000008043 acidic salts Chemical class 0.000 description 1
- 230000002378 acidificating effect Effects 0.000 description 1
- 239000002671 adjuvant Substances 0.000 description 1
- 210000004404 adrenal cortex Anatomy 0.000 description 1
- 230000002411 adverse Effects 0.000 description 1
- 239000000443 aerosol Substances 0.000 description 1
- 239000008272 agar Substances 0.000 description 1
- 235000010419 agar Nutrition 0.000 description 1
- 235000010443 alginic acid Nutrition 0.000 description 1
- 239000000783 alginic acid Substances 0.000 description 1
- 229920000615 alginic acid Polymers 0.000 description 1
- 229960001126 alginic acid Drugs 0.000 description 1
- 150000004781 alginic acids Chemical class 0.000 description 1
- 125000001931 aliphatic group Chemical group 0.000 description 1
- 150000001447 alkali salts Chemical class 0.000 description 1
- 208000026935 allergic disease Diseases 0.000 description 1
- 230000007815 allergy Effects 0.000 description 1
- 230000004075 alteration Effects 0.000 description 1
- 229910000147 aluminium phosphate Inorganic materials 0.000 description 1
- 230000003110 anti-inflammatory effect Effects 0.000 description 1
- 230000002180 anti-stress Effects 0.000 description 1
- 229940053202 antiepileptics carboxamide derivative Drugs 0.000 description 1
- 239000003963 antioxidant agent Substances 0.000 description 1
- 230000003078 antioxidant effect Effects 0.000 description 1
- 235000006708 antioxidants Nutrition 0.000 description 1
- 239000003418 antiprogestin Substances 0.000 description 1
- 230000036528 appetite Effects 0.000 description 1
- 235000019789 appetite Nutrition 0.000 description 1
- 239000012736 aqueous medium Substances 0.000 description 1
- 235000021311 artificial sweeteners Nutrition 0.000 description 1
- 235000010323 ascorbic acid Nutrition 0.000 description 1
- 229960005070 ascorbic acid Drugs 0.000 description 1
- 239000011668 ascorbic acid Substances 0.000 description 1
- 239000000605 aspartame Substances 0.000 description 1
- IAOZJIPTCAWIRG-QWRGUYRKSA-N aspartame Chemical compound OC(=O)C[C@H](N)C(=O)N[C@H](C(=O)OC)CC1=CC=CC=C1 IAOZJIPTCAWIRG-QWRGUYRKSA-N 0.000 description 1
- 235000010357 aspartame Nutrition 0.000 description 1
- 229960003438 aspartame Drugs 0.000 description 1
- 208000006673 asthma Diseases 0.000 description 1
- QVGXLLKOCUKJST-UHFFFAOYSA-N atomic oxygen Chemical group [O] QVGXLLKOCUKJST-UHFFFAOYSA-N 0.000 description 1
- ZSIQJIWKELUFRJ-UHFFFAOYSA-N azepane Chemical group C1CCCNCC1 ZSIQJIWKELUFRJ-UHFFFAOYSA-N 0.000 description 1
- HONIICLYMWZJFZ-UHFFFAOYSA-N azetidine Chemical group C1CNC1 HONIICLYMWZJFZ-UHFFFAOYSA-N 0.000 description 1
- 125000004069 aziridinyl group Chemical group 0.000 description 1
- QXNDZONIWRINJR-UHFFFAOYSA-N azocane Chemical group C1CCCNCCC1 QXNDZONIWRINJR-UHFFFAOYSA-N 0.000 description 1
- 235000013871 bee wax Nutrition 0.000 description 1
- 239000012166 beeswax Substances 0.000 description 1
- RFRXIWQYSOIBDI-UHFFFAOYSA-N benzarone Chemical compound CCC=1OC2=CC=CC=C2C=1C(=O)C1=CC=C(O)C=C1 RFRXIWQYSOIBDI-UHFFFAOYSA-N 0.000 description 1
- 125000001797 benzyl group Chemical group [H]C1=C([H])C([H])=C(C([H])=C1[H])C([H])([H])* 0.000 description 1
- VEZXCJBBBCKRPI-UHFFFAOYSA-N beta-propiolactone Chemical compound O=C1CCO1 VEZXCJBBBCKRPI-UHFFFAOYSA-N 0.000 description 1
- 125000005841 biaryl group Chemical group 0.000 description 1
- 239000013060 biological fluid Substances 0.000 description 1
- 230000033228 biological regulation Effects 0.000 description 1
- 208000034158 bleeding Diseases 0.000 description 1
- 230000037396 body weight Effects 0.000 description 1
- KGBXLFKZBHKPEV-UHFFFAOYSA-N boric acid Chemical compound OB(O)O KGBXLFKZBHKPEV-UHFFFAOYSA-N 0.000 description 1
- 239000004327 boric acid Substances 0.000 description 1
- GDTBXPJZTBHREO-UHFFFAOYSA-N bromine Substances BrBr GDTBXPJZTBHREO-UHFFFAOYSA-N 0.000 description 1
- 229910052794 bromium Inorganic materials 0.000 description 1
- 208000034526 bruise Diseases 0.000 description 1
- 230000001680 brushing effect Effects 0.000 description 1
- 235000014121 butter Nutrition 0.000 description 1
- 125000000484 butyl group Chemical group [H]C([*])([H])C([H])([H])C([H])([H])C([H])([H])[H] 0.000 description 1
- 235000001046 cacaotero Nutrition 0.000 description 1
- 239000001110 calcium chloride Substances 0.000 description 1
- 229910001628 calcium chloride Inorganic materials 0.000 description 1
- 235000011148 calcium chloride Nutrition 0.000 description 1
- ZEWYCNBZMPELPF-UHFFFAOYSA-J calcium;potassium;sodium;2-hydroxypropanoic acid;sodium;tetrachloride Chemical compound [Na].[Na+].[Cl-].[Cl-].[Cl-].[Cl-].[K+].[Ca+2].CC(O)C(O)=O ZEWYCNBZMPELPF-UHFFFAOYSA-J 0.000 description 1
- 239000007963 capsule composition Substances 0.000 description 1
- LDVVMCZRFWMZSG-UHFFFAOYSA-N captan Chemical compound C1C=CCC2C(=O)N(SC(Cl)(Cl)Cl)C(=O)C21 LDVVMCZRFWMZSG-UHFFFAOYSA-N 0.000 description 1
- 150000001720 carbohydrates Chemical class 0.000 description 1
- 235000014633 carbohydrates Nutrition 0.000 description 1
- 239000004359 castor oil Substances 0.000 description 1
- 235000019438 castor oil Nutrition 0.000 description 1
- 210000000711 cavernous sinus Anatomy 0.000 description 1
- 210000000170 cell membrane Anatomy 0.000 description 1
- 229920002678 cellulose Polymers 0.000 description 1
- 239000001913 cellulose Substances 0.000 description 1
- 238000005119 centrifugation Methods 0.000 description 1
- 229960000541 cetyl alcohol Drugs 0.000 description 1
- 150000005829 chemical entities Chemical class 0.000 description 1
- 238000006243 chemical reaction Methods 0.000 description 1
- 239000000460 chlorine Substances 0.000 description 1
- 229910052801 chlorine Inorganic materials 0.000 description 1
- 150000001841 cholesterols Chemical class 0.000 description 1
- 238000004587 chromatography analysis Methods 0.000 description 1
- WCZVZNOTHYJIEI-UHFFFAOYSA-N cinnoline Chemical class N1=NC=CC2=CC=CC=C21 WCZVZNOTHYJIEI-UHFFFAOYSA-N 0.000 description 1
- 235000015165 citric acid Nutrition 0.000 description 1
- 239000011248 coating agent Substances 0.000 description 1
- 229940110456 cocoa butter Drugs 0.000 description 1
- 235000019868 cocoa butter Nutrition 0.000 description 1
- 239000003240 coconut oil Substances 0.000 description 1
- 235000019864 coconut oil Nutrition 0.000 description 1
- 229920001436 collagen Polymers 0.000 description 1
- 230000000052 comparative effect Effects 0.000 description 1
- 239000000306 component Substances 0.000 description 1
- 238000009833 condensation Methods 0.000 description 1
- 230000005494 condensation Effects 0.000 description 1
- 235000005822 corn Nutrition 0.000 description 1
- 239000004064 cosurfactant Substances 0.000 description 1
- 239000006071 cream Substances 0.000 description 1
- 125000004122 cyclic group Chemical group 0.000 description 1
- 125000001047 cyclobutenyl group Chemical group C1(=CCC1)* 0.000 description 1
- ZXIJMRYMVAMXQP-UHFFFAOYSA-N cycloheptene Chemical compound C1CCC=CCC1 ZXIJMRYMVAMXQP-UHFFFAOYSA-N 0.000 description 1
- 125000000582 cycloheptyl group Chemical group [H]C1([H])C([H])([H])C([H])([H])C([H])([H])C([H])(*)C([H])([H])C1([H])[H] 0.000 description 1
- URYYVOIYTNXXBN-UPHRSURJSA-N cyclooctene Chemical compound C1CCC\C=C/CC1 URYYVOIYTNXXBN-UPHRSURJSA-N 0.000 description 1
- 239000004913 cyclooctene Substances 0.000 description 1
- NLUNLVTVUDIHFE-UHFFFAOYSA-N cyclooctylcyclooctane Chemical compound C1CCCCCCC1C1CCCCCCC1 NLUNLVTVUDIHFE-UHFFFAOYSA-N 0.000 description 1
- 230000003247 decreasing effect Effects 0.000 description 1
- 230000002939 deleterious effect Effects 0.000 description 1
- 229960004281 desmopressin Drugs 0.000 description 1
- NFLWUMRGJYTJIN-NXBWRCJVSA-N desmopressin Chemical compound C([C@H]1C(=O)N[C@H](C(N[C@@H](CC(N)=O)C(=O)N[C@@H](CSSCCC(=O)N[C@@H](CC=2C=CC(O)=CC=2)C(=O)N1)C(=O)N1[C@@H](CCC1)C(=O)N[C@@H](CCCNC(N)=N)C(=O)NCC(N)=O)=O)CCC(=O)N)C1=CC=CC=C1 NFLWUMRGJYTJIN-NXBWRCJVSA-N 0.000 description 1
- 229960002845 desmopressin acetate Drugs 0.000 description 1
- 235000019425 dextrin Nutrition 0.000 description 1
- 230000004069 differentiation Effects 0.000 description 1
- FPAFDBFIGPHWGO-UHFFFAOYSA-N dioxosilane;oxomagnesium;hydrate Chemical compound O.[Mg]=O.[Mg]=O.[Mg]=O.O=[Si]=O.O=[Si]=O.O=[Si]=O.O=[Si]=O FPAFDBFIGPHWGO-UHFFFAOYSA-N 0.000 description 1
- 239000006185 dispersion Substances 0.000 description 1
- 239000002552 dosage form Substances 0.000 description 1
- 239000008298 dragée Substances 0.000 description 1
- 230000035622 drinking Effects 0.000 description 1
- 230000008030 elimination Effects 0.000 description 1
- 238000003379 elimination reaction Methods 0.000 description 1
- 239000003974 emollient agent Substances 0.000 description 1
- 230000002996 emotional effect Effects 0.000 description 1
- 239000003995 emulsifying agent Substances 0.000 description 1
- 230000012202 endocytosis Effects 0.000 description 1
- 230000007613 environmental effect Effects 0.000 description 1
- 230000029142 excretion Effects 0.000 description 1
- 206010016256 fatigue Diseases 0.000 description 1
- 235000019197 fats Nutrition 0.000 description 1
- 239000010685 fatty oil Substances 0.000 description 1
- 125000001153 fluoro group Chemical group F* 0.000 description 1
- 125000004216 fluoromethyl group Chemical group [H]C([H])(F)* 0.000 description 1
- 235000013305 food Nutrition 0.000 description 1
- 239000007789 gas Substances 0.000 description 1
- 210000004392 genitalia Anatomy 0.000 description 1
- 210000004907 gland Anatomy 0.000 description 1
- 229940124750 glucocorticoid receptor agonist Drugs 0.000 description 1
- 239000008103 glucose Substances 0.000 description 1
- 239000004220 glutamic acid Substances 0.000 description 1
- 235000013922 glutamic acid Nutrition 0.000 description 1
- RZRNAYUHWVFMIP-HXUWFJFHSA-N glycerol monolinoleate Natural products CCCCCCCCC=CCCCCCCCC(=O)OC[C@H](O)CO RZRNAYUHWVFMIP-HXUWFJFHSA-N 0.000 description 1
- ZEMPKEQAKRGZGQ-XOQCFJPHSA-N glycerol triricinoleate Natural products CCCCCC[C@@H](O)CC=CCCCCCCCC(=O)OC[C@@H](COC(=O)CCCCCCCC=CC[C@@H](O)CCCCCC)OC(=O)CCCCCCCC=CC[C@H](O)CCCCCC ZEMPKEQAKRGZGQ-XOQCFJPHSA-N 0.000 description 1
- 150000002332 glycine derivatives Chemical class 0.000 description 1
- PCHJSUWPFVWCPO-UHFFFAOYSA-N gold Chemical compound [Au] PCHJSUWPFVWCPO-UHFFFAOYSA-N 0.000 description 1
- 239000008187 granular material Substances 0.000 description 1
- 229920000591 gum Polymers 0.000 description 1
- 230000003676 hair loss Effects 0.000 description 1
- 230000005802 health problem Effects 0.000 description 1
- 229960002897 heparin Drugs 0.000 description 1
- 229920000669 heparin Polymers 0.000 description 1
- 210000002989 hepatic vein Anatomy 0.000 description 1
- FBPFZTCFMRRESA-UHFFFAOYSA-N hexane-1,2,3,4,5,6-hexol Chemical compound OCC(O)C(O)C(O)C(O)CO FBPFZTCFMRRESA-UHFFFAOYSA-N 0.000 description 1
- 125000004051 hexyl group Chemical group [H]C([H])([H])C([H])([H])C([H])([H])C([H])([H])C([H])([H])C([H])([H])* 0.000 description 1
- 108010046780 hydrocortisone receptor Proteins 0.000 description 1
- 230000033444 hydroxylation Effects 0.000 description 1
- 238000005805 hydroxylation reaction Methods 0.000 description 1
- 206010020718 hyperplasia Diseases 0.000 description 1
- 230000002267 hypothalamic effect Effects 0.000 description 1
- 238000003384 imaging method Methods 0.000 description 1
- 238000002513 implantation Methods 0.000 description 1
- 238000001727 in vivo Methods 0.000 description 1
- 229940102223 injectable solution Drugs 0.000 description 1
- 229940102213 injectable suspension Drugs 0.000 description 1
- 229910052500 inorganic mineral Inorganic materials 0.000 description 1
- 238000001361 intraarterial administration Methods 0.000 description 1
- 238000007917 intracranial administration Methods 0.000 description 1
- 201000007272 intracranial sinus thrombosis Diseases 0.000 description 1
- 238000010255 intramuscular injection Methods 0.000 description 1
- 239000007927 intramuscular injection Substances 0.000 description 1
- 238000007913 intrathecal administration Methods 0.000 description 1
- 238000010253 intravenous injection Methods 0.000 description 1
- 238000007914 intraventricular administration Methods 0.000 description 1
- 238000002361 inverse photoelectron spectroscopy Methods 0.000 description 1
- 239000011630 iodine Substances 0.000 description 1
- 229910052740 iodine Inorganic materials 0.000 description 1
- HVTICUPFWKNHNG-UHFFFAOYSA-N iodoethane Chemical compound CCI HVTICUPFWKNHNG-UHFFFAOYSA-N 0.000 description 1
- INQOMBQAUSQDDS-UHFFFAOYSA-N iodomethane Chemical compound IC INQOMBQAUSQDDS-UHFFFAOYSA-N 0.000 description 1
- 230000002427 irreversible effect Effects 0.000 description 1
- 125000000959 isobutyl group Chemical group [H]C([H])([H])C([H])(C([H])([H])[H])C([H])([H])* 0.000 description 1
- QXJSBBXBKPUZAA-UHFFFAOYSA-N isooleic acid Natural products CCCCCCCC=CCCCCCCCCC(O)=O QXJSBBXBKPUZAA-UHFFFAOYSA-N 0.000 description 1
- 125000001972 isopentyl group Chemical group [H]C([H])([H])C([H])(C([H])([H])[H])C([H])([H])C([H])([H])* 0.000 description 1
- 125000001449 isopropyl group Chemical group [H]C([H])([H])C([H])(*)C([H])([H])[H] 0.000 description 1
- 235000015110 jellies Nutrition 0.000 description 1
- 150000002576 ketones Chemical class 0.000 description 1
- TYQCGQRIZGCHNB-JLAZNSOCSA-N l-ascorbic acid Chemical compound OC[C@H](O)[C@H]1OC(O)=C(O)C1=O TYQCGQRIZGCHNB-JLAZNSOCSA-N 0.000 description 1
- 239000004922 lacquer Substances 0.000 description 1
- 235000010445 lecithin Nutrition 0.000 description 1
- 239000000787 lecithin Substances 0.000 description 1
- 229940067606 lecithin Drugs 0.000 description 1
- 239000002960 lipid emulsion Substances 0.000 description 1
- 239000012669 liquid formulation Substances 0.000 description 1
- 239000007791 liquid phase Substances 0.000 description 1
- 239000006193 liquid solution Substances 0.000 description 1
- 210000004072 lung Anatomy 0.000 description 1
- ZLNQQNXFFQJAID-UHFFFAOYSA-L magnesium carbonate Chemical compound [Mg+2].[O-]C([O-])=O ZLNQQNXFFQJAID-UHFFFAOYSA-L 0.000 description 1
- 239000001095 magnesium carbonate Substances 0.000 description 1
- 229910000021 magnesium carbonate Inorganic materials 0.000 description 1
- 238000007726 management method Methods 0.000 description 1
- 239000000594 mannitol Substances 0.000 description 1
- 235000010355 mannitol Nutrition 0.000 description 1
- 239000003550 marker Substances 0.000 description 1
- 239000000463 material Substances 0.000 description 1
- 239000002609 medium Substances 0.000 description 1
- 230000008018 melting Effects 0.000 description 1
- 239000012528 membrane Substances 0.000 description 1
- 206010027175 memory impairment Diseases 0.000 description 1
- 125000002496 methyl group Chemical group [H]C([H])([H])* 0.000 description 1
- 125000000325 methylidene group Chemical group [H]C([H])=* 0.000 description 1
- 239000004530 micro-emulsion Substances 0.000 description 1
- 235000010755 mineral Nutrition 0.000 description 1
- 239000011707 mineral Substances 0.000 description 1
- 238000012544 monitoring process Methods 0.000 description 1
- 235000021096 natural sweeteners Nutrition 0.000 description 1
- 230000007935 neutral effect Effects 0.000 description 1
- 230000000422 nocturnal effect Effects 0.000 description 1
- 125000006574 non-aromatic ring group Chemical group 0.000 description 1
- SJYNFBVQFBRSIB-UHFFFAOYSA-N norbornadiene Chemical compound C1=CC2C=CC1C2 SJYNFBVQFBRSIB-UHFFFAOYSA-N 0.000 description 1
- UMRZSTCPUPJPOJ-KNVOCYPGSA-N norbornane Chemical compound C1C[C@H]2CC[C@@H]1C2 UMRZSTCPUPJPOJ-KNVOCYPGSA-N 0.000 description 1
- JFNLZVQOOSMTJK-KNVOCYPGSA-N norbornene Chemical compound C1[C@@H]2CC[C@H]1C=C2 JFNLZVQOOSMTJK-KNVOCYPGSA-N 0.000 description 1
- GYCKQBWUSACYIF-UHFFFAOYSA-N o-hydroxybenzoic acid ethyl ester Natural products CCOC(=O)C1=CC=CC=C1O GYCKQBWUSACYIF-UHFFFAOYSA-N 0.000 description 1
- 239000003921 oil Substances 0.000 description 1
- 235000019198 oils Nutrition 0.000 description 1
- 239000002674 ointment Substances 0.000 description 1
- ZQPPMHVWECSIRJ-KTKRTIGZSA-N oleic acid Chemical compound CCCCCCCC\C=C/CCCCCCCC(O)=O ZQPPMHVWECSIRJ-KTKRTIGZSA-N 0.000 description 1
- 239000006186 oral dosage form Substances 0.000 description 1
- 239000003960 organic solvent Substances 0.000 description 1
- UHHKSVZZTYJVEG-UHFFFAOYSA-N oxepane Chemical compound C1CCCOCC1 UHHKSVZZTYJVEG-UHFFFAOYSA-N 0.000 description 1
- AHHWIHXENZJRFG-UHFFFAOYSA-N oxetane Chemical compound C1COC1 AHHWIHXENZJRFG-UHFFFAOYSA-N 0.000 description 1
- 230000001590 oxidative effect Effects 0.000 description 1
- 125000004430 oxygen atom Chemical group O* 0.000 description 1
- 238000006213 oxygenation reaction Methods 0.000 description 1
- 239000003973 paint Substances 0.000 description 1
- 210000000496 pancreas Anatomy 0.000 description 1
- 239000012188 paraffin wax Substances 0.000 description 1
- 239000006201 parenteral dosage form Substances 0.000 description 1
- 230000001575 pathological effect Effects 0.000 description 1
- 230000037361 pathway Effects 0.000 description 1
- 235000010987 pectin Nutrition 0.000 description 1
- 239000001814 pectin Substances 0.000 description 1
- 229920001277 pectin Polymers 0.000 description 1
- RGSFGYAAUTVSQA-UHFFFAOYSA-N pentamethylene Natural products C1CCCC1 RGSFGYAAUTVSQA-UHFFFAOYSA-N 0.000 description 1
- 125000001147 pentyl group Chemical group C(CCCC)* 0.000 description 1
- 208000028241 peripheral precocious puberty Diseases 0.000 description 1
- 229940124531 pharmaceutical excipient Drugs 0.000 description 1
- 239000000049 pigment Substances 0.000 description 1
- 208000013207 pituitary-dependent Cushing disease Diseases 0.000 description 1
- 239000008389 polyethoxylated castor oil Substances 0.000 description 1
- 229920001184 polypeptide Polymers 0.000 description 1
- 229920000136 polysorbate Polymers 0.000 description 1
- 239000001103 potassium chloride Substances 0.000 description 1
- 235000011164 potassium chloride Nutrition 0.000 description 1
- 208000024896 potassium deficiency disease Diseases 0.000 description 1
- 239000002244 precipitate Substances 0.000 description 1
- XOFYZVNMUHMLCC-ZPOLXVRWSA-N prednisone Chemical compound O=C1C=C[C@]2(C)[C@H]3C(=O)C[C@](C)([C@@](CC4)(O)C(=O)CO)[C@@H]4[C@@H]3CCC2=C1 XOFYZVNMUHMLCC-ZPOLXVRWSA-N 0.000 description 1
- 229960004618 prednisone Drugs 0.000 description 1
- 102000004196 processed proteins & peptides Human genes 0.000 description 1
- 230000003623 progesteronic effect Effects 0.000 description 1
- 235000019260 propionic acid Nutrition 0.000 description 1
- 125000001436 propyl group Chemical group [H]C([*])([H])C([H])([H])C([H])([H])[H] 0.000 description 1
- 125000000168 pyrrolyl group Chemical group 0.000 description 1
- 150000003242 quaternary ammonium salts Chemical class 0.000 description 1
- IUVKMZGDUIUOCP-BTNSXGMBSA-N quinbolone Chemical compound O([C@H]1CC[C@H]2[C@H]3[C@@H]([C@]4(C=CC(=O)C=C4CC3)C)CC[C@@]21C)C1=CCCC1 IUVKMZGDUIUOCP-BTNSXGMBSA-N 0.000 description 1
- SBYHFKPVCBCYGV-UHFFFAOYSA-N quinuclidine Chemical group C1CC2CCN1CC2 SBYHFKPVCBCYGV-UHFFFAOYSA-N 0.000 description 1
- GHBFNMLVSPCDGN-UHFFFAOYSA-N rac-1-monooctanoylglycerol Chemical compound CCCCCCCC(=O)OCC(O)CO GHBFNMLVSPCDGN-UHFFFAOYSA-N 0.000 description 1
- 238000010992 reflux Methods 0.000 description 1
- 239000011347 resin Substances 0.000 description 1
- 229920005989 resin Polymers 0.000 description 1
- 238000012552 review Methods 0.000 description 1
- 235000009566 rice Nutrition 0.000 description 1
- 210000005245 right atrium Anatomy 0.000 description 1
- CVHZOJJKTDOEJC-UHFFFAOYSA-N saccharin Chemical compound C1=CC=C2C(=O)NS(=O)(=O)C2=C1 CVHZOJJKTDOEJC-UHFFFAOYSA-N 0.000 description 1
- 235000019204 saccharin Nutrition 0.000 description 1
- 229940081974 saccharin Drugs 0.000 description 1
- 239000000901 saccharin and its Na,K and Ca salt Substances 0.000 description 1
- 238000012216 screening Methods 0.000 description 1
- 125000002914 sec-butyl group Chemical group [H]C([H])([H])C([H])([H])C([H])(*)C([H])([H])[H] 0.000 description 1
- 208000023087 secondary adrenal insufficiency Diseases 0.000 description 1
- 238000000926 separation method Methods 0.000 description 1
- 239000008159 sesame oil Substances 0.000 description 1
- 235000011803 sesame oil Nutrition 0.000 description 1
- 239000001632 sodium acetate Substances 0.000 description 1
- 235000017281 sodium acetate Nutrition 0.000 description 1
- 239000001540 sodium lactate Substances 0.000 description 1
- 229940005581 sodium lactate Drugs 0.000 description 1
- 235000011088 sodium lactate Nutrition 0.000 description 1
- 239000007901 soft capsule Substances 0.000 description 1
- 239000012439 solid excipient Substances 0.000 description 1
- 239000007790 solid phase Substances 0.000 description 1
- 235000011069 sorbitan monooleate Nutrition 0.000 description 1
- 239000001593 sorbitan monooleate Substances 0.000 description 1
- 229940035049 sorbitan monooleate Drugs 0.000 description 1
- 239000008347 soybean phospholipid Substances 0.000 description 1
- 239000007921 spray Substances 0.000 description 1
- 230000001954 sterilising effect Effects 0.000 description 1
- 238000004659 sterilization and disinfection Methods 0.000 description 1
- 239000003270 steroid hormone Substances 0.000 description 1
- 230000000638 stimulation Effects 0.000 description 1
- 229960004793 sucrose Drugs 0.000 description 1
- 150000008163 sugars Chemical class 0.000 description 1
- 239000004094 surface-active agent Substances 0.000 description 1
- 238000001356 surgical procedure Methods 0.000 description 1
- 239000000375 suspending agent Substances 0.000 description 1
- 208000011580 syndromic disease Diseases 0.000 description 1
- 230000009897 systematic effect Effects 0.000 description 1
- 238000010998 test method Methods 0.000 description 1
- 229960003604 testosterone Drugs 0.000 description 1
- TXEYQDLBPFQVAA-UHFFFAOYSA-N tetrafluoromethane Chemical compound FC(F)(F)F TXEYQDLBPFQVAA-UHFFFAOYSA-N 0.000 description 1
- 229940124597 therapeutic agent Drugs 0.000 description 1
- XSROQCDVUIHRSI-UHFFFAOYSA-N thietane Chemical compound C1CSC1 XSROQCDVUIHRSI-UHFFFAOYSA-N 0.000 description 1
- VOVUARRWDCVURC-UHFFFAOYSA-N thiirane Chemical compound C1CS1 VOVUARRWDCVURC-UHFFFAOYSA-N 0.000 description 1
- 230000002992 thymic effect Effects 0.000 description 1
- 210000001541 thymus gland Anatomy 0.000 description 1
- 230000003867 tiredness Effects 0.000 description 1
- 208000016255 tiredness Diseases 0.000 description 1
- 210000001519 tissue Anatomy 0.000 description 1
- 239000004408 titanium dioxide Substances 0.000 description 1
- 239000006208 topical dosage form Substances 0.000 description 1
- 231100000419 toxicity Toxicity 0.000 description 1
- 230000001988 toxicity Effects 0.000 description 1
- 230000002110 toxicologic effect Effects 0.000 description 1
- 231100000759 toxicological effect Toxicity 0.000 description 1
- 230000032258 transport Effects 0.000 description 1
- 125000006168 tricyclic group Chemical group 0.000 description 1
- 125000000876 trifluoromethoxy group Chemical group FC(F)(F)O* 0.000 description 1
- 125000002023 trifluoromethyl group Chemical group FC(F)(F)* 0.000 description 1
- SWGJCIMEBVHMTA-UHFFFAOYSA-K trisodium;6-oxido-4-sulfo-5-[(4-sulfonatonaphthalen-1-yl)diazenyl]naphthalene-2-sulfonate Chemical compound [Na+].[Na+].[Na+].C1=CC=C2C(N=NC3=C4C(=CC(=CC4=CC=C3O)S([O-])(=O)=O)S([O-])(=O)=O)=CC=C(S([O-])(=O)=O)C2=C1 SWGJCIMEBVHMTA-UHFFFAOYSA-K 0.000 description 1
- 231100000397 ulcer Toxicity 0.000 description 1
- 230000002485 urinary effect Effects 0.000 description 1
- 230000036325 urinary excretion Effects 0.000 description 1
- 239000003981 vehicle Substances 0.000 description 1
- 210000001631 vena cava inferior Anatomy 0.000 description 1
- 210000002620 vena cava superior Anatomy 0.000 description 1
- 239000011345 viscous material Substances 0.000 description 1
- 230000004584 weight gain Effects 0.000 description 1
- 235000019786 weight gain Nutrition 0.000 description 1
- 210000001235 zona fasciculata Anatomy 0.000 description 1
Classifications
-
- G—PHYSICS
- G01—MEASURING; TESTING
- G01N—INVESTIGATING OR ANALYSING MATERIALS BY DETERMINING THEIR CHEMICAL OR PHYSICAL PROPERTIES
- G01N33/00—Investigating or analysing materials by specific methods not covered by groups G01N1/00 - G01N31/00
- G01N33/48—Biological material, e.g. blood, urine; Haemocytometers
- G01N33/50—Chemical analysis of biological material, e.g. blood, urine; Testing involving biospecific ligand binding methods; Immunological testing
- G01N33/74—Chemical analysis of biological material, e.g. blood, urine; Testing involving biospecific ligand binding methods; Immunological testing involving hormones or other non-cytokine intercellular protein regulatory factors such as growth factors, including receptors to hormones and growth factors
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61K—PREPARATIONS FOR MEDICAL, DENTAL OR TOILETRY PURPOSES
- A61K31/00—Medicinal preparations containing organic active ingredients
- A61K31/33—Heterocyclic compounds
- A61K31/395—Heterocyclic compounds having nitrogen as a ring hetero atom, e.g. guanethidine or rifamycins
- A61K31/435—Heterocyclic compounds having nitrogen as a ring hetero atom, e.g. guanethidine or rifamycins having six-membered rings with one nitrogen as the only ring hetero atom
- A61K31/47—Quinolines; Isoquinolines
- A61K31/4738—Quinolines; Isoquinolines ortho- or peri-condensed with heterocyclic ring systems
- A61K31/4745—Quinolines; Isoquinolines ortho- or peri-condensed with heterocyclic ring systems condensed with ring systems having nitrogen as a ring hetero atom, e.g. phenantrolines
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61K—PREPARATIONS FOR MEDICAL, DENTAL OR TOILETRY PURPOSES
- A61K31/00—Medicinal preparations containing organic active ingredients
- A61K31/56—Compounds containing cyclopenta[a]hydrophenanthrene ring systems; Derivatives thereof, e.g. steroids
- A61K31/565—Compounds containing cyclopenta[a]hydrophenanthrene ring systems; Derivatives thereof, e.g. steroids not substituted in position 17 beta by a carbon atom, e.g. estrane, estradiol
- A61K31/567—Compounds containing cyclopenta[a]hydrophenanthrene ring systems; Derivatives thereof, e.g. steroids not substituted in position 17 beta by a carbon atom, e.g. estrane, estradiol substituted in position 17 alpha, e.g. mestranol, norethandrolone
-
- A—HUMAN NECESSITIES
- A61—MEDICAL OR VETERINARY SCIENCE; HYGIENE
- A61K—PREPARATIONS FOR MEDICAL, DENTAL OR TOILETRY PURPOSES
- A61K31/00—Medicinal preparations containing organic active ingredients
- A61K31/56—Compounds containing cyclopenta[a]hydrophenanthrene ring systems; Derivatives thereof, e.g. steroids
- A61K31/57—Compounds containing cyclopenta[a]hydrophenanthrene ring systems; Derivatives thereof, e.g. steroids substituted in position 17 beta by a chain of two carbon atoms, e.g. pregnane or progesterone
- A61K31/573—Compounds containing cyclopenta[a]hydrophenanthrene ring systems; Derivatives thereof, e.g. steroids substituted in position 17 beta by a chain of two carbon atoms, e.g. pregnane or progesterone substituted in position 21, e.g. cortisone, dexamethasone, prednisone or aldosterone
-
- G—PHYSICS
- G01—MEASURING; TESTING
- G01N—INVESTIGATING OR ANALYSING MATERIALS BY DETERMINING THEIR CHEMICAL OR PHYSICAL PROPERTIES
- G01N2333/00—Assays involving biological materials from specific organisms or of a specific nature
- G01N2333/435—Assays involving biological materials from specific organisms or of a specific nature from animals; from humans
- G01N2333/665—Assays involving proteins derived from pro-opiomelanocortin, pro-enkephalin or pro-dynorphin
- G01N2333/695—Corticotropin [ACTH]
-
- G—PHYSICS
- G01—MEASURING; TESTING
- G01N—INVESTIGATING OR ANALYSING MATERIALS BY DETERMINING THEIR CHEMICAL OR PHYSICAL PROPERTIES
- G01N2800/00—Detection or diagnosis of diseases
- G01N2800/04—Endocrine or metabolic disorders
- G01N2800/048—Pituitary or hypothalamic - pituitary relationships, e.g. vasopressin or ADH related
Landscapes
- Health & Medical Sciences (AREA)
- Life Sciences & Earth Sciences (AREA)
- Chemical & Material Sciences (AREA)
- General Health & Medical Sciences (AREA)
- Medicinal Chemistry (AREA)
- Pharmacology & Pharmacy (AREA)
- Molecular Biology (AREA)
- Veterinary Medicine (AREA)
- Public Health (AREA)
- Animal Behavior & Ethology (AREA)
- Engineering & Computer Science (AREA)
- Epidemiology (AREA)
- Hematology (AREA)
- Immunology (AREA)
- Urology & Nephrology (AREA)
- Biomedical Technology (AREA)
- Analytical Chemistry (AREA)
- Biochemistry (AREA)
- Biotechnology (AREA)
- General Physics & Mathematics (AREA)
- Pathology (AREA)
- Endocrinology (AREA)
- Physics & Mathematics (AREA)
- Food Science & Technology (AREA)
- Microbiology (AREA)
- Cell Biology (AREA)
- Pharmaceuticals Containing Other Organic And Inorganic Compounds (AREA)
- Investigating Or Analysing Biological Materials (AREA)
Abstract
Un método de diagnóstico diferencial del síndrome de Cushing dependiente de la hormona adrenocorticotrópica (ACTH) en un paciente donde el diagnóstico diferencial se realiza entre el síndrome de ACTH ectópica y la enfermedad de Cushing, comprendiendo el método las etapas de: (i) obtener de un paciente una concentración de ACTH en una muestra de líquido obtenida del seno venoso petroso inferior izquierdo o derecho y una concentración de ACTH a partir de líquido obtenido de una muestra venosa periférica, y (ii) obtener una relación de concentración de ACTH a partir de las concentraciones de ACTH, donde el paciente es un paciente con síndrome de Cushing y niveles elevados de ACTH también a quien se le ha administrado una dosis de antagonista del receptor de glucocorticoides (GRA) suficiente para aumentar la ACTH de la glándula pituitaria al menos dos veces en personas con función normal hipotalámica-pituitaria-adrenal (HPA), donde las muestras se obtuvieron al menos dos horas después de la administración de GRA, donde una relación de concentración de ACTH mayor que 3 para la concentración de ACTH de la muestra del seno venoso inferior sobre la muestra del seno venoso periférico sirve como diagnóstico de la enfermedad de Cushing.
Description
DESCRIPCIÓN
Método de diagnóstico diferencial de síndrome de Cushing dependiente de ACTH
Antecedentes de la invención
El cortisol es un esteroide que se produce por las glándulas adrenales y se utiliza en el cuerpo para responder a estrés físico y emocional y mantener el suministro de energía y los niveles de azúcar en sangre adecuados. La producción de cortisol se encuentra altamente regulada por el eje hipotalámico-pituitario-adrenal (HPA) a través de un conjunto complejo de influencias directas e interacciones de retroalimentación negativa. En individuos sanos, la insuficiencia de cortisol en el torrente sanguíneo provoca que el hipotálamo libere la hormona de liberación de corticotropina (CRH) que envía señales a la glándula pituitaria para que libere la hormona adrenocorticotrópica (ACTH), que, a su vez, estimula a las glándulas adrenales para que produzcan más cortisol. El cortisol excesivo inhibe que el hipotálamo produzca CRH, inhibiendo, de este modo, que la glándula pituitaria libere ACTH, lo que, a su vez, suprime la producción de cortisol. La regulación de HPA da como resultado, además, un ritmo diurno de niveles de cortisol, que alcanza picos por la mañana y nadir alrededor de la medianoche. Las afecciones patológicas que se asocian con el HPA pueden afectar el ritmo diurno de la producción de cortisol y ACTH y causar problemas de salud graves.
El síndrome de Cushing constituye uno de estos problemas. Los pacientes con síndrome de Cushing presentan habitualmente propensión a desarrollar hematomas; obesidad abdominal y brazos y piernas delgados; plétora facial; acné; debilidad de los músculos proximales; y/o franjas rojas moradas en todo el cuerpo. El síndrome de Cushing se presenta junto con hipercortisolemia, una afección que implica un exceso prolongado de cortisol circulante. El síndrome de Cushing se puede clasificar como síndrome de Cushing exógeno, cuya causa consiste en el uso excesivo de glucocorticoides, tales como prednisona, dexametasona e hidrocortisona, y síndrome de Cushing endógeno, cuya causa consiste en anomalías desreguladoras en el eje HPA. El síndrome de Cushing endógeno consiste en el síndrome de Cushing independiente de ACTH, caracterizado por una sobreproducción de cortisol ante la falta de aumento de secreción de ACTH; el síndrome de Cushing dependiente de ACTH, caracterizado por una secreción excesiva de ACTH.
El síndrome de Cushing dependiente de ACTH incluye aproximadamente el 80 % de los pacientes que presentan síndrome de Cushing endógeno y consiste en dos formas principales: enfermedad de Cushing y síndrome de ACTH ectópica. La primera es causada por un tumor pituitario y la última es causada por un tumor fuera de la pituitaria. El diagnóstico diferencial correcto entre la enfermedad de Cushing y el síndrome de ACTH ectópica resulta importante para que los endocrinólogos recomienden la cirugía transesfenoidal o la detección por imágenes para identificar la fuente de la secreción ectópica de ACTH.
Un enfoque actual para diagnóstico diferencial de pacientes con síndrome de Cushing dependiente de ACTH incluye la medición de los niveles de ACTH a partir de muestras obtenidas de manera simultánea de ambos senos venosos petrosos inferiores (IPS), un procedimiento que se denomina muestreo del seno venoso petroso inferior (IPSS), y de la yugular interna u otra vena periférica. En un enfoque, que se denomina en el presente documento como CRH-IPSS, se toman 5 muestras de sangre de cada IPS y la vena yugular interna, dos antes y tres después de la administración de CRH. Una relación de ACTH central a periférica de >2 antes y >3 después de la administración de CRH resulta compatible con la enfermedad de Cushing, mientras que una relación más baja favorece el síndrome de ACTH ectópica. Este procedimiento requiere un cateterismo prolongado con la probabilidad de infección, trombosis o sangrado que aumenta con la duración del cateterismo. De manera adicional, la CRH es una proteína costosa de producir, lo que causó una escasez de suministro entre el año 2011 y principios del 2013, y requiere un manejo sofisticado. De este modo, los resultados de CRH-IPSS para diagnóstico diferencial de pacientes con síndrome de Cushing dependiente de ACTH caen frecuentemente en el área gris. Los pacientes que se diagnostican con acetato de desmopresina (DDAVP), la alternativa a CRH, que se ha utilizado también para IPSS, presenta desventajas similares.
Otro enfoque, que se denomina en el presente documento como metirapona-IPSS, es similar al anterior, a excepción de que se administra metirapona en lugar de CRH al paciente antes del IPSS y las muestras solo se toman de los pacientes después de la administración de metirapona. A pesar de que la metirapona-IPSS mejora el CRH-IPSS, debido a que prescinde de la necesidad de muestreo antes de la administración de metirapona y, de este modo, reduce la duración del cateterismo y la probabilidad de infección, trombos o sangrado asociado con esta, presenta también serias limitaciones. En primer lugar, la metirapona actúa para bloquear la conversión de 11-desoxicortisol en cortisol por la 11p-hidroxilasa, lo que causa una reducción del nivel de cortisol, lo que, a su vez, estimula la producción y liberación de ACTH. Debido a que su efecto en la secreción de ACTH es indirecto, el resultado de la prueba puede encontrarse sesgado por otros factores que afectan la síntesis de cortisol. En segundo lugar, como un bloqueador de la síntesis de cortisol, el tratamiento de metirapona, de manera especial, en una dosis alta, puede dar como resultado insuficiencia adrenal o presentar efectos deletéreos en diversas funciones corporales normales que requieren cortisol, por ejemplo, las funciones antiestrés y antiinflamatorias. En tercer lugar, la metirapona no se encuentra disponible actualmente en los Estados Unidos; por consiguiente, este método de diagnóstico se encuentra fuera del alcance de muchos pacientes en este país.
El documento US 2014/170768 A1, por ejemplo, divulga métodos para monitorear la función pituitaria y para distinguir la enfermedad de Cushing del síndrome de Cushing. Además, TSIGOS T. (Annu. Rev. Med., 1996, Vol. 47, páginas 443 a 461) se refiere al diagnóstico diferencial y el tratamiento del síndrome de Cushing. Además, FLESERIU M. et al. (J. Clin. Endocrinol. Metab., 2012, vol. 97, n. ° 6, páginas 2039 a 2049) se refieren a un método de diagnóstico diferencial del síndrome de Cushing dependiente de ACTH.
Breve sumario de la invención
Se describe en este documento, pero no se incluye en la presente invención, un método de diagnóstico diferencial del síndrome de Cushing dependiente de la hormona adrenocorticotrópica (ACTH) en un paciente con hipercortisolemia donde el diagnóstico diferencial se realiza entre el síndrome de ACTH ectópica y la enfermedad de Cushing. El método comprende: (i) seleccionar un paciente con síndrome de Cushing y niveles elevados de ACTH; (ii) administrar una dosis de antagonista del receptor de glucocorticoides (GRA) suficiente para aumentar la ACTH de la glándula pituitaria al menos dos veces en personas con función HPA normal; (iii) esperar durante al menos dos horas; y (iv) obtener del paciente una relación de concentración de ACTH, que se deriva tanto de las concentraciones de ACTH en el líquido obtenido del seno venoso petroso inferior izquierdo o derecho como del líquido obtenido de una vena periférica, por ejemplo, una vena yugular. El paciente se diagnostica con la enfermedad de Cushing si la relación de concentración de ACTH es mayor que 3. En un primer aspecto, la presente invención se refiere a un método de diagnóstico diferencial de síndrome de Cushing dependiente de la hormona adrenocorticotrópica (ACTH) en un paciente donde el diagnóstico diferencial se realiza entre el síndrome de ACTH ectópica y la enfermedad de Cushing, comprendiendo el método las etapas de: (i) obtener de un paciente una concentración de ACTH en una muestra de líquido obtenida del seno venoso petroso inferior izquierdo o derecho y una concentración de ACTH a partir de líquido obtenido de una muestra venosa periférica, y (ii) obtener una relación de concentración de ACTH a partir de las concentraciones de ACTH, donde el paciente es un paciente con síndrome de Cushing y niveles elevados de ACTH también a quien se le ha administrado una dosis de antagonista del receptor de glucocorticoides (GRA) suficiente para aumentar la ACTH de la glándula pituitaria al menos dos veces en personas con función normal hipotalámica-pituitaria-adrenal (HPA), donde las muestras se obtuvieron al menos dos horas después de la administración de GRA, donde una relación de concentración de ACTH mayor que 3 para la concentración de ACTH de la muestra del seno venoso inferior sobre la muestra del seno venoso periférico sirve como diagnóstico de la enfermedad de Cushing.
En algunas realizaciones, la muestra venosa periférica es una muestra venosa yugular. En algunas realizaciones, la relación se deriva de la concentración de ACTH en una muestra de líquido obtenida de los senos venosos petrosos inferiores izquierdo y derecho. En algunas realizaciones, el GRA es un inhibidor selectivo del receptor de glucocorticoides. En algunos casos, los muestreos primero y segundo de las concentraciones de ACTH se tomaron con 5 a 10 minutos de diferencia para ambos senos venosos petrosos inferiores y una muestra venosa periférica.
En algunos casos, el GRA es un inhibidor selectivo del receptor de glucocorticoides. En algunas realizaciones, el GRA comprende una estructura principal esteroidea con al menos una fracción que contiene fenilo en la posición 11-p de la estructura principal esteroidea. En algunos casos, la fracción que contiene fenilo en la posición 11-p de la estructura principal esteroidea es una fracción dimetilaminofenilo. En algunos casos, el GRA es mifepristona. En algunas realizaciones, el GRA se selecciona a partir del grupo que consiste en 11p-(4-dimetilaminoetoxifenil)-17a-propinil-17phidroxi-4,9 estradien-3-ona y (17a)-17-hidroxi-19-(4-metilfenil)androsta-4,9(11)-dien-3-ona. En algunas realizaciones, el antagonista del receptor de glucocorticoides es (11p,17p)-11-(1,3-benzodioxol-5-il)-17-hidroxi-17-(1-propinil) estra-4,9-dien-3-ona.
En algunas realizaciones, el GRA presenta una estructura principal no esteroidea. En algunos casos, la estructura principal de GRA es una ciclohexilpirimidina. En algunos casos, donde la ciclohexilpirimidina presenta la siguiente fórmula:
la línea discontinua se encuentra ausente o es un enlace; X se selecciona a partir del grupo que consiste en O y S; R1 se selecciona a partir del grupo que consiste de cicloalquilo, heterocicloalquilo, arilo y heteroarilo, sustituido con, de manera opcional, 1 a 3 grupos R1a; cada R1a se selecciona de manera independiente a partir del grupo que consiste en H, alquilo C1-6 , alquenilo C2-6 , alquinilo C2-6 , alcoxi C1-6, alquilo C-i-6OR1b, halógeno, haloalquilo C1-6, haloaloxi C1-6, OR1b, NR1bR1c, C(O)R1b, C(O)OR1b, OC(O)R1b, C(O)NR1bR1c, NR1bC(O)R1c, SO2R115, SO2NR1bR1c, cicloalquilo, heterocicloalquilo, arilo y heteroarilo; cada R1b y R1c se selecciona de manera independiente a partir del grupo que consiste en H y alquilo C1-6 ; R2 se selecciona a partir del grupo que consiste en H, alquilo C1-6 , alquilo C1-6-OR1b, alquilo C1-6 NR1bR1c y alquileno C1-6 heterocicloalquilo; R3 se selecciona a partir del grupo que consiste en H y alquilo C1-6 ; Ar
es arilo, sustituido con, de manera opcional, 1 a 4 grupos R4; cada R4 se selecciona de manera independiente a partir del grupo que consiste en H, alquilo C1-6 , alcoxi C1-6, halógeno, haloalquilo C1-6 y haloalcoxi C1-6 ; L1 es un enlace o alquileno C1-6 ; y el subíndice n es un número entero de 0 a 3, o sales e isómeros de estos.
En algunos casos, la estructura principal de GRA es una azadecalina fusionada. En algunos casos, la azadecalina fusionada es un compuesto que presenta la siguiente fórmula:
donde L1 y L2 son miembros que se seleccionan de manera independiente a partir de un enlace y alquileno no sustituido; R1 es un miembro que se selecciona a partir de alquilo no sustituido, heteroalquilo no sustituido, heterocicloalquilo no sustituido, -OR1A, NR1CR1D, -C(O)NR1CR1D y -C(O)OR1A, donde R1A es un miembro que se selecciona a partir de hidrógeno, alquilo no sustituido y heteroalquilo no sustituido; R1C y R1D son miembros que se seleccionan de manera independiente a partir de alquilo no sustituido y heteroalquilo no sustituido, y se unen, de manera opcional, para formar un anillo no sustituido con el nitrógeno al que se encuentran unidos, donde dicho anillo comprende, de manera opcional, un anillo adicional de nitrógeno. R2 presenta la fórmula:
donde R2G es un miembro que se selecciona a partir de hidrógeno, halógeno, alquilo no sustituido, heteroalquilo no sustituido, cicloalquilo no sustituido, heterocicloalquilo no sustituido, -CN y -CF3; J es fenilo; t es un número entero de 0 a 5; X es -S(O2)-; y R5 es fenilo sustituido con, de manera opcional, 1 a 5 grupos R5A, donde R5A es un miembro que se selecciona a partir de hidrógeno, halógeno, -OR5A1, S(O2)NR5A2R5A3, -CN y alquilo no sustituido y R5A1 es un miembro que se selecciona a partir de hidrógeno y alquilo no sustituido y R5A2 y R5A3 son miembros que se seleccionan de manera independiente a partir de hidrógeno y alquilo no sustituido o sales e isómeros de estos.
En algunos casos, la estructura principal de GRA es una azadecalina fusionada con heteroaril cetona o una azadecalina fusionada con octahidro. En algunos casos, la azadecalina fusionada con heteroaril cetona presenta la fórmula:
donde R1 es un anillo heteroarilo que presenta de 5 a 6 miembros del anillo y de 1 a 4 heteroátomos, cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S, sustituido con, de manera opcional, 1 a 4 grupos, cada uno se selecciona de manera independiente a partir de R1a; cada R1a se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, alquilo C1-6, halógeno, haloalquilo C1-6, alcoxi C1-6, haloalcoxi C1-6, CN, N-óxido, cicloalquilo C3 -8y heterocicloalquilo C3-8; el anillo J se selecciona a partir del grupo que consiste en un anillo cicloalquilo, un anillo heterocicloalquilo, un anillo arilo y un anillo heteroarilo, donde los anillos heterocicloalquilo y heteroarilo presentan de 5 a 6 miembros del anillo y de 1 a 4 heteroátomos, cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S; cada R2 se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, alquilo C1-6, halógeno, haloalquilo C16, alcoxi C16 , haloalcoxi C1-6, alquil C1-6-alcoxi C1.6 , CN, OH, NR2aR2b, C(O)R2a, C(O)OR2a, C(O)NR2aR2b, SR2a, S(O)R2a, S(O)2R2a, cicloalquilo C3-8 y heterocicloalquilo C3-8, donde los grupos heterocicloalquilo están sustituidos con, de manera opcional, 1 a 4 grupos R2c; de manera alternativa, dos grupos R2 unidos al mismo carbono se combinan para formar un grupo oxo (=O); de manera alternativa, dos grupos R2se combinan para formar un anillo heterocicloalquilo que presenta de 5 a 6 miembros del anillo y de 1 a 3 heteroátomos, cada uno se selecciona de manera independiente a partir del grupo que consiste
en N, O y S, donde el anillo heterocicloalquilo está sustituido con, de manera opcional, 1 a 3 grupos R2d; cada R2a y R2bse selecciona de manera independiente a partir del grupo que consiste en hidrógeno y alquilo C-i-a; cada R2c se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, halógeno, hidroxi, alcoxi Ci-a, haloalcoxi Ci-a, CN y NR2aR2b; cada R2d se selecciona de manera independiente a partir del grupo que consiste en hidrógeno y alquilo Ci-a o dos grupos R2d unidos al mismo átomo del anillo se combinan para formar (=O); R3 se selecciona a partir del grupo que consiste en fenilo y piridilo, cada uno sustituido con, de manera opcional, 1 a 4 grupos R3a; cada R3a se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, halógeno y haloalquilo Ci-ay el subíndice n es un número entero de 0 a 3 o sales e isómeros de estos.
En algunos casos, la azadecalina fusionada con octahidro presenta la fórmula:
donde R1 es un anillo heteroarilo que presenta de 5 a a miembros del anillo y de 1 a 4 heteroátomos, cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S, sustituido con, de manera opcional, 1 a 4 grupos, cada uno se selecciona de manera independiente a partir de R1a; cada R1a se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, alquilo C1-a, halógeno, haloalquilo C1-a, alcoxi C1-a, haloalcoxi C1-a, N-óxido y cicloalquilo C3-8; el anillo J se selecciona a partir del grupo que consiste en un anillo arilo y un anillo heteroarilo que presentan de 5 a a miembros del anillo y de 1 a 4 heteroátomos, cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S; cada R2 se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, alquilo C1-a, halógeno, haloalquilo C1-a, alcoxi C1-a, haloalcoxi C1-a, alquil C1-a-alcoxi C1-a, CN, OH, NR2aR2b, C(O)R2a, C(O)OR2a, C(O)NR2aR2b, SR2a, S(O)R2a, S(O)2R2a, cicloalquilo C3-8 y heterocicloalquilo C3-8, que presenta de 1 a 3 heteroátomos, cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S; de manera alternativa, los dos grupos R2 en átomos del anillo adyacentes se combinan para formar un anillo heterocicloalquilo que presenta de 5 a a miembros del anillo y de 1 a 3 heteroátomos, cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S, donde el anillo heterocicloalquilo está sustituido con, de manera opcional, 1 a 3 grupos R2c; cada R2a, R2b y R2c se selecciona de manera independiente a partir del grupo que consiste en hidrógeno y alquilo C1-a, cada R3a es de manera independiente halógeno y el subíndice n es un número entero de 0 a 3 o sales e isómeros de estos.
Se describe en el presente documento, pero no se incluye en la presente invención, una composición de diagnóstico o un equipo de diagnóstico que comprende un antagonista del receptor de glucocorticoides (GRA) para su uso en un método de diagnóstico diferencial del síndrome de Cushing dependiente de la hormona adrenocorticotrópica (ACTH) en un paciente donde el diagnóstico diferencial se realiza entre el síndrome de ACTH ectópica y la enfermedad de Cushing, comprendiendo el método la etapa de determinación de la relación de concentración de ACTH a partir de un paciente con síndrome de Cushing y un nivel elevado de ACTH, donde el paciente ha recibido la administración de una dosis de antagonista del receptor de glucocorticoides (GRA) al menos dos horas antes de la retirada de muestras venosas y donde la cantidad de GRA administrada al paciente resulta suficiente para aumentar la ACTH de la glándula pituitaria al menos dos veces en personas con función hipotalámica-pituitaria-adrenal (HPA) normal; donde la relación de concentración de ACTH se deriva de las concentraciones de ACTH en el líquido obtenido del seno venoso petroso inferior izquierdo o derecho y del líquido obtenido de una muestra venosa periférica; y donde una relación de concentración de ACTH mayor que 3 para la concentración de ACTH de la muestra del seno venoso inferior con respecto a la muestra del seno venoso periférico sirve como diagnóstico de la enfermedad de Cushing. De manera adicional, todas las realizaciones en el primer aspecto que se describe anteriormente se incluyen, además, en este aspecto de la divulgación
Se describe en el presente documento, pero no se incluye en la presente invención, un método de obtención de una medición que indica el diagnóstico diferencial del síndrome de Cushing dependiente de la hormona adrenocorticotrópica (ACTH) en un paciente donde el diagnóstico diferencial se realiza entre el síndrome de ACTH ectópica y la enfermedad de Cushing, comprendiendo el método la etapa de: (i) determinar la relación de concentración de ACTH de un paciente con síndrome de Cushing y un nivel elevado de ACTH, donde el paciente ha recibido la administración de una dosis de antagonista del receptor de glucocorticoides (GRA) al menos dos horas antes de la retirada de muestras venosas y donde la cantidad de GRA administrada al paciente resulta suficiente para aumentar la ACTH de la glándula pituitaria al menos dos veces en personas con función hipotalámica-pituitaria-adrenal (HPA) normal; donde la relación de concentración de ACTH se deriva de las concentraciones de ACTH en el líquido obtenido del seno venoso petroso inferior izquierdo o derecho y del líquido obtenido de una muestra venosa periférica; y donde una relación de concentración de ACTH mayor que 3 para la concentración de ACTH de la muestra del seno venoso
inferior con respecto a la muestra del seno venoso periférico sirve como diagnóstico de la enfermedad de Cushing. De manera adicional, todas las realizaciones en el primer aspecto que se describe anteriormente se incluyen, además, en este aspecto de la divulgación
Se describe en el presente documento, pero no se incluye en la presente invención, un antagonista del receptor de glucocorticoides (GRA) para su uso en un método de diagnóstico diferencial del síndrome de Cushing dependiente de la hormona adrenocorticotrópica (ACTH) en un paciente donde el diagnóstico diferencial se realiza entre el síndrome de ACTH ectópica y la enfermedad de Cushing, comprendiendo el método las etapas de: (i) seleccionar un paciente con síndrome de Cushing y, además, niveles elevados de ACTH; (ii) administrar una dosis de GRA suficiente para aumentar la ACTH de la glándula pituitaria al menos dos veces en personas con función hipotalámica-pituitaria-adrenal (HPA) normal; (iii) esperar al menos dos horas; y (iv) obtener del paciente una relación de concentración de ACTH donde la relación se deriva de las concentraciones de ACTH en el líquido obtenido del seno venoso petroso inferior izquierdo o derecho y del líquido obtenido de una muestra venosa periférica; y donde una relación de concentración de ACTH mayor que 3 para la concentración de ACTH de la muestra del seno venoso inferior con respecto a la muestra del seno venoso periférico indica el diagnóstico de la enfermedad de Cushing. De manera adicional, todas las realizaciones en el primer aspecto que se describe anteriormente se incluyen, además, en este aspecto de la divulgación
Otros objetos, características y ventajas de la presente invención serán evidentes para un experto en la técnica a partir de la siguiente descripción detallada y las figuras.
Descripción detallada de la invención
I. Introducción
Esta invención implica el uso de GRA para proporcionar un medio robusto y reproducible para estimular la producción de ACTH en la glándula pituitaria para el diagnóstico diferencial de pacientes con síndrome de Cushing dependiente de ACTH, donde el diagnóstico diferencial se realiza entre el síndrome de ACTH ectópica y la enfermedad de Cushing. Los GRA se administran en primer lugar y luego, se toman muestras de sangre por IPSS después de un tiempo suficiente para evaluar los niveles de ACTH.
El método reivindicado presenta muchas ventajas con respecto a los métodos de diagnóstico diferencial existentes, tales como CRH-IPSS, DDAVP-IPSS y metirapona-IPSS. En primer lugar, el método reivindicado es más robusto en comparación con metirapona-IPSS. Los GRA utilizados en la invención actúan para bloquear la unión del cortisol con el receptor, impidiendo, de este modo, que el cortisol inhiba la producción de ACTH y dando como resultado un aumento de la producción/secreción de ACTH. En comparación con la metirapona, que actúa para bloquear la vía de síntesis de cortisol, el efecto de los GRA en la estimulación de ACTH es más directo, logrando, de este modo, que los resultados de la prueba sean más fiables. En segundo lugar, en comparación con CRH/DDAVP-IPSS, el método es rentable y conveniente en cuanto al uso porque los GRA se pueden suministrar por vía oral, y resulta menos costoso que CRH en cuanto a la fabricación y el almacenamiento. En tercer lugar, en comparación con CRH/DDAVP-IPSS, el método divulgado en el presente documento prescinde de la necesidad de tomar muestras de sangre antes de la administración de GRA, y reduce, por lo tanto, la duración del cateterismo y minimiza las complicaciones asociadas con el cateterismo prolongado.
II. Definiciones
La expresión “síndrome de Cushing endógeno” se refiere a una forma de síndrome de Cushing, donde el exceso del nivel de cortisol es causado por la sobreproducción de cortisol del propio cuerpo.
La expresión “síndrome de Cushing dependiente de la hormona adrenocorticotrópica (ACTH)” se refiere a una forma del síndrome de Cushing, que es causada por una producción anormal de ACTH. Existen dos formas principales del síndrome de Cushing dependiente de ACTH: la enfermedad de Cushing (que representa aproximadamente el 80 % de los casos) y el síndrome de ACTH ectópica (que representa el 20 % de los casos).
La expresión “relación de concentración de ACTH”, “relación de ACTH”, “relación de ACTH de pituitaria a periferia” o “relación de ACTH central a periférica” que se divulga en el presente documento se refiere a la relación entre la cantidad, el nivel o la concentración de ACTH en la muestra de sangre obtenida del seno petroso inferior y la muestra de sangre obtenida de las venas periféricas. En una realización, la vena periférica es la vena yugular.
La expresión “relación de concentración de prolactina”, “relación de prolactina”, “relación de prolactina pituitaria a periferia" o “relación de prolactina central a periférica” que se divulga en el presente documento se refiere a la relación entre la cantidad, el nivel o la concentración de prolactina en la muestra de sangre obtenida del seno petroso inferior y la muestra de sangre obtenida de las venas periféricas. En una realización, la vena periférica es la vena yugular.
La expresión “diagnóstico diferencial” se refiere a la diferenciación de una enfermedad o afección particular de otras que presentan síntomas similares. Un método de diagnóstico diferencial es un método de diagnóstico sistemático que
se utiliza para identificar la presencia de una afección donde son posibles múltiples alternativas. Este método es esencialmente un proceso de eliminación o un proceso de obtención de información que reduce las “probabilidades” de las afecciones candidatas a niveles insignificantes. El método utiliza evidencia tales como síntomas, resultados de pruebas, historial del paciente y conocimiento médi
diagnosticador (o, en el caso de diagnóstico informático o asistido por ordenador, el software del sistema). Frecuentemente, cada opción individual de una posible enfermedad se denomina diagnóstico diferencial.
La expresión “síndrome de ACTH ectópica” se refiere a la producción anormal de ACTH debido a la secreción de ACTH ectópica por un tumor extrapituitario. Estos tumores extrapituitarios se originan frecuentemente en los pulmones, pero en algunos casos se originan en el timo, el páncreas, la glándula adrenal o la tiroides.
La expresión “enfermedad de Cushing” se refiere a la afección en la que la glándula pituitaria libera demasiada ACTH como resultado de un tumor localizado en, o crecimiento excesivo (hiperplasia) de, la glándula pituitaria. La enfermedad de Cushing es una forma del síndrome de Cushing.
El término "hipercortisolemia" se refiere a una afección en la que se presenta una cantidad mayor de lo normal de cortisol circulante.
La expresión “muestreo del seno petroso inferior (IPSS)” se refiere a un procedimiento invasivo que se realiza para obtener muestras de sangre de uno o ambos senos venosos petrosos mediante la inserción de catéteres en una o ambas venas petrosas inferiores a través de las venas yugulares o femorales. El seno venoso petroso drena la pituitaria a través del seno cavernoso. De este modo, las muestras obtenidas por IPSS se analizan y comparan frecuentemente con las muestras obtenidas de sangre periférica para la cantidad de un analito particular para detectar signos de una enfermedad relacionada con la glándula pituitaria.
La expresión “muestreo de la vena yugular” se refiere a un procedimiento invasivo que se realiza para obtener muestras de sangre de venas yugulares (una vena periférica) mediante la inserción de catéteres en la vena yugular interna a través de las venas femorales. Las puntas de los catéteres se hacen avanzar normalmente hasta el nivel de los ángulos de la mandíbula.
La expresión “muestreo del seno venoso periférico” se refiere a un procedimiento invasivo que se realiza para obtener muestras de sangre de venas periféricas mediante cateterismo. Los ejemplos no limitantes de venas periféricas incluyen venas adrenales, vena cava superior e inferior, vena hepática, venas ácigos y hemiácigos, aurícula derecha, venas innominadas y tímicas derecha e izquierda, venas yugulares y venas tiroideas superior y media.
El término “paciente”, “individuo” o “sujeto” se usa de manera indistinta para referirse a un sujeto humano. En algunos casos, se presume que el individuo presenta insuficiencia adrenal.
El término “administrar” incluye administración oral, contacto tópico, administración como supositorio, administración intravenosa, intraperitoneal, intramuscular, intralesional, intratecal, intranasal o subcutánea, o la implantación de un dispositivo de liberación lenta, por ejemplo, una bomba miniosmótica, a un sujeto. La administración tiene lugar por cualquier vía, incluida la parenteral y la transmucosa (por ejemplo, bucal, sublingual, palatal, gingival, nasal, vaginal, rectal o transdérmica). La administración parental incluye, por ejemplo, intravenosa, intramuscular, intraarterial, intradérmica, epicutánea, subcutánea, intraperitoneal, intraventricular e intracraneal. Otros modos de administración incluyen, pero sin limitación, el uso de formulaciones liposomales, infusión intravenosa y parches transdérmicos.
El término “muestra” se refiere a una muestra biológica que se obtiene de un sujeto humano. La muestra puede ser cualquier célula, tejido o fluido de un sujeto humano. Las muestras pueden estar sujetas a diversos procedimientos de tratamiento, almacenamiento o procesamiento antes de analizarse de acuerdo con los métodos que se describen en el presente documento. De manera general, no se pretende que los términos “muestra” o “muestras” se limiten a su fuente, origen, forma de obtención, tratamiento, procesamiento, almacenamiento o análisis o cualquier modificación.
El término “cortisol” se refiere a una hormona glucocorticoide que se produce por la zona fasciculada de la glándula adrenal.
La expresión “hormona adrenocorticotrópica” o “ACTH” se refiere a una hormona sobre la base de polipéptidos que se produce y secreta normalmente por la glándula pituitaria anterior. La ACTH estimula la secreción de cortisol y otros glucocorticoides (GC) por células especializadas de la corteza adrenal. En mamíferos sanos, la secreción de ACTH se encuentra regulada de manera estricta. La secreción de ACTH se encuentra regulada de manera positiva por la hormona de liberación de corticotropina (CRH), que se libera por el hipotálamo. La secreción de ACTH se encuentra regulada de manera negativa por el cortisol y otros glucocorticoides.
La expresión “medición del nivel”, en el contexto de cortisol, ACTH u otros esteroides, se refiere a determinar, detectar o cuantificar la cantidad, el nivel o la concentración de, por ejemplo, cortisol, ACTH u otros esteroides en una muestra que se obtiene de un sujeto.
El término un “aumento” o una “reducción” se refiere a un cambio positivo o negativo detectable en la cantidad de un control de comparación, por ejemplo, un control convencional establecido (tal como un nivel promedio de cortisol en un sujeto normal, sano que no presenta hipercortisolemia). Un aumento es un cambio positivo que equivale al, normalmente, al menos 5 %, al menos 10 % o al menos 20 % o 50 % o 100 %, y puede ser tan elevado como, al menos, 1,5 veces, al menos 2 veces, al menos 5 veces o incluso 10 veces del valor de control. De manera similar, una reducción es un cambio negativo que equivale al, normalmente, al menos 5 %, al menos 10 % o al menos 20 %, 30 % o 50 % o incluso puede ser tan elevado como al menos el 80 % o 90 % del valor de control. Otros términos que indican cambios cuantitativos o diferencias con respecto a una base comparativa, tales como “más”, “menos”, “más alto” y “más bajo”, se usan en esta solicitud de la misma manera que se describe anteriormente.
La expresión “valor de referencia normal”, “valor de referencia” o “nivel de control convencional” se refiere a una cantidad, nivel o concentración predeterminada de un analito particular, por ejemplo, ACTH, cortisol o prolactina, en comparación con el cual se puede realizar un diagnóstico de la presencia o ausencia de una afección particular, por ejemplo, hipercortisolemia. Los valores de referencia normales a los que se hace referencia en esta divulgación se proporcionan en algunos casos por la prueba comercial que se utiliza para determinar los niveles de analitos. En algunos casos, se establece un valor de referencia normal, un valor de referencia o un nivel de control convencional como promedio de la cantidad, el nivel o la concentración de un analito de uno o más sujetos normales sanos, por ejemplo, sujetos que presentan una función HPA normal. En algunos casos, se establece como un rango del nivel, la cantidad o la concentración del analito en un grupo de sujetos sanos. Los valores de referencia normales pueden variar según la naturaleza de la muestra, la forma o el momento de la recolección de la muestra, así como otros factores tales como el sexo, la edad y el origen étnico de los sujetos para quienes se establece un valor de control como tal.
La expresión “nivel elevado”, “cantidad elevada” o “concentración elevada” se refiere al nivel o cantidad del analito que resulta superior con respecto al valor de referencia normal para ese analito.
El término “cromatografía” se refiere a un proceso en el que una mezcla química transportada por un líquido o un gas se separa en componentes como resultado de la distribución diferencial de las entidades químicas a medida que fluyen alrededor o sobre una fase líquida o sólida estacionaria.
La expresión “cromatografía líquida” o “LC” se refiere a un proceso de demora selectiva de uno o más componentes de una solución líquida cuando el líquido se filtra de manera uniforme a través de una columna de una sustancia finamente dividida o a través de pasajes capilares. La demora da como resultado la distribución de los componentes de la mezcla entre una o más fases estacionarias y el líquido a granel, (es decir, fase móvil), ya que este líquido se mueve en relación con las fases estacionarias. Ejemplos de “cromatografía líquida” incluyen cromatografía líquida de fase inversa (RPLC), cromatografía líquida de alto rendimiento (HPLC) y cromatografía líquida de flujo turbulento (TFLC) (que se conoce, a veces, como cromatografía líquida de alta turbulencia (HTLC) o cromatografía líquida de alta capacidad).
La expresión “cromatografía líquida de alta resolución” o “HPLC” (que se conoce también como “cromatografía líquida de alta presión”) se refiere a la cromatografía líquida en la que el grado de separación se aumenta al forzar la fase móvil bajo presión a través de una fase estacionaria, comúnmente una columna densamente empaquetada. Como se utiliza en el presente documento, la expresión "cromatografía líquida de ultra alta resolución”, “HPLC” o “UHPLC” (que se conoce, a veces, como “cromatografía líquida de ultra alta presión”) se refiere a HPLC que se produce a presiones mucho más altas que en las técnicas tradicionales de HPLC.
El término “glucocorticosteroide” (“GC”) o “glucocorticoide” se refiere a una hormona esteroidea que se une a un receptor de glucocorticoide. Los glucocorticosteroides se caracterizan normalmente por presentar 21 átomos de carbono, una cetona a,p-insaturada en el anillo A, y un grupo a-cetol unido al anillo D. Se diferencian en el grado de oxigenación o hidroxilación en C-11, C-17 y C-19; véase Rawn, 'Biosynthesis and Transport of Membrane Lipids and Formation of Cholesterol Derivatives,' in Biochemistry, Daisy et al. (ed.), 1989, pág. 567.
La expresión “receptor de glucocorticoides” (“GR”) se refiere al GR de tipo II que se une de manera específica al cortisol y/o análogos de cortisol, tales como dexametasona; Véase, por ejemplo, Turner & Muller, J Mol. Endocrinol, 2005 (35): 283-292. El GR se denomina además como el receptor de cortisol. La expresión incluye isoformas de GR, GR recombinante y GR mutado. Las constantes de inhibición (Ki) contra el receptor de GR humano tipo II (Genbank: P04150) se encuentran entre 0,0001 nM y 1000 nM; preferentemente, entre 0,0005 nM y 10 nM, y de mayor preferencia, entre 0,001 nM y 1 nM.
La expresión “antagonista del receptor de glucocorticoides” o “GRA” se refiere a cualquier composición o compuesto que inhibe de manera parcial o completa (antagoniza) la unión de un agonista del receptor de glucocorticoides (GR), tal como cortisol o análogos de cortisol, sintético o natural, a un GR. Un “antagonista específico del receptor de glucocorticoides” se refiere a cualquier composición o compuesto que inhibe cualquier respuesta biológica que se relaciona con la unión de un GR a un agonista. Por “específico”, el fármaco se une preferentemente al GR en lugar de a otros receptores nucleares, tales como el receptor de mineralocorticoides (MR), el receptor de andrógenos (AR) o el receptor de progesterona (PR). Se prefiere que el antagonista específico del receptor de glucocorticoides se una a GR
con una afinidad que es 10 veces mayor (1/10 del valor de Kd) que su afinidad por el MR, el AR o el PR, tanto el MR como el PR, tanto el MR como el AR, tanto el AR como el PR o el MR, el AR y el PR. En una realización más preferida, el antagonista del receptor de glucocorticoides se une con un GR con una afinidad que es 100 veces mayor (1/100 del valor de Kd) que su afinidad por MR, AR o PR, tanto el MR como el PR, tanto el m R como el AR, tanto el AR como el PR, o el m R, el AR y el PR.
La expresión “inhibidor selectivo” en el contexto de un receptor de glucocorticoides se refiere a un compuesto químico que interfiere de manera selectiva con la unión de un agonista específico del receptor de glucocorticoides y un receptor de glucocorticoides.
La expresión “estructura principal esteroidea” en el contexto de los antagonistas del receptor de glucocorticoides que la contienen, se refiere a antagonistas del receptor de glucocorticoides que contienen modificaciones de la estructura básica del cortisol, un ligando del receptor de glucocorticoides esteroideo endógeno. La estructura básica de una estructura principal esteroidea se proporciona como Fórmula I:
Fórmula I: estructura principal esteroidea
Las dos clases de modificaciones estructurales de la estructura principal de esteroide cortisol para crear antagonistas de glucocorticoides que más comúnmente se conocen incluyen modificaciones del grupo 11-p hidroxi y modificación de la cadena lateral 17-p (véase, por ejemplo, Lefebvre (1989) J. Steroid Biochem. 33: 557-563).
Como se utiliza en el presente documento, la expresión “estructura principal no esteroidea” en el contexto de los antagonistas del receptor de glucocorticoides que la contienen se refiere a antagonistas del receptor de glucocorticoides que no comparten homología estructural con, o no son modificaciones de, cortisol. Tales compuestos incluyen miméticos sintéticos y análogos de proteínas, incluidas entidades moleculares parcialmente peptídicas, pseudopeptídicas y no peptídicas.
Los compuestos GRA no esteroideos incluyen, además, antagonistas del receptor de glucocorticoides que presentan una estructura principal de ciclohexilpirimidina, una estructura principal de azadecalina fusionada, una estructura principal de azadecalina fusionada con heteroaril cetona o una estructura principal de azadecalina fusionada con octahidro. Los ejemplos de antagonistas del receptor de glucocorticoides que presentan una estructura principal de ciclohexilpirimidina incluyen los que se describen en la patente de EE. UU. n. ° 8,685,973. Los GRA de ejemplo que presentan una estructura principal de azadecalina fusionada incluyen los que se describen en las patentes de EE. UU. n. ° 7,928,237 y 8,461,172. Los GRA de ejemplo que presentan una estructura principal de azadecalina fusionada con heteroaril cetona incluyen los que se describen en la publicación de patente de EE. UU. 2014/0038926. Los GRA de ejemplo que presentan una estructura principal de azadecalina fusionada con octahidro incluyen los que se describen en la solicitud de patente provisional de EE. Uu . n. ° 61/908,333, titulada “Moduladores del receptor de glucocorticoides de azadecalina fusionada con octahidro”, expediente del abogado n. ° 85178-887884 (007800US), presentada el 25 de noviembre de 2013.
Cuando los grupos sustituyentes se especifican mediante sus fórmulas químicas convencionales, escritas de izquierda a derecha, estos incluyen de igual manera a los sustituyentes químicamente idénticos que resultarían de escribir la estructura de derecha a izquierda, por ejemplo, -CH2O- es equivalente a -OCH2-.
“Alquilo” se refiere a un radical alifático, saturado, lineal o ramificado que presenta el número de átomos de carbono indicado. El alquilo puede incluir cualquier número de carbonos, como C1-2, C1-3, C1-4, C1-5, C1-6, C1-7, C1-8, C1-9, C1-10 , C2-3, C2-4, C2-5, C2-6, C3-4, C3-5, C3-6, C4-5, C4-6 y C5-6. Por ejemplo, alquilo C1-6 incluye, pero sin limitación, metilo, etilo, propilo, isopropilo, butilo, isobutilo, sec-butilo, fert-butilo, pentilo, isopentilo y hexilo.
“Alcoxi” se refiere a un grupo alquilo que presenta un átomo de oxígeno que conecta el grupo alquilo con el punto de unión: alquil-O-. En cuanto al grupo alquilo, los grupos alcoxi pueden presentar cualquier número adecuado de átomos
de carbono, tal como C1-6. Los grupos alcoxi incluyen, por ejemplo, metoxi, etoxi, propoxi, isopropoxi, butoxi, 2-butoxi, iso-butoxi, sec-butoxi, ferf-butoxi, pentoxi, hexoxi, etc.
“Halógeno” se refiere a flúor, cloro, bromo y yodo.
“Haloalquilo” se refiere a alquilo, como se define anteriormente, donde algunos o todos los átomos de hidrógeno se reemplazan con átomos de halógeno. En cuanto al grupo alquilo, los grupos haloalquilo pueden presentar cualquier número adecuado de átomos de carbono, tales como C1-6 , e incluyen trifluorometilo, fluorometilo, etc.
El término “perfluoro” se puede utilizar para definir un compuesto o radical donde todos los hidrógenos se reemplazan con flúor. Por ejemplo, el perfluorometano incluye 1,1,1 -trifluorometilo.
“Haloalcoxi” se refiere a un grupo alcoxi donde algunos o todos los átomos de hidrógeno están sustituidos con átomos de halógeno. En cuanto al grupo alquilo, los grupos haloalcoxi pueden presentar cualquier número adecuado de átomos de carbono, tal como C1-6. Los grupos alcoxi pueden estar sustituidos con 1, 2, 3 o más halógenos. Cuando todos los hidrógenos se reemplazan con un halógeno, por ejemplo, con flúor, los compuestos están persustituidos, por ejemplo, perfluorados. Haloalcoxi incluye, pero sin limitación, trifluorometoxi, 2,2,2,-trifluoroetoxi y perfluoroetoxi.
“Cicloalquilo” se refiere a un montaje de anillo saturado o parcialmente insaturado, monocíclico, bicíclicos fusionado o policíclico enlazado que contiene de 3 a 12 átomos del anillo, o el número de átomos indicado. El cicloalquilo puede incluir cualquier número de carbonos, tales como C3-6 , C4-6 , C5-6, C3-8, C4-8, C5-8, C6-8, C3-9, C3-10, C3-11 y C3-12. Los anillos cicloalquilo monocíclicos saturados incluyen, por ejemplo, ciclopropilo, ciclobutilo, ciclopentilo, ciclohexilo y ciclooctilo. Los anillos cicloalquilo bicíclicos y policíclicos saturados incluyen, por ejemplo, norbornano, [2.2.2]biciclooctano, decahidronaftaleno y adamantano. Los grupos cicloalquilo se pueden encontrar, además, parcialmente insaturados y presentar uno o más enlaces dobles o triples en el anillo. Los grupos cicloalquilo representativos que se encuentran parcialmente insaturados incluyen, pero sin limitación, ciclobuteno, ciclopenteno, ciclohexeno, ciclohexadieno (isómeros 1,3- y 1,4-), ciclohepteno, cicloheptadieno, cicloocteno, ciclooctadieno (isómeros 1,3-, 1,4- y 1,5-), norborneno y norbornadieno. Cuando el cicloalquilo es un cicloalquilo C3-8 monocíclico saturado, los grupos de ejemplo incluyen, pero sin limitación, ciclopropilo, ciclobutilo, ciclopentilo, ciclohexilo, cicloheptilo y ciclooctilo. Cuando el cicloalquilo es un cicloalquilo C3-6 monocíclico saturado, los grupos de ejemplo incluyen, pero sin limitación, ciclopropilo, ciclobutilo, ciclopentilo y ciclohexilo.
“Heterocicloalquilo” se refiere a un sistema de anillo saturado que presenta de 3 a 12 miembros del anillo y de 1 a 4 heteroátomos de N, O y S. También pueden resultar útiles heteroátomos adicionales, incluidos, pero sin limitación, B, A1, Si y P. Los heteroátomos se pueden oxidar también, tales como, pero sin limitación, -S(O) - y -S(O)2-. Los grupos heterocicloalquilo pueden incluir cualquier número de átomos del anillo, tales como 3 a 6, 4 a 6, 5 a 6, 3 a 8, 4 a 8, 5 a 8, 6 a 8, 3 a 9, 3 a 10, 3 a 11 o 3 a 12 miembros del anillo. Se puede incluir cualquier número adecuado de heteroátomos en los grupos heterocicloalquilo, tales como 1,2, 3 o 4, o 1 a 2, 1 a 3, 1 a 4, 2 a 3, 2 a 4 o 3 a 4. El grupo heterocicloalquilo puede incluir grupos tales como aziridina, azetidina, pirrolidina, piperidina, azepano, azocano, quinuclidina, pirazolidina, imidazolidina, piperazina (isómeros 1,2-, 1,3- y 1,4-), oxirano, oxetano, tetrahidrofurano, oxano (tetrahidropirano), oxepano, tiirano, tietano, tiolano (tetrahidrotiofeno), tiano (tetrahidrotiopirano), oxazolidina, isoxalidina, tiazolidina, isotiazolidina, dioxolano, ditiolano, morfolina, tiomorfolina, dioxano o ditiano. Los grupos heterocicloalquilo se pueden fusionar, además, con sistemas de anillos aromáticos o no aromáticos para formar miembros que incluyen, pero sin limitación, indolina.
Cuando heterocicloalquilo incluye de 3 a 8 miembros del anillo y de 1 a 3 heteroátomos, los miembros representativos incluyen, pero sin limitación, pirrolidina, piperidina, tetrahidrofurano, oxano, tetrahidrotiofeno, tiano, pirazolidina, imidazolidina, piperazina, oxazolidina, isoxazolidina, tiazolidina, isotiazolidina, morfolina, tiomorfolina, dioxano y ditiano. El heterocicloalquilo puede formar, además, un anillo que presenta de 5 a 6 miembros del anillo y de 1 a 2 heteroátomos, con miembros representativos que incluyen, pero sin limitación, pirrolidina, piperidina, tetrahidrofurano, tetrahidrotiofeno, pirazolidina, imidazolidina, piperazina, oxazolidina, isoxazolidina, tiazolidina, isotiazolidina y morfolina.
“Arilo” se refiere a un sistema de anillo aromático que presenta cualquier número adecuado de átomos en el anillo y cualquier número adecuado de anillos. Los grupos arilo pueden incluir cualquier número adecuado de átomos del anillo, tal como 6, 7, 8, 9, 10, 11, 12, 13, 14, 15 o 16 átomos del anillo, así como de 6 a 10, 6 a 12 o 6 a 14 miembros del anillo. Los grupos arilo pueden ser monocíclicos, fusionarse para formar grupos bicíclicos o tricíclicos o unirse por un enlace para formar un grupo biarilo. Los grupos arilo representativos incluyen fenilo, naftilo y bifenilo. Otros grupos arilo incluyen bencilo, que presenta un grupo de unión a metileno. Algunos grupos arilo presentan de 6 a 12 miembros del anillo, tales como fenilo, naftilo o bifenilo. Otros grupos arilo presentan de 6 a 10 miembros de anillo, tales como fenilo o naftilo. Otros grupos arilo presentan 6 miembros del anillo, tal como fenilo. Los grupos arilo pueden estar sustituidos o no sustituidos.
“Heteroarilo” se refiere a un montaje de anillo aromático monocíclico, bicíclico fusionado o tricíclico que contiene de 5 a 16 átomos del anillo, donde de 1 a 5 de los átomos del anillo son un heteroátomo tal como N, O o S. También pueden resultar útiles heteroátomos adicionales que incluyen, pero sin limitación, B, A1, Si y P. Los heteroátomos se pueden
oxidar, además, tales como, pero sin limitación, N-óxido, -S(O) - y -S(O)2-. Los grupos heteroarilo pueden incluir cualquier número de átomos del anillo, tal como 3 a 6, 4 a 6, 5 a 6, 3 a 8, 4 a 8, 5 a 8, 6 a 8, 3 a 9, 3 a 10, 3 a 11 o 3 a 12 miembros del anillo. Cualquier número adecuado de heteroátomos se puede incluir en los grupos heteroarilo, tales como 1, 2, 3, 4 o 5; o 1 a 2, 1 a 3, 1 a 4, 1 a 5, 2 a 3, 2 a 4, 2 a 5, 3 a 4, o 3 a 5. Los grupos heteroarilo pueden presentar de 5 a 8 miembros del anillo y de 1 a 4 heteroátomos, o de 5 a 8 miembros del anillo y de 1 a 3 heteroátomos, 0 de 5 a 6 miembros del anillo y de 1 a 4 heteroátomos, o de 5 a 6 miembros del anillo y de 1 a 3 heteroátomos. El grupo heteroarilo puede incluir grupos tales como pirrol, piridina, imidazol, pirazol, triazol, tetrazol, pirazina, pirimidina, piridazina, triazina (isómeros 1,2,3-, 1,2,4- y 1,3,5-), tiofeno, furano, tiazol, isotiazol, oxazol e isoxazol. Los grupos heteroarilo se pueden fusionar, además, a sistemas de anillos aromáticos, tal como un anillo fenilo, para formar miembros que incluyen, pero sin limitación, benzopirroles, tales como indol e isoindol, benzopiridinas, tales como quinolina e isoquinolina, benzopirazina (quinoxalina), benzopirimidina (quinazolina), benzopiridazinas, tales como ftalazina y cinolina, benzotiofeno y benzofurano. Otros grupos heteroarilo incluyen anillos heteroarilo unidos por un enlace, tales como bipiridina. Los grupos heteroarilo pueden estar sustituidos o no sustituidos.
Los grupos heteroarilo se pueden unir a través de cualquier posición en el anillo. Por ejemplo, pirrol incluye 1-, 2- y 3-pirrol; piridina incluye 2-, 3- y 4-piridina; imidazol incluye 1-, 2-, 4- y 5-imidazol; pirazol incluye 1-, 3-, 4- y 5-pirazol; triazol incluye 1-, 4- y 5-triazol; tetrazol incluye 1- y 5-tetrazol; pirimidina incluye 2-, 4-, 5- y 6-pirimidina; piridazina incluye 3- y 4-piridazina; 1,2,3-triazina incluye 4- y 5-triazina; 1,2,4-triazina incluye 3, 5 y 6-triazina; 1,3,5-triazina incluye 2-triazina; tiofeno incluye 2- y 3-tiofeno; furano incluye 2- y 3-furano; tiazol incluye 2-, 4- y 5-tiazol; isotiazol incluye 3-, 4- y 5-isotiazol; oxazol incluye 2-, 4- y 5-oxazol; isoxazol incluye 3-, 4- y 5-isoxazol; indol incluye 1-, 2- y 3-indol; isoindol incluye 1 -y 2-isoindol; quinolina incluye 2-, 3 -y 4-quinolina; isoquinolina incluye 1-, 3 -y 4-isoquinolina; quinazolina incluye 2- y 4-quinoazolina; cinolina incluye 3- y 4- cinolina; benzotiofeno incluye 2- y 3-benzotiofeno; y benzofurano incluye 2- y 3-benzofurano.
Algunos grupos heteroarilo incluyen los que presentan de 5 a 10 miembros del anillo y de 1 a 3 átomos del anillo, incluidos N, O o S, tales como pirrol, piridina, imidazol, pirazol, triazol, pirazina, pirimidina, piridazina, triazina (isómeros 1,2,3-, 1,2,4- y 1,3,5-), tiofeno, furano, tiazol, isotiazol, oxazol, isoxazol, indol, isoindol, quinolina, isoquinolina, quinoxalina, quinazolina, ftalazina, cinolina, benzotiofeno y benzofurano. Otros grupos heteroarilo incluyen los que presentan de 5 a 8 miembros del anillo y de 1 a 3 heteroátomos, tales como pirrol, piridina, imidazol, pirazol, triazol, pirazina, pirimidina, piridazina, triazina (isómeros 1,2,3-, 1,2,4- y 1,3,5-), tiofeno, furano, tiazol, isotiazol, oxazol e isoxazol. Otros grupos heteroarilo incluyen los que presentan de 9 a 12 miembros del anillo y de 1 a 3 heteroátomos, tales como indol, isoindol, quinolina, isoquinolina, quinoxalina, quinazolina, ftalazina, cinolina, benzotiofeno, benzofurano y bipiridina. Incluso otros grupos heteroarilo incluyen los que presentan de 5 a 6 miembros del anillo y de 1 a 2 heteroátomos del anillo que incluyen N, O o S, tales como pirrol, piridina, imidazol, pirazol, pirazina, pirimidina, piridazina, tiofeno, furano, tiazol, isotiazol, oxazol e isoxazol.
Algunos grupos heteroarilo incluyen de 5 a 10 miembros del anillo y solo heteroátomos de nitrógeno, tales como pirrol, piridina, imidazol, pirazol, triazol, pirazina, pirimidina, piridazina, triazina (isómeros 1,2,3-, 1,2,4- y 1,3,5-), indol, isoindol, quinolina, isoquinolina, quinoxalina, quinazolina, ftalazina y cinolina. Otros grupos heteroarilo incluyen de 5 a 10 miembros del anillo y solo heteroátomos de oxígeno, tales como furano y benzofurano. Otros grupos heteroarilo incluyen de 5 a 10 miembros del anillo y solo heteroátomos de azufre, tales como tiofeno y benzotiofeno. Incluso otros grupos heteroarilo incluyen de 5 a 10 miembros del anillo y al menos dos heteroátomos, tales como imidazol, pirazol, triazol, pirazina, pirimidina, piridazina, triazina (isómeros 1,2,3-, 1,2,4- y 1,3,5-), tiazol, isotiazol, oxazol, isoxazol, quinoxalina, quinazolina, ftalazina y cinolina.
“Heteroátomos” se refiere a O, S o N.
“Sal” se refiere a sales ácidas o básicas de los compuestos que se utilizan en el método de la presente invención. Los ejemplos ilustrativos de sales farmacéuticamente aceptables incluyen sales de ácido mineral (ácido clorhídrico, ácido bromhídrico, ácido fosfórico y similares), sales de ácido orgánico (ácido acético, ácido propiónico, ácido glutámico, ácido cítrico y similares) y sales de amonio cuaternario (yoduro de metilo, yoduro de etilo y similares). Se entiende que las sales farmacéuticamente aceptables no son tóxicas. Se puede encontrar información adicional sobre las sales farmacéuticamente aceptables adecuadas en Remington's Pharmaceutical Sciences, 17a ed., Mack Publishing Company, Easton, Pensilvania, 1985.
“Isómeros” se refiere a compuestos con la misma fórmula química pero que se diferencian desde el punto de vista estructural.
“Tautómero” se refiere a uno de dos o más isómeros estructurales que existen en equilibrio y que se convierten de una forma a otra de manera sencilla.
Las descripciones de los compuestos que se describen en el presente documento están limitadas por los principios de enlace químico que se conocen por los expertos en la técnica. De acuerdo con esto, cuando un grupo puede estar sustituido con uno o más de varios sustituyentes, tales sustituciones se seleccionan de manera tal que cumplan con los principios de enlace químico y produzcan compuestos que no son inherentemente inestables, y/o una persona de
conocimiento ordinario en la técnica sabría que es probable que sean inestables en condiciones ambientales, tales como condiciones acuosas, neutras o fisiológicas.
“Excipiente farmacéuticamente aceptable” y “vehículo farmacéuticamente aceptable” se refieren a una sustancia que ayuda a la administración de un agente activo a un sujeto y a su absorción y se puede incluir en las composiciones que se describen en el presente documento sin provocar un efecto toxicológico adverso significativo en el paciente. Los ejemplos no limitantes de los excipientes farmacéuticamente aceptables incluyen agua, NaCl, soluciones salinas normales, lactato de Ringer, sacarosa normal, glucosa normal, aglutinantes, cargas, desintegradores, lubricantes, revestimientos, edulcorantes, sabores y colores, y similares. La persona de capacidad ordinaria en la técnica reconocerá que otros excipientes farmacéuticos son útiles.
III. Descripción detallada de realizaciones
A. Método para el diagnóstico diferencial del síndrome de Cushing dependiente de ACTH
1. Selección de pacientes con síndrome de Cushing dependiente de ACTH
Los métodos que se describen en el presente documento se utilizan para proporcionar un diagnóstico diferencial entre la enfermedad de Cushing y el síndrome de ACTH ectópica en pacientes quienes ya han sido diagnosticados con síndrome de Cushing dependiente de ACTH. Un diagnóstico del síndrome de Cushing dependiente de ACTH se puede realizar sobre la base de la observación de determinados síntomas clínicos, la detección de hipercortisolemia y niveles elevados de ACTH en sangre.
a. Síntomas clínicos
Los pacientes elegibles pueden presentar uno o más de los siguientes síntomas: propensión a desarrollar hematomas; obesidad abdominal y brazos y piernas delgada; plétora facial; acné; miopatía proximal (o debilidad muscular proximal); estrías (de manera especial, si son rojizas moradas y de 1 cm de ancho); y piel fina. Además, los pacientes pueden sentir frecuentemente cambios de humor; cambio en el apetito, dolores de cabeza; una sensación crónica de cansancio; osteoporosis; potasio bajo; diabetes y presión sanguínea elevada; reducción de la concentración; hipopotasemia de edema periférico; reducción de la libido; acné; cálculos renales; deterioro de la memoria (de manera especial, a corto plazo) e infecciones inusuales. Las pacientes mujeres pueden presentar menstruación irregular, hirsutismo o calvicie femenina. Los pacientes pediátricos pueden presentar aumento de peso y reducción de la velocidad de crecimiento; virilización genital anormal; baja estatura y pseudopubertad precoz o pubertad retrasada. El siguiente paso es confirmar que estos pacientes presentan hipercortisolemia.
b. Hipercortisolemia
Un diagnóstico de hipercortisolemia requiere la determinación del nivel de cortisol circulante del paciente. Se pueden utilizar diversos tipos de muestras para este propósito, tales como saliva, orina, sangre entera, suero y plasma. Las muestras se pueden recolectar, además, en diferentes momentos del día. En un enfoque, se recolecta la muestra de sangre entera del paciente y se procesa para recolectar suero, es decir, durante la mañana, por ejemplo, a las 8 a. m., o durante la tarde, por ejemplo, a las 4 p. m. La muestra de suero que se recolecta se refrigera o congela durante, por ejemplo, 2 horas después de la recolección. El análisis de la muestra de suero se realiza de manera oportuna, por ejemplo, durante los 7 días posteriores a la recolección de la muestra. En otro enfoque, los niveles de cortisol del paciente se miden a partir de sus muestras de saliva. El cortisol salival se encuentra en equilibrio con el cortisol libre en la circulación sanguínea. Los cambios de los niveles de cortisol en el torrente sanguíneo son paralelos, en minutos, por alteraciones similares en las concentraciones de cortisol salival, de manera tal que se puede utilizar este último como sustituto del primero. La prueba de cortisol sobre la base de saliva de uso común consiste en la prueba de saliva de medianoche, que mide los niveles de cortisol de muestras de saliva recolectadas entre las 11 p. m. y la medianoche. No se permite la ingesta de alimentos o bebidas al menos 15 minutos antes de la recolección de la muestra. Las muestras de saliva se recolectan al mantener y girar un hisopo en la boca durante aproximadamente 2 minutos. Las muestras de saliva, a temperatura ambiente o refrigeradas, se envían a un laboratorio para determinación del nivel de cortisol de manera oportuna, por ejemplo, durante los 7 días posteriores a la recolección de la muestra.
Los expertos en la técnica conocen métodos para medir los niveles de cortisol. Los ensayos útiles incluyen inmunoensayos, por ejemplo, inmunoensayo competitivo, radioinmunoensayo, ensayo enzimático inmunofluorométrico y ELISA, ensayo de unión competitiva a proteínas y espectrometría de masas, por ejemplo, cromatografía líquida de alta resolución/espectrometría de masas de triple cuadrupolo (LC-MS/MS). Los equipos comerciales para medir el cortisol en muestras se encuentran disponibles en Beckman-Coulter, Seimens, Roche Diagnostics y similares. Ejemplos no limitantes de pruebas de cortisol son SALCT, CORT, CORTU y CORTU de Mayo Clinic y pruebas CINP; un ensayo ADVIA Centaur® Cortisol (Siemens Healthcare Global); Cortisol ARCHITe Ct i2000SR (Abbott); ensayo Immulite® 2000 Cortisol (Siemans Healthcare Global; # L2KCO2), ensayo Vitros® ECi Cortisol (Ortho Clinical Diagnostics; n. ° 107 4053) e inmunoensayo de cortisol Elecsys® (Roche Molecular Diagnostics; n. ° 11875116160).
La medición de cortisol del paciente se compara luego con el valor de referencia normal; un nivel mayor en comparación con el valor de referencia normal indica que el paciente presenta hipercortisolemia. Los valores de referencia normales para los niveles de cortisol varían dependiendo de la naturaleza de las muestras, la manera y el momento de la recolección de la muestra (mayor para las muestras recolectadas durante la mañana y menor para las muestras recolectadas durante la noche) y el método de detección. De este modo, resulta fundamental interpretar los resultados de la prueba en el contexto de los valores de referencia normales apropiados. Diversos equipos comerciales proporcionan valores de referencia normales en protocolos de prueba. Por ejemplo, valores de referencia normales para la prueba SALCT de Mayo Clinic que determina el nivel de cortisol en la saliva es <100 ng/dl; un nivel de cortisol salival mayor que 100 ng/dl resulta, por lo tanto, una indicación de hipercortisolemia. Después de ser diagnosticado con hipercortisolemia, el paciente se somete a pruebas adicionales para confirmar la presencia del síndrome de Cushing.
c. Síndrome de Cushing
Se realizan al menos una, preferentemente dos o más, de las siguientes pruebas para diagnosticar el síndrome de Cushing: 1) prueba de supresión con dexametasona, que documenta una pérdida de la inhibición por retroalimentación del cortisol en el eje hipotalámico-pituitario-adrenal (HPA); 2) prueba de cortisol libre en orina de 24 horas, que evalúa la secreción de cortisol en un período de 24 horas; y 3) cortisol salival de medianoche, que evalúa la pérdida de la variación diurna normal en la secreción de cortisol. Si dos de las tres pruebas muestran niveles anormales de cortisol, se confirma el síndrome de Cushing.
La prueba de supresión con dexametasona se utiliza normalmente como prueba de detección para el síndrome de Cushing. La dexametasona es un esteroide exógeno que se une a los receptores de glucocorticoides en la glándula pituitaria anterior. Cuando se tratan individuos sanos con una dosis baja (1 a 2 mg) de dexametasona, la unión de dexametasona a los receptores de glucocorticoides proporciona retroalimentación negativa a la glándula pituitaria y da como resultado la supresión de secreción de ACTH. La supresión de secreción de ACTH da como resultado, a su vez, la supresión de liberación de cortisol y, por lo tanto, una reducción detectable del nivel de cortisol en circulación. En cambio, cuando se tratan pacientes que presentan síndrome de Cushing con una dosis baja de dexametasona, se puede detectar una reducción de los niveles de cortisol mínima o nula debido a la producción excesiva de cortisol asociada con la enfermedad. En un enfoque, la prueba de supresión con dexametasona se realiza mediante la administración de una dosis baja de dexametasona, por ejemplo, 1 mg, la noche anterior, por ejemplo, a las 11 p. m. Luego, a la mañana siguiente, por ejemplo, entre las 8 a. m. y las 9 a. m.; se toman muestras de sangre del paciente y se miden los niveles de cortisol sérico. Debido a que los sujetos normales presentan normalmente niveles séricos de cortisol reducidos a menos de 1,8 mg/dl, un nivel de cortisol sérico de más de 1,8 mg/dl indica la presencia del síndrome de Cushing.
La prueba de cortisol libre en orina de 24 horas es la convención de oro para diagnosticar el síndrome de Cushing. Esta prueba utiliza el principio de que la producción de cortisol aumenta con el síndrome de Cushing y las mediciones de la excreción urinaria proporcionan una estimación integral de ese aumento. Un resultado mayor que los valores de referencia normales indica la presencia del síndrome de Cushing. Un aumento de 3 a 4 veces con respecto a los valores de referencia normales proporciona un diagnóstico definitivo del síndrome de Cushing; si este aumento se presenta, no se requieren pruebas adicionales para confirmar el diagnóstico. Para aumentos menos dramáticos en la prueba de cortisol libre urinario (UFC), se requieren otras pruebas, tales como la prueba de supresión nocturna con dexametasona y la prueba de cortisol salival de medianoche, como se describe anteriormente.
La prueba de saliva de medianoche es otra prueba que se utiliza comúnmente para confirmar el síndrome de Cushing. Véase la descripción de la prueba en la sección anterior.
Si se confirma que el paciente presenta síndrome de Cushing mediante dos de las tres pruebas o mediante la detección de un aumento de 3 a 4 veces del nivel de cortisol en la prueba de cortisol libre en orina de 24 horas, la siguiente etapa consiste en medir la ACTH para confirmar que el paciente presenta síndrome de Cushing dependiente de ACTH.
d. Síndrome de Cushing dependiente de ACTH
Existen dos tipos de síndrome de Cushing endógeno: dependiente de ACTH e independiente de ACTH. El nivel elevado de cortisol asociado con síndrome de Cushing dependiente de ACTH es causado por la sobreproducción de ACTH a partir de un tumor, por ejemplo, un tumor pituitario o un tumor extrapituitario. El nivel excesivo de cortisol asociado con síndrome de Cushing independiente de ACTH es causado, por otro lado, por la sobreproducción de cortisol por un tumor en la glándula adrenal o el crecimiento excesivo de la glándula adrenal, cualquiera de los cuales inhibe la producción y la liberación de ACTH. De este modo, los niveles de ACTH son elevados en pacientes que presentan síndrome de Cushing dependiente de ACTH pero bajos o incluso no detectables en pacientes que presentan síndrome de Cushing independiente de ACTH.
Las muestras biológicas que son adecuadas para la determinación de ACTH pueden ser suero, plasma, saliva, orina o cualquier otro fluido biológico que se toma de un sujeto. La muestra puede ser igual o diferente con respecto a la muestra que se utiliza para la medición del nivel de cortisol. En algunos casos, la misma muestra que se utiliza para
medir el nivel de cortisol se puede utilizar para medir el nivel de ACTH. En otros casos, se utilizan diferentes muestras para medir los niveles de cortisol y ACTH. Por ejemplo, los niveles de cortisol se pueden medir en saliva y los niveles de ACTH se pueden medir en plasma. En incluso otros casos, diferentes muestras del mismo tipo se utilizan para medir los niveles.
El nivel de ACTH se puede medir mediante el uso de diversos métodos, que incluyen, pero sin limitación, inmunoensayos, por ejemplo, inmunoensayo competitivo, radioinmunoensayo, ensayo enzimático inmunofluorométrico y ELISA; ensayos de unión competitiva de proteínas; cromatografía líquida (por ejemplo, HPLC); y espectrometría de masas, por ejemplo, cromatografía líquida de alta resolución/espectrometría de masas de triple cuadrupolo (LC-MS/MS). Los equipos comerciales para medir ACTH se encuentran disponibles de manera sencilla, por ejemplo, de la clínica Mayo (Id de prueba: ACTH), Siemans Healthcare Global (ensayo de ACTH Immulite® 2000) y Roche Molecular Diagnostics (número de catálogo 03255751190).
Una concentración plasmática de ACTH mayor que el valor de referencia normal indica que el paciente presenta síndrome de Cushing dependiente de ACTH. Los valores de referencia normales varían dependiendo del método de ensayo, el tipo de muestra y el tiempo de recolección de la muestra; como el cortisol, la ACTH varía en individuos sanos durante un período de 24 horas, alcanzando su nivel más alto durante la mañana, aproximadamente de 6 a. m. a 8 a. m., y más bajo durante la noche, aproximadamente a las 11 p. m. Diversos equipos comerciales proporcionan los valores de referencia normales en sus protocolos de prueba. Por ejemplo, los valores de referencia normales para el ID de prueba: ACTH de Mayo Clinic son aproximadamente de 10 pg/ml a 60 pg/ml.
Se seleccionan pacientes diagnosticados con síndrome de Cushing dependiente de ACTH, y se realiza el diagnóstico diferencial como se describe a continuación.
2. Método de diagnóstico diferencial de síndrome de Cushing dependiente de ACTH
El método de diagnóstico diferencial utiliza GRA para discriminar entre la enfermedad de Cushing y el síndrome de Cushing de ACTH ectópica, las dos formas principales del síndrome de Cushing dependiente de ACTH. Los GRA impiden que el cortisol inhiba tanto la producción de CRH en el hipotálamo como la producción de ACTH en la glándula pituitaria a través de una interacción de retroalimentación negativa, lo que da como resultado una producción y liberación de ACTH aumentadas. Los pacientes con enfermedad de Cushing presentan tumores productores de ACTH en la glándula pituitaria y presentarán, por lo tanto, un mayor aumento del nivel de ACTH alrededor de la región pituitaria en comparación con la región periférica (fuera de la región pituitaria). En cambio, los pacientes con síndrome de ACTH ectópica presentan el tumor que crece por fuera de la glándula pituitaria y presentarán, por lo tanto, un mayor aumento de ACTH en la periferia que alrededor de la región pituitaria. De este modo, se puede utilizar una relación pituitaria a periferia para discriminar entre los dos tipos principales de síndrome de Cushing dependiente de ACTH.
a. Administración de GRA
El GRA se administra en una dosis que resulta suficiente para aumentar la ACTH en la glándula pituitaria al menos dos veces en personas con funciones HPA normales. En una realización, el GRA es mifepristona. En una realización, la mifepristona se administra al paciente por vía oral. En una realización, la mifepristona se administra a 300 mg-1500 mg. En una realización, el GRA se administra a las 11 p. m. la noche anterior al IPSS.
b. IPSS
La ACTH pituitaria se mide a partir de la muestra de sangre obtenida de los senos petrosos inferiores izquierdo, derecho o ambos (IPS), que drenan la glándula pituitaria. El nivel de ACTH en la periferia se determina a partir de la muestra de sangre de una vena periférica. El procedimiento de muestreo de los senos petrosos inferiores (que se conoce como IPSS) y la periferia se realiza normalmente por un radiólogo intervencionista.
El IPSS se realiza normalmente en la mañana después de la administración de GRA, por ejemplo, entre las 8 a. m. y las 10 a. m., mediante uno o dos microcatéteres que se hacen avanzar desde la vena femoral hasta ambos senos petrosos inferiores o uno de ellos. Mientras tanto, otro microcatéter se hace avanzar hasta una vena periférica, por ejemplo, la vena yugular. Se utiliza un venograma, o una venografía digital, que documenta la posición de los catéteres, con el fin de asegurar la correcta colocación del catéter; el muestreo comienza solo después de confirmar que el microcatéter se encuentra bien posicionado en el IPS. Se realizan dos muestreos, con 5 a 10 minutos de diferencia, mediante la extracción de sangre de manera simultánea de los IPS y la vena yugular en cada muestreo. Las muestras obtenidas se colocan inmediatamente en tubos que contienen EDTA en hielo. En algunos casos, se realiza un IPSS solo en un seno, es decir, el seno izquierdo o derecho. En algunos casos, el IPSS se realiza en ambos senos (BIPSS). BIPSS proporciona valores de ACTH de ambos senos derecho e izquierdo, una comparación de los cuales proporciona información útil sobre el lado de la glándula pituitaria en que se encuentra el tumor.
c. Diagnóstico sobre la base de la relación de ACTH central a periférica con referencia a la prolactina
La relación entre el centro y la periferia constituye la base del diagnóstico; sin embargo, el IPSS requiere un alto nivel de experiencia; dado que el drenaje venoso anómalo, por ejemplo, la colocación incorrecta de la punta del catéter al tomar muestras del seno petroso inferior puede provocar resultados negativos falsos. De manera adicional al venograma de IPSS (que se describe anteriormente), la prolactina, que se secreta también por la glándula pituitaria y circula a la periferia, se utiliza frecuentemente como un marcador de cateterismo exitoso durante IPSS. Los niveles de prolactina se evalúan a partir de las mismas muestras de sangre que se utilizan para el análisis de ACTH. Una relación de la prolactina central con respecto a la periférica de más de 1,8 indica un cateterismo exitoso.
Se conocen en la técnica métodos para medir la prolactina. Los ensayos útiles incluyen inmunoensayos, por ejemplo, inmunoensayo competitivo, radioinmunoensayo, ensayo enzimático inmunofluorométrico y ELISA; ensayo competitivo de unión a proteínas; y espectrometría de masas, por ejemplo, cromatografía líquida de alta resolución/espectrometría de masas de triple cuadrupolo (LC-MS/MS). Los equipos comerciales para medir la prolactina se encuentran disponibles, además, de manera sencilla, por ejemplo, de Abcam (catálogo n. ° ab108655), sistemas de R y D (Human Prolactin Quantikine ELISA Kit),) y Cayman Chemical (Prolactin EIA Kit).
Los niveles de ACTH se determinan mediante el uso de los métodos que se describen anteriormente. Los niveles de ACTH del paciente de uno o ambos senos petrosos inferiores se comparan luego con los niveles de ACTH en la sangre de la periferia, y las relaciones de ACTH periférica con respecto a la de los senos petrosos se determinan luego. Si la relación de prolactina petrosa inferior con respecto a la periférica del paciente es menor que 1,8 (de manera especial, si es menor que 1,5), una indicación de que el cateterismo fue incorrecto, no se puede realizar un diagnóstico y puede que sea necesario realizar un nuevo IPSs . Si la proporción de prolactina petrosa inferior con respecto a la periférica del paciente es mayor que 1,8 y la relación de ACTH petrosa inferior con respecto a la periférica es mayor que 3, el paciente recibe el diagnóstico de enfermedad de Cushing. Si la relación de prolactina petrosa inferior con respecto a la periférica del paciente es mayor que 1,8 y la relación de ACTH petrosa inferior con respecto a la periférica es menor que 3, el paciente recibe el diagnóstico de síndrome de ACTH ectópica.
B. Establecimiento de un nivel de control convencional
Como se divulga anteriormente, el diagnóstico diferencial del síndrome de Cushing dependiente de ACTH incluye comparaciones de mediciones de diferentes hormonas, por ejemplo, prolactina, ACTH y cortisol, con sus respectivos valores de referencia normales. En la mayoría de los casos, los valores de referencia normales o los niveles de control convencionales se proporcionan en los equipos comerciales que se utilizan para la prueba. Dependiendo de las circunstancias, en algunos casos puede ser necesario establecer un nivel de control convencional para el diagnóstico. Con el fin de establecer un control convencional para un tipo de muestra particular (por ejemplo, una muestra de saliva, una muestra de orina, una muestra de plasma o una muestra de suero) para llevar a la práctica el método de esta divulgación, se selecciona un grupo de sujetos sanos, tales como un grupo de sujetos que no presentan insuficiencia adrenal. Estos individuos se encuentran dentro de los parámetros adecuados, si corresponde, con el fin de diagnosticar insuficiencia adrenal mediante el uso del método de la presente invención. Por ejemplo, los individuos pueden ser de edad, sexo y estado de salud similares. De manera opcional, los individuos son de origen étnico similar.
El estado de salud de los individuos seleccionados se puede confirmar mediante métodos bien establecidos y empleados habitualmente, que incluyen, pero sin limitación, un examen físico general de los individuos y una revisión general de su historial médico.
Además, el grupo seleccionado de individuos sanos debe ser de un tamaño razonable, de manera tal que la cantidad promedio, el nivel o la concentración de cortisol, ACTH u otro esteroide en la muestra biológica obtenida del grupo pueda ser considerada razonablemente representativa del nivel normal o promedio entre la población general de individuos sanos que no experimentan insuficiencia adrenal. Preferentemente, el grupo seleccionado comprende al menos 10 sujetos humanos normales sanos.
Una vez que se establece un valor promedio de cortisol, ACTH u otro esteroide en los valores individuales que se encuentran en cada sujeto del grupo de control sano seleccionado, este valor o perfil promedio, medio o representativo se considera un nivel de control convencional. Se determina, además, una desviación estándar durante el mismo proceso. En algunos casos, se pueden establecer niveles de control convencionales para grupos definidos por separado que presentan características distintas, tales como edad, sexo u origen étnico.
C. Antagonistas del receptor de glucocorticoides
El método de la presente invención proporciona, de manera general, la administración de un GRA. En algunos casos, el antagonista del receptor de glucocorticoides es un GRA específico. Como se utiliza en el presente documento, un antagonista del receptor de glucocorticoides específico se refiere a una composición o compuesto que inhibe cualquier respuesta biológica asociada con la unión de un receptor de glucocorticoides a un agonista al unirse preferentemente al receptor de glucocorticoides en lugar de a otro receptor nuclear (NR). En algunas realizaciones, el GRA específico se une preferentemente al receptor de glucocorticoides en lugar del receptor de mineralocorticoides (MR), el receptor de andrógenos (AR) o el receptor de progesterona (PR). En una realización de ejemplo, el GRA específico se une preferentemente al receptor de glucocorticoides en lugar del receptor de mineralocorticoides (MR). En otra realización
de ejemplo, el GRA específico se une preferentemente al receptor de glucocorticoides en lugar del receptor de progesterona (PR). En otra realización de ejemplo, el GRA específico se une preferentemente al receptor de glucocorticoides en lugar del receptor de andrógenos (AR). En incluso otra realización de ejemplo, el GRA específico se une preferentemente al receptor de glucocorticoides en comparación con MR y PR, MR y AR, PR y AR o MR, PR y AR.
En una realización relacionada, el GRA específico se une al receptor de glucocorticoides con una constante de asociación (Kd) que es al menos 10 veces menor que la Kd para otros receptores nucleares. En otra realización, el GRA específico se une al receptor de glucocorticoides con una constante de asociación (Kd) que es al menos 100 veces menor que la Kd para los otros receptores nucleares. En otra realización, el GRA específico se une al receptor de glucocorticoides con una constante de asociación (Kd) que es al menos 1000 veces menor que la Kd para los otros receptores nucleares.
De manera general, el tratamiento se puede proporcionar mediante la administración de una cantidad eficaz de un GRA de cualquier estructura química o mecanismo de acción y un glucocorticosteroide de cualquier estructura química o mecanismo de acción. Se proporcionan en el presente documento clases de GRA de ejemplo y miembros específicos de tales clases. Sin embargo, un experto en la técnica reconocerá de manera sencilla otros GRA relacionados o no relacionados que se pueden emplear en los métodos de tratamiento que se describen en el presente documento.
1. GRA que presentan una estructura principal esteroidea
En algunas realizaciones, se administra a un sujeto una cantidad eficaz de un GRA con una estructura principal esteroidea para tratamiento de un tumor secretor de ACTH. Los GRA esteroideos se pueden obtener mediante la modificación de la estructura básica de agonistas de glucocorticoides, es decir, formas variadas de la estructura principal de esteroides. La estructura del cortisol se puede modificar en una variedad de maneras. Las dos clases más comúnmente conocidas de modificaciones estructurales de la estructura principal del esteroide cortisol para crear GRA incluyen modificaciones del grupo 11-p hidroxi y modificación de la cadena lateral 17-p (véase, por ejemplo, Lefebvre, J. Steroid Biochem. 33: 557 - 5 6 3 , 1989).
Los ejemplos de antagonistas de GR esteroideos incluyen compuestos esteroideos de tipo andrógeno como se describe en la patente de EE. UU. n. ° 5,929,058, y los compuestos que se divulgan en las patentes de EE. UU. n. ° 4,296,206; 4,386,085; 4,447,424; 4,477,445; 4,519,946; 4,540,686; 4,547,493; 4,634,695; 4,634,696; 4,753,932; 4,774,236; 4,808,710; 4,814,327; 4,829,060; 4,861,763; 4,912,097; 4,921,638; 4,943,566; 4,954,490; 4,978,657; 5,006,518; 5,043,332; 5,064,822; 5,073,548; 5,089,488; 5,089,635; 5,093,507; 5,095,010; 5,095,129; 5,132,299; 5,166,146; 5,166,199; 5,173,405; 5,276,023; 5,380,839; 5,348,729; 5,426,102; 5,439,913; 5,616,458, 5,696,127 y 6,303,591. Dichos antagonistas de GR esteroides incluyen cortexolona, dexametasona-oxetanona, 19-nordesoxicorticosterona, 19-norprogesterona, cortisol-21-mesilato; dexametasona-21-mesilato, 11p-(4-dimetilaminoetoxifenil)-17a-propinil-17p-hidroxi-4,9-estradien-3-ona (RU009) y (17a)-17-hidroxi-19-(4-metilfenil) androsta-4,9(11) -dien-3-ona (Ru 044).
Otros ejemplos de antiglucocorticoides esteroideos se divulgan en Van Kampen et al. (2002) Eur. J. Pharmacol. 457 (2-3): 207, WO 03/043640, EP 0683 172 B1 y EP 0763541 B1. EP 0763541 B1 y Hoyberg et al., Int'l J. of Neuropsychopharmacology, 5:Supp. 1, S148 (2002) divulgan el compuesto (11p,17p)-11-(1,3-benzodioxol-5-il)-17-hidroxi-17-(1-propinil)estra-4,9-dien-3-ona (ORG 34517), el cual, en una realización, se administra en una cantidad eficaz para tratar un tumor secretor de ACTH en un sujeto.
2. Retirada o sustitución del grupo 11-p hidroxi
Antagonistas de glucocorticoides con estructuras principales esteroideas modificadas que comprenden la retirada o sustitución del grupo 11-p hidroxi se administran en una realización de la invención. Esta clase incluye GRA naturales, incluidos derivados de cortexolona, progesterona y testosterona y composiciones sintéticas, tales como mifepristona (Lefebvre, et al. supra). Las realizaciones preferidas de la invención incluyen todos los derivados de la estructura principal de 11-p aril esteroides porque, en algunos casos, estos compuestos pueden carecer de actividad de unión al receptor de progesterona (PR) (Agarwal, FEBS 217: 221-226, 1987). En otra realización, se administra un derivado de la estructura principal de 11-p fenil-aminodimetil esteroide, que es, a la vez, un agente antiglucocorticoide y antiprogesterona. Estas composiciones pueden actuar como antagonistas del receptor de esteroides de unión reversible. Por ejemplo, cuando se une a un 11-p fenil-aminodimetil esteroide, el receptor de esteroides se puede mantener en una conformación que no se puede unir a su ligando natural, tal como el cortisol en el caso de GR (Cadepond, 1997, supra).
Los 11-beta fenil-aminodimetil esteroides sintéticos incluyen mifepristona, que se conoce también como RU486, o 17-p-hidroxi-11-p-(4-dimetil-aminofenil)17-a-(1-propinil)estra-4,9-dien-3-ona). Se ha demostrado que la mifepristona es un antagonista poderoso de los receptores de progesterona y glucocorticoides (GR). De este modo, en algunas realizaciones, el GRA administrado para tratar un tumor secretor de ACTH es mifepristona, o una sal, tautómero o derivado de esta. En otras realizaciones, sin embargo, la administración de mifepristona se excluye de manera específica como un GRA para el tratamiento de un tumor secretor de ACTH.
Otro 11-p fenil-aminodimetil esteroide que ha demostrado presentar efectos antagonistas de GR incluye el derivado de dimetil aminoetoxifenil RU009 (RU39.009), 11-p-(4-dimetil-aminoetoxifenil)-17-a-(propinil-17-p-hidroxi-4,9-estradien-3-ona) (véase Bocquel, J. Steroid Biochem. Molec. Biol. 45: 205-215, 1993). Otro antagonista de GR relacionado con RU486 es RU044 (RU43.044) 17-p-hidrox-17-a-19-(4-metil-fenil)-androsta-4,9(11)-dien-3-ona) (Bocquel, 1993, supra). Véase además Teutsch, Steroids 38: 651-665, l981; patentes de EE. UU. n. ° 4,386,085 y 4,912,097.
Una realización incluye composiciones que son antiglucocorticoides irreversibles. Tales compuestos incluyen derivados a-ceto-metanosulfonato de cortisol, incluido cortisol-21-mesilato (4-pregneno-11-p, 17-a, 21-triol-3,20-diona-21-metanosulfonato y dexametasona-21-mesilato (16-metil-9-a-fluoro-1,4-pregnadieno-11 p, 17-a, 21-triol-3, 20-diona-21-metanosulfonato). Véase Simons, J. Steroid Biochem. 24: 25-32, 1986; Mercier, J. Steroid Biochem. 25: 11-20, 1986; patente de EE. UU. n. ° 4,296,206.
3. Modificación del grupo de cadena lateral 17-beta
En el método de la invención, se utilizan, además, antiglucocorticoides esteroideos que se pueden obtener mediante diversas modificaciones estructurales de la cadena lateral 17-p. Esta clase incluye antiglucocorticoides sintéticos, tales como dexametasona, oxetanona, diversos derivados de 17, 21-acetónido y derivados de 17-beta-carboxamida de dexametasona (Lefebvre, 1989, supra; Rousseau, Nature 279: 158-160, 1979).
4. Otras modificaciones de la estructura principal de esteroides
Los GRA que se utilizan en las diversas realizaciones de la invención incluyen cualquier modificación de la estructura principal de esteroides que produzca una respuesta biológica como resultado de una interacción GR-agonista. Los antagonistas de la estructura principal de esteroides pueden ser naturales o una variación sintética del cortisol, tales como esteroides adrenales que carecen del grupo metilo C-19, tales como 19-nordeoxicorticosterona y 19-norprogesterona (Wynne, Endocrinology 107: 1278-1280, 1980).
De manera general, el sustituyente de la cadena lateral 11-p, y, en particular, el tamaño de ese sustituyente, puede desempeñar un papel clave para determinar la magnitud de actividad antiglucocorticoide de un esteroide. Las sustituciones en el anillo A de la estructura principal de esteroides pueden ser importantes también. Por ejemplo, las cadenas laterales de 17-hidroxipropenilo pueden reducir, en algunos casos, la actividad antiglucocorticoide en comparación con compuestos que contienen cadenas laterales de 17-propinilo.
Los antagonistas del receptor de glucocorticoides adicionales que se conocen en la técnica y resultan adecuados para la puesta en práctica de la invención incluyen 21-hidroxi-6,19-oxidoprogesterona (véase Vicent, Mol. Pharm. 52: 749 753, 1997), Org31710 (véase Mizutani, J Steroid Biochem Mol Biol 42 (7): 695-704, 1992), RU43044, RU40555 (véase Kim, J Steroid Biochem Mol Biol. 67 (3): 213-22, 1998), y RU28362.
5. Antiglucocorticoides no esteroideos como antagonistas
Los antagonistas del receptor de glucocorticoides no esteroideos (GRA) se utilizan también en el método de la invención para tratar insuficiencia adrenal en un sujeto. Estos incluyen miméticos sintéticos y análogos de proteínas, incluidas entidades moleculares parcialmente peptídicas, pseudopeptídicas y no peptídicas. Por ejemplo, peptidomiméticos oligoméricos útiles en la invención incluyen peptidosulfonamidas (a-p-insaturadas), derivados de glicina N-sustituidos, oligocarbamatos, peptidomiméticos de oligourea, hidrazinopéptidos, oligosulfonas y similares (véase, por ejemplo, Amour, Int. J. Pept. Protein Res. 43: 297-304, 1994; de Bont, Bioorganic & Medicinal Chem. 4: 667-672, 1996).
Los ejemplos de antagonistas de GR no esteroideos incluyen los compuestos antagonistas de GR que se divulgan las patentes de EE. UU. n. ° 5,696,127; 6,570,020 y 6,051,573; los compuestos antagonistas de GR que se divulgan en la solicitud de patente de EE. UU. 20020077356, los antagonistas del receptor de glucocorticoides que se divulgan en Bradley et al., J. Med. Chem. 45, 2417-2424 (2002), por ejemplo, 4a(S)-bencil-2(R-cloroetinil-1,2,3,4,4a,9,10,10a(R)-octahidro-fenantreno-2,7-diol ("CP 394531") y 4a(S)-bencil-2(R)-prop-1-inil-1,2,3,4,4a,9,10,10a(R)-octahidrofenantreno-2,7-diol ("CP 409069"); y los compuestos que se divulgan en la solicitud internacional PCT n. ° WO 96/19458, que describe compuestos no esteroideos que son de alta afinidad, antagonistas altamente selectivos de los receptores de esteroides, tales como 6-sustituido-1,2-dihidro-N-protegido-quinolinas.
En algunas realizaciones, la insuficiencia adrenal se trata con una cantidad eficaz de un GRA no esteroideo que presenta una estructura principal de ciclohexilpirimidina, una estructura principal de azadecalina fusionada, una estructura principal de azadecalina fusionada con heteroaril cetona o una estructura principal de azadecalina fusionada con octahidro. Por ejemplo, la insuficiencia adrenal se puede tratar con cantidades eficaces de uno de los GRA anteriores y un GC o un análogo de GC. Los GRA de ejemplo que presentan una estructura principal de ciclohexilpirimidina incluyen los que se describen en la patente de EE. UU. n. ° 8,685,973. En algunos casos, el GRA que presenta una estructura principal de ciclohexilpirimidina presenta la siguiente estructura:
donde
la línea discontinua se encuentra ausente o es un enlace;
X se selecciona a partir del grupo que consiste en O y S;
R1 se selecciona a partir del grupo que consiste de cicloalquilo, heterocicloalquilo, arilo y heteroarilo, sustituido con, de manera opcional, 1 a 3 grupos R1a;
cada R1a se selecciona de manera independiente a partir del grupo que consiste en H, alquilo C1-6 , alquenilo C2-6 , alquinilo C2-6 , alcoxi C1-6 , alquilo C1-6OR1b, halógeno, haloalquilo C1-6 ,
haloaloxi C1-6, OR1b, NR1bR1c, C(O)R1b, C(O)OR1b, OC(O)R1b, C(O)NR1bR1c, NR1bC(O)R1c, SO2R1b, SO2NR1bR1c, cicloalquilo, heterocicloalquilo, arilo y heteroarilo;
cada R1b y R1c se selecciona de manera independiente a partir del grupo que consiste en H y alquilo C1-6;
R2 se selecciona a partir del grupo que consiste en H, alquilo C1-6 , alquilo C1-6-OR1b, alquilo C1-6 NR1bR1c y alquileno C1-6 heterocicloalquilo;
R3 se selecciona a partir del grupo que consiste en H y alquilo C1-6;
Ar es arilo, sustituido con, de manera opcional, 1 a 4 grupos R4;
cada R4 se selecciona de manera independiente a partir del grupo que consiste en H, alquilo C1-6, alcoxi C1-6 , halógeno, haloalquilo C1-6 y haloalcoxi C1-6;
L1 es un enlace o alquileno C1-6 ; y
el subíndice n es un número entero de 0 a 3,
o sales e isómeros de estos.
Los GRA de ejemplo que presentan una estructura principal de azadecalina fusionada incluyen los que se describen en las patentes de EE. UU. n. ° 7,928,237 y 8,461,172. En algunos casos, el GRA que presenta una estructura principal de azadecalina fusionada presenta la siguiente estructura:
donde
L1 y L2 son miembros que se seleccionan de manera independiente a partir de un enlace y alquileno no sustituido; R1 es un miembro que se selecciona a partir de alquilo no sustituido, heteroalquilo no sustituido, heterocicloalquilo no sustituido, -OR1A, NR1CR1D, -C(O)NR1CR1D y-C(O)OR1A, donde
R1A es un miembro que se selecciona a partir de hidrógeno, alquilo no sustituido y heteroalquilo no sustituido;
R1C y R1D son miembros que se seleccionan de manera independiente a partir de alquilo no sustituido y heteroalquilo no sustituido;
donde R1C y R1D se unen, de manera opcional, para formar un anillo no sustituido con el nitrógeno al que se encuentran unidos, donde dicho anillo comprende, de manera opcional, un anillo adicional de nitrógeno;
R2 presenta la fórmula:
donde
R2G es un miembro que se selecciona a partir de hidrógeno, halógeno, alquilo no sustituido, heteroalquilo no sustituido, cicloalquilo no sustituido, heterocicloalquilo no sustituido, -CN y-C F 3;
J es fenilo;
t es un número entero de 0 a 5;
X es -S(O2)-; y
R5 es fenilo sustituido con, de manera opcional, 1 a 5 grupos R5A, donde
R5A es un miembro que se selecciona a partir de hidrógeno, halógeno, -OR5A1, S(O2)NR5A2R5A3, -CN y alquilo no sustituido, donde
R5A1 es un miembro que se selecciona a partir de hidrógeno y alquilo no sustituido y
R5A2 y R5A3 son miembros que se seleccionan de manera independiente a partir de hidrógeno y alquilo no sustituido, o sales e isómeros de estos.
Los GRA de ejemplo que presentan una estructura principal de azadecalina fusionada con heteroaril cetona incluyen los que se describen en EE. UU. 2014/0038926. En algunos casos, el GRA que presenta una estructura principal de azadecalina fusionada con heteroaril cetona presenta la siguiente estructura:
donde
R1 es un anillo heteroarilo que presenta de 5 a 6 miembros del anillo y de 1 a 4 heteroátomos, cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S, sustituido con, de manera opcional, 1 a 4 grupos, cada uno se selecciona de manera independiente a partir de R1a;
cada R1a se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, alquilo C1-6, halógeno, haloalquilo C1-6, alcoxi C1-6, haloalcoxi C1-6, CN, N-óxido, cicloalquilo C3-sy heterocicloalquilo C3-8;
el anillo J se selecciona a partir del grupo que consiste en un anillo cicloalquilo, un anillo heterocicloalquilo, un anillo arilo y un anillo heteroarilo, donde los anillos heterocicloalquilo y heteroarilo presentan de 5 a 6 miembros del anillo y de 1 a 4 heteroátomos, cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S; cada R2 se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, alquilo C1-6, halógeno, haloalquilo C16 , alcoxi C16, haloalcoxi C1.6 , alquil C^-alcoxi C1.6 , CN, OH, NR2aR2b, C(O)R2a, C(O)OR2a, C(O)NR2aR2b, SR2a, S(O)R2a, S(O)2R2a, cicloalquilo C3-8y heterocicloalquilo C3-8, donde los grupos heterocicloalquilo están sustituidos con, de manera opcional, 1 a 4 grupos R2c;
de manera alternativa, dos grupos R2 unidos al mismo carbono se combinan para formar un grupo oxo (=O);
de manera alternativa, dos grupos R2se combinan para formar un anillo heterocicloalquilo que presenta de 5 a 6 miembros del anillo y de 1 a 3 heteroátomos, cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S, donde el anillo heterocicloalquilo está sustituido con, de manera opcional, 1 a 3 grupos R2d; cada R2a y R2b se selecciona de manera independiente a partir del grupo que consiste en hidrógeno y alquilo C-i-a; cada R2c se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, halógeno, hidroxi, alcoxi C1-6, haloalcoxi Ci-a, CN y NR2aR2b;
cada R2d se selecciona de manera independiente a partir del grupo que consiste en hidrógeno y alquilo Ci-a o dos grupos R2d unidos al mismo átomo del anillo se combinan para formar (=O);
R3 se selecciona a partir del grupo que consiste en fenilo y piridilo, cada uno sustituido con, de manera opcional, 1 a 4 grupos R3a;
cada R3a se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, halógeno y haloalquilo C1-6 ; y
el subíndice n es un número entero de 0 a 3;
o sales e isómeros de estos.
Los GRA de ejemplo que presentan una estructura principal de azadecalina fusionada con octahidro incluyen los que se describen en la solicitud de patente provisional de EE. UU. n. ° 61/908,333, titulada “Moduladores del receptor de glucocorticoides de azadecalina fusionada con octahidro”, expediente del abogado n. ° 85178-887884 (007800US), presentada el 25 de noviembre de 2013. En algunos casos, el GRA que presenta una estructura principal de azadecalina fusionada con octahidro presenta la siguiente estructura:
donde
R1 es un anillo heteroarilo que presenta de 5 a 6 miembros del anillo y de 1 a 4 heteroátomos, cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S, sustituido con, de manera opcional, 1 a 4 grupos, cada uno se selecciona de manera independiente a partir de R1a;
cada R1a se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, alquilo C1-6, halógeno, haloalquilo C1-6, alcoxi C1-6, haloalcoxi C1-6, N-óxido y cicloalquilo C3-8;
el anillo J se selecciona a partir del grupo que consiste en un anillo arilo y un anillo heteroarilo que presentan de 5 a 6 miembros del anillo y de 1 a 4 heteroátomos, cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S;
cada R2 se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, alquilo C1-6, halógeno, haloalquilo C1-6, alcoxi C1-6, haloalcoxi C1-6, alquil C1-6-alcoxi C1-6, CN, OH, NR2aR2b, C(O)R2a, C(O)OR2a, C(O)NR2aR2b, SR2a, S(O)R2a, S(O)2R2a, cicloalquilo C3-sy heterocicloalquilo C3-8, que presente de 1 a 3 heteroátomos, cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S;
de manera alternativa, los dos grupos R2 en átomos del anillo adyacentes se combinan para formar un anillo heterocicloalquilo que presenta de 5 a 6 miembros del anillo y de 1 a 3 heteroátomos, cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S, donde el anillo heterocicloalquilo está sustituido con, de manera opcional, 1 a 3 grupos R2c;
cada R2a, R2b y R2c se selecciona de manera independiente a partir del grupo que consiste en hidrógeno y alquilo C1-6,
cada R3a es de manera independiente halógeno; y
el subíndice n es un número entero de 0 a 3
o sales e isómeros de estos.
D. Composiciones farmacéuticas de antagonistas del receptor de glucocorticoides
Las composiciones de GRA de la presente divulgación se pueden preparar en una amplia variedad de formas de dosificación orales, parenterales y tópicas. Las preparaciones orales incluyen comprimidos, píldoras, polvo, grageas, cápsulas, líquidos, pastillas, sellos, geles, jarabes, pastas, suspensiones, etc., que resultan adecuadas para ingestión por parte del paciente. Las composiciones de GRA que se describen en el presente documento se pueden administrar, además, mediante inyección, esto es, de manera intravenosa, intramuscular, intracutánea, subcutánea, intraduodenal o intraperitoneal. Además, las composiciones de GRA que se describen en el presente documento se pueden administrar por inhalación, por ejemplo, de manera intranasal. De manera adicional, las composiciones de GRA que se describen en el presente documento se pueden administrar de manera transdérmica. Las composiciones de GRA que se describen en el presente documento se pueden administrar, además, por vías intraocular, intravaginal e intrarrectal que incluyen supositorios, insuflación, polvos y formulaciones en aerosol (por ejemplo, de inhalantes de esteroides, véase Rohatagi, J. Clin. Pharmacol. 35: 1187-1193, 1995; Tjwa, Ann. Allergy Asthma Immunol. 75: 107 111, 1995). De acuerdo con esto, en el presente documento se describen composiciones farmacéuticas de un GRA que incluyen un vehículo o excipiente farmacéuticamente aceptable y un compuesto de GRA que se divulga en el presente documento.
Para preparar composiciones farmacéuticas a partir de los compuestos GRA que se describen en el presente documento, los vehículos farmacéuticamente aceptables pueden ser sólidos o líquidos. Las preparaciones en forma sólida incluyen polvos, comprimidos, píldoras, cápsulas, sellos, supositorios y gránulos que se pueden dispersar. Un vehículo sólido puede ser una o más sustancias, que pueden actuar, además, como diluyentes, agentes aromatizantes, aglutinantes, conservantes, agentes desintegradores de comprimidos o un material de encapsulación. Los detalles sobre técnicas para formulación y administración se describen bien en la literatura científica y de patentes, véase, por ejemplo, la última edición de Remington's Pharmaceutical Sciences, Maack Publishing Co, Easton PA ("Remington's").
En polvos, el vehículo es un sólido finamente dividido, que se encuentra en una mezcla con el componente activo finamente dividido. En comprimidos, el componente activo se mezcla con el vehículo que presenta las propiedades aglutinantes necesarias en proporciones adecuadas y se compacta en la forma y el tamaño convenientes. Los polvos y los comprimidos contienen preferentemente del 5 % o 10 % al 70 % de los compuestos que se describen en el presente documento.
Los excipientes sólidos adecuados incluyen, pero sin limitación, carbonato de magnesio; estearato de magnesio; talco; pectina; dextrina; almidón; tragacanto; una cera de bajo punto de fusión; mantequilla de cacao; carbohidratos; azúcares que incluyen, pero sin limitación, lactosa, sacarosa, manitol o sorbitol, almidón de maíz, trigo, arroz, patata u otras plantas; celulosa tal como metilcelulosa, hidroxipropilmetilcelulosa o carboximetilcelulosa de sodio; y gomas que incluyen arábica y tragacanto; así como proteínas que incluyen, pero sin limitación, gelatina y colágeno. Si resulta conveniente, se pueden agregar agentes desintegradores o solubilizadores, tales como la polivinilpirrolidona reticulada, el agar, el ácido algínico o una sal de estos, tal como alginato de sodio.
Los núcleos de grageas se proporcionan con revestimientos adecuados, tales como soluciones de azúcar concentradas, que pueden contener además goma arábiga, talco, polivinilpirrolidona, gel de carbopol, polietilenglicol y/o dióxido de titanio, soluciones de laca y disolventes orgánicos adecuados o mezclas de disolventes. Se pueden agregar colorantes o pigmentos a los comprimidos o recubrimientos de grageas para identificación del producto o para caracterizar la cantidad de compuesto activo (es decir, la dosis). Las preparaciones farmacéuticas que se describen en el presente documento se pueden utilizar, además, de manera oral mediante el uso de, por ejemplo, cápsulas de ajuste a presión hechas de gelatina, así como cápsulas blandas y selladas hechas de gelatina y un recubrimiento tal como glicerol o sorbitol. Las cápsulas de ajuste a presión pueden contener los compuestos que se describen en el presente documento mezclados con un relleno o aglutinantes tales como lactosa o almidones, lubricantes tales como talco o estearato de magnesio y, de manera opcional, estabilizadores. En cápsulas blandas, los compuestos que se describen en el presente documento se pueden disolver o suspender en líquidos adecuados, tales como aceites grasos, parafina líquida o polietilenglicol líquido con o sin estabilizadores.
Para preparar supositorios, en primer lugar, se funde una cera de bajo punto de fusión, tal como una mezcla de glicéridos de ácidos grasos o manteca de cacao, y los compuestos que se describen en el presente documento se dispersan de manera homogénea en esta, mediante agitación, por ejemplo. La mezcla fundida homogénea se vierte luego en moldes de tamaño conveniente, se deja enfriar y, de esa manera, se solidifica.
Las preparaciones en forma líquida incluyen soluciones, suspensiones y emulsiones, por ejemplo, agua o agua/ soluciones de propilenglicol. Para inyección parenteral, las preparaciones líquidas se pueden formularen solución en solución de polietilenglicol acuoso.
Las soluciones acuosas adecuadas para uso oral se pueden preparar disolviendo uno o más compuestos que se describen en el presente documento en agua y mediante el agregado de colorantes, aromatizantes, estabilizadores y agentes espesantes adecuados según resulte conveniente. Se pueden preparar suspensiones acuosas adecuadas para uso oral mediante la dispersión del componente activo finamente dividido en agua con material viscoso, tales como gomas naturales o sintéticas, resinas, metilcelulosa, carboximetilcelulosa de sodio, hidroxipropilmetilcelulosa, alginato de sodio, polivinilpirrolidona, goma tragacanto y goma arábiga, y agentes dispersantes o humectantes tales como fosfátido de origen natural (por ejemplo, lecitina), un producto de condensación de un óxido de alquileno con un ácido graso (por ejemplo, estearato de polioxietileno), un producto de condensación de óxido de etileno con un alcohol alifático de cadena larga (por ejemplo, heptadecaetileno oxicetanol), un producto de condensación de óxido de etileno con un éster parcial derivado de un ácido graso y un hexitol (por ejemplo, monooleato de polioxietilensorbitol) o un producto de condensación de óxido de etileno con un éster parcial derivado de ácido graso y un anhídrido de hexitol (por ejemplo, monooleato de polioxietilensorbitán). La suspensión acuosa puede contener, además, uno o más conservantes tales como p-hidroxibenzoato de etilo o n-propilo, uno o más agentes colorantes, uno o más agentes aromatizantes y uno o más agentes edulcorantes, tales como sacarosa, aspartamo o sacarina. Las formulaciones se pueden ajustar por osmolaridad.
Se incluyen, además, preparaciones en forma sólida, que se encuentran previstas a convertirse en, poco antes de su uso, preparaciones en forma líquida para administración oral. Tales formas líquidas incluyen soluciones, suspensiones y emulsiones. Estas preparaciones pueden contener, de manera adicional al componente activo, colorantes, aromatizantes, estabilizadores, reguladores, edulcorantes artificiales y naturales, agentes dispersantes, espesantes, solubilizadores y similares.
Las suspensiones de aceite se pueden formular mediante la suspensión de los compuestos que se describen en el presente documento en un aceite vegetal, tal como aceite de cacahuete, aceite de oliva, aceite de sésamo o aceite de coco, o en un aceite mineral tal como parafina líquida; o una mezcla de estos. Las suspensiones de aceite pueden contener un agente espesante, tal como cera de abejas, parafina dura o alcohol cetílico. Los agentes edulcorantes se pueden agregar para proporcionar una preparación oral agradable, tal como glicerol, sorbitol o sacarosa. Estas formulaciones se pueden conservar mediante el agregado de un antioxidante tal como el ácido ascórbico. Como ejemplo de un vehículo de aceite inyectable, véase Minto, J. Pharmacol. Exp. Ther. 281:93-102, 1997. Las formulaciones farmacéuticas que se describen en el presente documento se pueden encontrar, además, en forma de emulsiones de aceite en agua. La fase aceitosa puede ser un aceite vegetal o un aceite mineral, que se describen anteriormente, o una mezcla de estos. Los agentes emulsionantes adecuados incluyen gomas de origen natural, tales como goma arábiga y goma tragacanto, fosfátidos de origen natural, tal como lecitina de soja, ésteres o ésteres parciales derivados de ácidos grasos y anhídridos de hexitol, tal como monooleato de sorbitán, y productos de condensación de estos ésteres parciales con óxido de etileno, tal como monooleato de polioxietilensorbitán. La emulsión puede contener, además, agentes edulcorantes y aromatizantes, como en la formulación de jarabes y elixires. Tales formulaciones pueden contener, además, un emoliente, un conservante o un colorante.
Las composiciones de GRA que se proporcionan en el presente documento se pueden suministrar, además, como microesferas para una liberación lenta en el cuerpo. Por ejemplo, se pueden formular microesferas para su administración mediante inyección intradérmica de microesferas que contienen fármacos, que se liberan lentamente de manera subcutánea (véase Rao, J. Biomater Sci. Polym. Ed. 7: 623-645, 1995; como formulaciones en gel biodegradables e inyectables (véase, por ejemplo, Gao Pharm. Res. 12: 857-863, 1995); o como microesferas para administración oral (véase, por ejemplo, Eyles, J. Pharm. Pharmacol. 49: 669-674, 1997). Tanto la vía transdérmica como la intradérmica proporcionan un suministro constante durante semanas o meses.
En otra realización, las composiciones de GRA que se describen en el presente documento se pueden formular para administración parenteral, tal como la administración intravenosa (IV) o la administración en una cavidad corporal o lumen de un órgano. Las formulaciones para administración comprenderán comúnmente una solución de las composiciones que se describen en el presente documento disuelta en un vehículo farmacéuticamente aceptable. Entre los vehículos y disolventes aceptables que se pueden emplear se encuentran el agua y la solución de Ringer, un cloruro de sodio isotónico. De manera adicional, los aceites fijos estériles se pueden emplear de manera convencional como un disolvente o medio de suspensión. Con este fin, se puede emplear cualquier aceite fijo suave, incluidos mono o diglicéridos sintéticos. De manera adicional, los ácidos grasos tales como el ácido oleico se pueden utilizar de igual manera en la preparación de inyectables. Estas soluciones son estériles y se encuentran, de manera general, exentas de materia no conveniente. Estas formulaciones de GRA se pueden esterilizar mediante técnicas de esterilización convencionales que se conocen bien en la técnica. Las formulaciones pueden contener sustancias auxiliares farmacéuticamente aceptables según se requiera para aproximar las condiciones fisiológicas tales como agentes reguladores y reguladores del pH, agentes reguladores de la toxicidad, por ejemplo, acetato de sodio, cloruro de sodio, cloruro de potasio, cloruro de calcio, lactato de sodio y similares. La concentración de las composiciones que se describen en el presente documento en estas formulaciones puede variar de manera amplia y se seleccionará principalmente en función de volúmenes de fluido, viscosidades, peso corporal y similares, de acuerdo con el modo
de administración particular seleccionado y las necesidades del paciente. Para administración IV, la formulación de GRA puede ser una preparación inyectable estéril, tal como una solución acuosa inyectable estéril o suspensión oleaginosa. Esta suspensión se puede formular de acuerdo con la técnica conocida mediante el uso de agentes dispersantes o agentes humectantes y agentes de suspensión adecuados. La preparación inyectable estéril puede ser, además, una solución inyectable estéril o suspensión en un diluyente o disolvente no tóxico parenteralmente aceptable, tal como una solución de 1,3-butanodiol.
En otra realización, las formulaciones de las composiciones que se describen en el presente documento se pueden administrar mediante el uso de liposomas que se fusionan con la membrana celular o se encuentran endocitosados, es decir, mediante el empleo de ligandos unidos al liposoma o unidos de manera directa al oligonucleótido, que se unen a los receptores de proteínas de la membrana de superficie de la célula, lo que da como resultado endocitosis. Mediante el uso de liposomas, particularmente donde la superficie del liposoma transporta ligandos específicos para células diana, o, de otra manera, se dirigen preferentemente a un órgano específico, se puede enfocar el suministro de las composiciones que se describen en el presente documento en las células diana in vivo. (Véase, por ejemplo, Al-Muhammed, J. Microencapsul. 13: 293-306, 1996; Chonn, Curr. Opin. Biotechnol. 6: 698-708, 1995; Ostro, Am. J. Hosp. Pharm. 46: 1576-1587, 1989).
Los sistemas de suministro de fármacos sobre la base de lípidos incluyen soluciones de lípidos, emulsiones de lípidos, dispersiones de lípidos, sistemas de suministro de fármacos autoemulsionantes (SEDDS) y sistemas de suministro de fármacos automicroemulsificantes (SMEDDS). En particular, SEDDS y SMEDDS son mezclas isotrópicas de lípidos, tensioactivos y cotensioactivos que se pueden dispersar de manera espontánea en medio acuoso y formar emulsiones finas (SEDDS) o microemulsiones (SMEDDS). Los lípidos útiles en las formulaciones que se describen en el presente documento incluyen cualquier lípido natural o sintético incluidos, pero sin limitación, aceite de semilla de sésamo, aceite de oliva, aceite de ricino, aceite de maní, ésteres de ácidos grasos, ésteres de glicerol, Labrafil®, Labrasol®, Cremophor®, Solutol®, Tween®, Capryol®, Capmul®, Captex® y Peceol®.
La composición de GRA puede contener, además, otros agentes terapéuticos compatibles. Los compuestos que se describen en el presente documento se pueden utilizar combinados uno con respecto al otro, con otros agentes activos que son útiles, según se conoce, para antagonizar un receptor de glucocorticoides o con agentes adyuvantes que pueden no ser efectivos solos, pero pueden contribuir a la eficacia del agente activo.
E. Administración
Los compuestos o composiciones de GRA que se describen en el presente documento se pueden suministrar por cualquier medio adecuado, incluyendo métodos orales, parenterales (por ejemplo, inyección intravenosa o inyección intramuscular) y tópicos. Los métodos de administración transdérmica, por vía tópica, se pueden formular como aplicadores en barra, soluciones, suspensiones, emulsiones, geles, cremas, ungüentos, pastas, gelatinas, pinturas, polvos y aerosoles.
La preparación farmacéutica se encuentra preferentemente en forma de dosis unitaria. En una forma como tal la preparación se subdivide en dosis unitarias que contienen cantidades apropiadas de los compuestos y composiciones que se describen en el presente documento. La dosis unitaria puede ser una preparación empaquetada, conteniendo el paquete cantidades discretas de preparación, tales como comprimidos empaquetados, cápsulas y polvos en viales o ampollas. Además, la forma de dosificación unitaria puede ser una cápsula, un comprimido, un sello o una pastilla en sí misma o puede ser el número apropiado de cualquiera de estos en forma empaquetada.
Los GRA se pueden administrar de manera oral. Por ejemplo, el GRA se puede administrar como una píldora, una cápsula o una formulación líquida como se describe en el presente documento. De manera alternativa, los GRA se pueden proporcionar mediante administración parenteral. Por ejemplo, el GRA se puede administrar de manera intravenosa (por ejemplo, por inyección o infusión). Métodos adicionales de administración de los compuestos que se describen en el presente documento y las composiciones farmacéuticas o formulaciones de estos se describen en el presente documento.
En algunas realizaciones, el GRA se administra en una dosis. En otras realizaciones, el GRA se administra en más de una dosis, por ejemplo, 2 dosis, 3 dosis, 4 dosis, 5 dosis, 6 dosis, 7 dosis o más. En algunos casos, las dosis son de igual cantidad. En otros casos, las dosis son de cantidades diferentes. Las dosis se pueden aumentar o reducir en la duración de la administración. La cantidad variará de acuerdo con, por ejemplo, las propiedades de GRA. Para determinar una dosis eficaz, el GRA debe elevar el nivel de ACTH al menos dos veces en personas con función hipotalámica-pituitaria-adrenal (HPA) normal.
En algunas realizaciones, una cantidad terapéuticamente eficaz de GRA se administrará a un sujeto que ha sido diagnosticado con insuficiencia adrenal, con el fin de mejorar al menos un síntoma de la insuficiencia adrenal. En algunos casos, se puede administrar una cantidad terapéuticamente eficaz del GRA para tratar insuficiencia adrenal, por ejemplo, insuficiencia adrenal primaria o insuficiencia adrenal secundaria.
IV. Ejemplos
Ejemplo 1. Diagnóstico de hipercortisolemia
Una mujer de 45 años visita a su endocrinólogo. Parece presentar obesidad abdominal, brazos y piernas delgadas, una cara redonda colorada y un bulto gordo entre los hombros. Presenta acné y estrías de color rojizo púrpura en el cuerpo que miden más de 1 cm de ancho. Ella describe contar con piel frágil que cicatriza mal, menstruación irregular y siente, frecuentemente, cambios de humor, dolores de cabeza y una sensación crónica de cansancio. Los registros de su examen físico muestran que presenta debilidad muscular proximal y osteoporosis. Sus análisis de sangre indican que presenta niveles bajos de potasio, diabetes y presión sanguínea elevada. No ha recibido glucocorticoides exógenos antes de esta visita. Su endocrinólogo sospecha que presenta hipercortisolemia y le ordena una prueba de cortisol salival a altas horas de la noche.
Ella cumple con el requisito de no lavarse los dientes, no comer ni beber durante 30 minutos antes de la recolección de saliva. A medianoche, recolectó su saliva mediante la colocación de un hisopo en su boca, mientras giraba el hisopo, durante aproximadamente 2 minutos. La muestra se analiza mediante el uso del ID de prueba: SALCT de Mayo Clinic, continuando con el protocolo que se proporciona con la prueba. El resultado muestra que su nivel de cortisol es de 200 ng/dl, lo que indica que presenta hipercortisolemia.
Ejemplo 2. Diagnóstico del síndrome de Cushing
Después del diagnóstico de hipercortisolemia, se le ordenan pruebas adicionales para determinar si presenta síndrome de Cushing. En primer lugar, se realiza una prueba de supresión de dexametasona. Recibe el suministro de 1 mg de dexametasona a las 11 p. m. y a la mañana siguiente, se recolectan sus muestras de sangre entre las 8 a. m y las 9 a. m. El suero se recolecta de la sangre y se mide el cortisol mediante el uso del ID de prueba: CORT de Mayo Clinic (http://www.mayomedicallaboratories.com/test-catalog/Clinical+and+Interpretive/8545), de acuerdo con las instrucciones del fabricante. Su nivel de cortisol sérico es de 2,2 mcg/dl, consistente con la presencia de síndrome de Cushing.
A continuación, se ordena una recolección de orina de 24 horas para medir el cortisol libre en orina. Se recolectan 3 ml de su muestra de orina de 24 horas en un recipiente, con la adición de 10 gramos de ácido bórico como conservante. La muestra se centrifuga y se retira del precipitado antes del ensayo. El contenido de cortisol se analiza mediante el uso del ID de prueba: COCOU de Mayo Clinic, de acuerdo con las instrucciones del fabricante (http://www.mayomedicallaboratories.com/test-catalog/Specimen/82948). La prueba muestra un nivel de cortisol de 180 mcg, 4 veces el límite superior del rango normal de cortisol para la prueba: de 3,5 mcg a 45 mcg. Sobre la base del resultado de su prueba de excreción de orina de 24 horas, así como sus síntomas clínicos, recibe el diagnóstico de síndrome de Cushing. La siguiente etapa consiste en medir la ACTH para diferenciar entre el síndrome de Cushing dependiente de ACTH y el síndrome de Cushing independiente de ACTH.
Ejemplo 3. Diagnóstico del síndrome de Cushing dependiente de ACTH.
A continuación, se realiza un análisis de sangre para determinar su nivel de ACTH en plasma. Se extrae 1 ml de muestra de sangre entera de la paciente por la mañana. La sangre se centrifuga en una centrífuga refrigerada y el plasma se separa inmediatamente de las células. Se analizan 0,5 ml de la muestra de plasma para determinar la presencia de ACTH mediante el uso del ID de prueba: ACTH de Mayo Clinic, de acuerdo con las instrucciones del fabricante (http://www.mayomedicallaboratories.com/test-catalog/Specimen/8411). El resultado muestra que su ACTH en plasma es de 80 pg/ml, lo que indica que presenta síndrome de Cushing dependiente de ACTH.
Ejemplo 4. Diagnóstico de la enfermedad de Cushing.
A continuación del diagnóstico de síndrome de Cushing dependiente de ACTH, la paciente se somete a IPSS para identificar la fuente de secreción anormal de ACTH, es decir, si es pituitaria o ectópica. La administración de mifepristona y el IPSS se realizan para determinar la causa de su síndrome de Cushing dependiente de ACTH. En primer lugar, la paciente toma una dosis oral de 300 mg a 1500 mg de mifepristona a las 11 p. m. la noche anterior al IPSS. La mifepristona a esta dosis resulta suficiente para aumentar la ACTH de la glándula pituitaria al menos dos veces en personas que presentan una función normal del eje hipotalámico-pituitario-adrenal (HPA). Entre las 8 a. m. y las 10 a. m., un radiólogo intervencionista realiza un microcateterismo femoral, en el que dos microcatéteres de 0.018 pulgadas se hacen avanzar desde la vena femoral hasta los senos petrosos inferiores derecho e izquierdo (IPS). Otro microcatéter de 0.018 se inserta en la vena yugular periférica. Se administra un bolo de 5000 unidades de heparina en las venas para impedir la trombosis de senos venosos.
Después de que los microcatéteres se introducen en los senos y el bulbo yugular, se realiza una venografía de diagnóstico, en la cual se realiza una inyección rápida de contraste en un intento de lograr reflujo del contraste en el seno petroso inferior para guiar la colocación de un microcatéter. Después de confirmar la posición del microcatéter y posicionarlo bien en el IPS, se llevan a cabo dos muestreos con 5 a 10 minutos de diferencia. Las muestras de sangre se extraen del IPS y la vena yugular de manera simultánea en cada muestreo y se colocan de manera inmediata en tubos que contienen EDTA en hielo.
Se centrifuga la mitad de cada muestra de sangre durante 10 minutos a 1000 g-2000 g para retirar las células y recolectar plasma. La otra mitad se deja en reposo a temperatura ambiente durante 30 minutos para que coagule, y se obtiene el suero después de retirar el coágulo por centrifugación. Las muestras de plasma tanto de la vena yugular como del IPS se analizan para detectar ACTH mediante el uso del ID de prueba: ACTH de Mayo Clinic, como se describe anteriormente. Las muestras de suero se analizan en cuanto a prolactina mediante el uso del ID de prueba: PLPMA de Mayo Clinic, de acuerdo con las instrucciones del fabricante. Los resultados muestran que el nivel de prolactina en el IPS izquierdo de la paciente es de 25 ng/ml y en el IPS derecho es de 24 ng/ml. El nivel de prolactina en su vena yugular es de 12 ng/ml. El nivel de la ACTH en su IPS es de 800 pg/ml y de la ACTH en la vena yugular es de 200 pg/ml.
La relación de prolactina de sus IPS (tanto izquierdo como derecho) con respecto a la de la vena yugular es mayor que 1,8, lo que refleja el gradiente correcto central a periférica, confirmando, de este modo, el posicionamiento correcto del cateterismo. La relación de la ACTH de sus IPS con respecto a la de la vena yugular es mayor que 3, lo que indica que presenta enfermedad de Cushing.
Claims (15)
1. Un método de diagnóstico diferencial del síndrome de Cushing dependiente de la hormona adrenocorticotrópica (ACTH) en un paciente donde el diagnóstico diferencial se realiza entre el síndrome de ACTH ectópica y la enfermedad de Cushing, comprendiendo el método las etapas de:
(i) obtener de un paciente una concentración de ACTH en una muestra de líquido obtenida del seno venoso petroso inferior izquierdo o derecho y una concentración de ACTH a partir de líquido obtenido de una muestra venosa periférica, y
(ii) obtener una relación de concentración de ACTH a partir de las concentraciones de ACTH,
donde el paciente es un paciente con síndrome de Cushing y niveles elevados de ACTH también a quien se le ha administrado una dosis de antagonista del receptor de glucocorticoides (GRA) suficiente para aumentar la ACTH de la glándula pituitaria al menos dos veces en personas con función normal hipotalámica-pituitaria-adrenal (HPA), donde las muestras se obtuvieron al menos dos horas después de la administración de GRA,
donde una relación de concentración de ACTH mayor que 3 para la concentración de ACTH de la muestra del seno venoso inferior sobre la muestra del seno venoso periférico sirve como diagnóstico de la enfermedad de Cushing.
2. El método de la reivindicación 1 donde la muestra venosa periférica es una muestra venosa yugular.
3. El método de la reivindicación 1 donde la relación se deriva de la concentración de ACTH en una muestra de líquido obtenida de los senos venosos petrosos inferiores izquierdo y derecho.
4. El método de la reivindicación 1 donde el antagonista del receptor de glucocorticoides es un inhibidor selectivo del receptor de glucocorticoides.
5. El método de la reivindicación 1 donde se tomaron un muestreo primero y uno segundo de las concentraciones de ACTH con 5 a 10 minutos de diferencia para ambos senos venosos petrosos inferiores y una muestra venosa periférica.
6. El método de la reivindicación 1, donde el antagonista del receptor de glucocorticoides comprende una estructura principal esteroidea con al menos una fracción que contiene fenilo en la posición 11-p de la estructura principal esteroidea.
7. El método de la reivindicación 6, donde la fracción que contiene fenilo en la posición 11-p de la estructura principal esteroidea es una fracción dimetilaminofenilo.
8. El método de la reivindicación 6, donde el antagonista del receptor de glucocorticoides es mifepristona.
9. El método de la reivindicación 1, donde el antagonista del receptor de glucocorticoides se selecciona a partir del grupo que consiste en 11p-(4-dimetilaminoetoxifenil)-17a-propinil-17p-hidroxi-4,9estradien-3-ona, (11p,17p)-11-(1,3-benzodioxol-5-il)-17-hidroxi-17-(1-propinil)estra-4,9-dien-3-ona y (17a)-17-hidroxi-19-(4-metilfenil)androsta-4,9(11)-dien-3-ona.
10. El método de la reivindicación 1, donde el antagonista del receptor de glucocorticoides presenta una estructura principal no esteroidea.
11. El método de la reivindicación 10, donde la estructura principal no esteroidea se selecciona a partir de una ciclohexilpirimidina, una azadecalina fusionada, una azadecalina fusionada con heteroaril cetona, y una azadecalina fusionada con octahidro.
12. El método de la reivindicación 11, donde la estructura principal no esteroidea es una ciclohexilpirimidina que presenta la siguiente fórmula:
donde
la línea discontinua se encuentra ausente o es un enlace;
X se selecciona a partir del grupo que consiste en O y S;
R1 se selecciona a partir del grupo que consiste de cicloalquilo, heterocicloalquilo, arilo y heteroarilo, sustituido con, de manera opcional, 1 a 3 grupos R1a;
cada R1a se selecciona de manera independiente a partir del grupo que consiste en H, alquilo C1-6 , alquenilo C2-6 , alquinilo C2-6 , alcoxi C1-6, alquilo C1-6OR1b, halógeno, haloalquilo C1-6 , haloaloxi C1-6 , OR1b, NR1bR1c, C(O)R1b, C(O)OR1b, OC(O)R1b, C(O)NR1bR1c, NR1bC(O)R1c, SO2R1b, SO2NR1bR1c, cicloalquilo, heterocicloalquilo, arilo y heteroarilo;
cada R1b y R1c se selecciona de manera independiente a partir del grupo que consiste en H y alquilo C1-6;
R2 se selecciona a partir del grupo que consiste en H, alquilo C1-6 , alquilo C1-6-OR1b, alquilo C1-6 NR1bR1c y alquileno C1-6 heterocicloalquilo;
R3 se selecciona a partir del grupo que consiste en H y alquilo C1-6;
Ar es arilo, sustituido con, de manera opcional, 1 - 4 grupos R4;
cada R4 se selecciona de manera independiente a partir del grupo que consiste en H, alquilo C1-6, alcoxi C1-6 , halógeno, haloalquilo C1-6 y haloalcoxi C1-6;
L1 es un enlace o alquileno C1-6 ; y
el subíndice n es un número entero de 0 a 3,
o sales e isómeros de estos.
13. El método de la reivindicación 11, donde la estructura principal no esteroidea es una azadecalina fusionada que presenta la siguiente fórmula:
donde
L1 y L2 son miembros que se seleccionan de manera independiente a partir de un enlace y alquileno no sustituido; R1 es un miembro que se selecciona a partir de alquilo no sustituido, heteroalquilo no sustituido, heterocicloalquilo no sustituido, -OR1A, NR1CR1D, -C(O)NR1CR1D, y-C(O)OR1A, donde
R1A es un miembro que se selecciona a partir de hidrógeno, alquilo no sustituido y heteroalquilo no sustituido, R1C y R1D son miembros que se seleccionan de manera independiente a partir de alquilo no sustituido y heteroalquilo no sustituido,
donde R1C y R1D se unen, de manera opcional, para formar un anillo no sustituido con el nitrógeno al que se encuentran unidos, donde dicho anillo comprende de manera opcional un anillo adicional de nitrógeno;
R2 presenta la fórmula:
donde
R2G es un miembro que se selecciona a partir de hidrógeno, halógeno, alquilo no sustituido, heteroalquilo no sustituido, cicloalquilo no sustituido, heterocicloalquilo no sustituido, -CN y-C F 3;
J es fenilo;
t es un número entero de 0 a 5;
X es -S(O2)-; y
R5 es fenilo sustituido con, de manera opcional, 1 - 5 grupos R5A, donde
R5A es un miembro que se selecciona a partir de hidrógeno, halógeno, -OR5A1, S(O2)NR5A2R5A3, -CN, y alquilo no sustituido, donde
R5A1 es un miembro que se selecciona a partir de hidrógeno y alquilo no sustituido, y
R5A2 y R5A3 son miembros que se seleccionan de manera independiente a partir de hidrógeno y alquilo no sustituido, o sales e isómeros de estos.
14. El método de la reivindicación 11, donde la estructura principal no esteroidea es una azadecalina fusionada con heteroaril cetona que presenta la siguiente fórmula:
donde
R1 es un anillo heteroarilo que presenta de 5 a 6 miembros del anillo y de 1 a 4 heteroátomos cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S, sustituido con, de manera opcional, 1 a 4 grupos, cada uno se selecciona de manera independiente a partir de R1a;
cada R1a se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, alquilo C1-6, halógeno, haloalquilo C1-6, alcoxi C1-6, haloalcoxi C1-6, CN, N-óxido, cicloalquilo C3 -8y heterocicloalquilo C3-8;
el anillo J se selecciona a partir del grupo que consiste en un anillo cicloalquilo, un anillo heterocicloalquilo, un anillo arilo y un anillo heteroarilo, donde los anillos heterocicloalquilo y heteroarilo presentan de 5 a 6 miembros del anillo y de 1 a 4 heteroátomos, cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S; cada R2 se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, alquilo C1-6, halógeno, haloalquilo C16, alcoxi C16, haloalcoxi C1.6 , alquil C^-alcoxi C1.6 , CN, OH, NR2aR2b, C(O)R2a, C(O)OR2a, C(O)NR2aR2b, SR2a, S(O)R2a, S(O)2R2a, cicloalquilo C3-8 y heterocicloalquilo C3-8, donde los grupos heterocicloalquilo están sustituidos con, de manera opcional, 1 - 4 grupos R2c;
de manera alternativa, dos grupos R2 unidos al mismo carbono se combinan para formar un grupo oxo (=O); de manera alternativa, dos grupos R2se combinan para formar un anillo heterocicloalquilo que presenta de 5 a 6 miembros del anillo y de 1 a 3 heteroátomos, cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S, donde el anillo heterocicloalquilo está sustituido con, de manera opcional, 1 a 3 grupos R2d; cada R2a y R2b se selecciona de manera independiente a partir del grupo que consiste en hidrógeno y alquilo C1-6;
cada R2c se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, halógeno, hidroxi, alcoxi C1-6, haloalcoxi C1-6 , CN, y NR2aR2b;
cada R2d se selecciona de manera independiente a partir del grupo que consiste en hidrógeno y alquilo C1-6, o dos grupos R2d unidos al mismo átomo del anillo se combinan para formar (=O);
R3 se selecciona a partir del grupo que consiste en fenilo y piridilo, cada uno sustituido con, de manera opcional, 1 - 4 grupos R3a;
cada R3a se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, halógeno y haloalquilo C1-6 ; y
el subíndice n es un número entero de 0 a 3;
o sales e isómeros de estos.
15. El método de la reivindicación 11, donde la estructura principal no esteroidea es una azadecalina fusionada con octahidro que presenta la siguiente fórmula:
donde
R1 es un anillo heteroarilo que presenta de 5 a 6 miembros del anillo y de 1 a 4 heteroátomos cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S, sustituido con, de manera opcional, 1 - 4 grupos cada uno se selecciona de manera independiente a partir de R1a;
cada R1a se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, alquilo C1-6 , halógeno, haloalquilo C1-6 , alcoxi C1-6 , haloalcoxi C1-6, N-óxido, y cicloalquilo C3-8;
el anillo J se selecciona a partir del grupo que consiste en un anillo arilo y un anillo heteroarilo que presentan de 5 a 6 miembros del anillo y de 1 a 4 heteroátomos cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S;
cada R2 se selecciona de manera independiente a partir del grupo que consiste en hidrógeno, alquilo C1-6 , halógeno, haloalquilo C1.6 , alcoxi C1.6 , haloalcoxi C1.6 , alquil C^-alcoxi C1.6 , CN, OH, NR2aR2b, C(O)R2a, C(O)OR2a, C(O)NR2aR2b, SR2a, S(O)R2a, S(O)2R2a, cicloalquilo C3-8, y heterocicloalquilo C3-8, que presenta de 1 a 3 heteroátomos cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S;
de manera alternativa, los dos grupos R2 en átomos del anillo adyacentes se combinan para formar un anillo heterocicloalquilo que presenta de 5 a 6 miembros del anillo y de 1 a 3 heteroátomos cada uno se selecciona de manera independiente a partir del grupo que consiste en N, O y S, donde el anillo heterocicloalquilo está sustituido con, de manera opcional, 1 a 3 grupos R2c;
cada R2a, R2b y R2c se selecciona de manera independiente a partir del grupo que consiste en hidrógeno y alquilo C1-6,
cada R3a es manera independiente halógeno; y
el subíndice n es un número entero de 0 a 3
o sales e isómeros de estos.
Applications Claiming Priority (2)
| Application Number | Priority Date | Filing Date | Title |
|---|---|---|---|
| US201562204723P | 2015-08-13 | 2015-08-13 | |
| PCT/US2016/046904 WO2017027851A1 (en) | 2015-08-13 | 2016-08-12 | Method for differentially diagnosing acth-dependent cushing's syndrome |
Publications (1)
| Publication Number | Publication Date |
|---|---|
| ES2865334T3 true ES2865334T3 (es) | 2021-10-15 |
Family
ID=57983847
Family Applications (1)
| Application Number | Title | Priority Date | Filing Date |
|---|---|---|---|
| ES16836011T Active ES2865334T3 (es) | 2015-08-13 | 2016-08-12 | Método de diagnóstico diferencial de síndrome de Cushing dependiente de ACTH |
Country Status (10)
| Country | Link |
|---|---|
| US (6) | US9829495B2 (es) |
| EP (1) | EP3335043B1 (es) |
| JP (1) | JP6768789B2 (es) |
| KR (1) | KR20180052120A (es) |
| AU (1) | AU2016305092B2 (es) |
| CA (1) | CA2994422A1 (es) |
| ES (1) | ES2865334T3 (es) |
| IL (1) | IL257439B (es) |
| MX (1) | MX383318B (es) |
| WO (1) | WO2017027851A1 (es) |
Families Citing this family (16)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| US8859774B2 (en) | 2012-05-25 | 2014-10-14 | Corcept Therapeutics, Inc. | Heteroaryl-ketone fused azadecalin glucocorticoid receptor modulators |
| US12226412B2 (en) | 2012-05-25 | 2025-02-18 | Corcept Therapeutics, Inc. | Heteroaryl-ketone fused azadecalin glucocorticoid receptor modulators |
| ES2865334T3 (es) | 2015-08-13 | 2021-10-15 | Corcept Therapeutics Inc | Método de diagnóstico diferencial de síndrome de Cushing dependiente de ACTH |
| CA3055076C (en) | 2017-03-31 | 2022-02-22 | Corcept Therapeutics, Inc. | Glucocorticoid receptor modulators to treat cervical cancer |
| US11389432B2 (en) | 2018-12-19 | 2022-07-19 | Corcept Therapeutics Incorporated | Methods of treating cancer comprising administration of a glucocorticoid receptor modulator and a cancer chemotherapy agent |
| PT3897589T (pt) | 2018-12-19 | 2026-01-21 | Corcept Therapeutics Inc | Formulações farmacêuticas contendo relacorilant, um composto de azadecalina fundido com heteroaril-cetona |
| US11234971B2 (en) | 2018-12-19 | 2022-02-01 | Corcept Therapeutics Incorporated | Methods of treating cancer comprising administration of a glucocorticoid receptor modulator and a cancer chemotherapy agent |
| SG11202105765TA (en) * | 2018-12-21 | 2021-07-29 | Corcept Therapeutics Inc | Treatment of hypercoagulopathy in cushing's syndrome by administration of glucocorticoid receptor modulators |
| JP7789561B2 (ja) | 2019-02-22 | 2025-12-22 | コーセプト セラピューティクス, インコーポレイテッド | レラコリラント、ヘテロアリール-ケトン縮合アザデカリングルココルチコイド受容体調節物質の治療用途 |
| WO2021007512A1 (en) | 2019-07-11 | 2021-01-14 | Emory University | Platinum-based chemotherapy, mast binding agents, glucocorticoid receptor (gr) binding agents, and/or hsp90 binding agents for uses in treating cancer |
| EP4076470B1 (en) * | 2019-12-21 | 2025-12-03 | Corcept Therapeutics Incorporated | Treatment of, and differential diagnosis between, acth-dependent cushing's syndrome and acth-independent cushing's syndrome |
| AT18182U1 (de) * | 2020-05-04 | 2024-04-15 | Nordic Group Bv | Mifepriston in oraler Form zur Verwendung bei der Zervixreifung und Geburtseinleitung |
| WO2022134033A1 (en) | 2020-12-25 | 2022-06-30 | Corcept Therapeutics Incorporated | Methods of preparing heteroaryl-ketone fused azadecalin glucocorticoid receptor modulators |
| CN119585268A (zh) * | 2022-06-28 | 2025-03-07 | 科赛普特治疗公司 | 制备杂芳基-酮稠合的氮杂萘烷糖皮质激素受体调节剂的方法 |
| KR20250073629A (ko) | 2022-10-06 | 2025-05-27 | 코어셉트 쎄라퓨틱스 인코포레이티드 | 글루코코르티코이드 수용체 조절제의 제형 |
| WO2024092195A1 (en) | 2022-10-28 | 2024-05-02 | Corcept Therapeutics Incorporated | Treatments for amyotrophic lateral sclerosis using dazucorilant |
Family Cites Families (58)
| Publication number | Priority date | Publication date | Assignee | Title |
|---|---|---|---|---|
| US4296206A (en) | 1980-04-30 | 1981-10-20 | United States Of America | Irreversible anti-glucocorticoids |
| ZA8231B (en) | 1981-01-09 | 1982-11-24 | Roussel Uclaf | New 11 -substituted steroid derivatives, their preparation, their use as medicaments, the compositions containing them and the new intermediates thus obtained |
| US4978657A (en) | 1981-01-09 | 1990-12-18 | Roussel Uclaf | Novel 11β-substituted-19-nor-steroids |
| FR2528434B1 (fr) | 1982-06-11 | 1985-07-19 | Roussel Uclaf | Nouveaux 19-nor steroides substitues en 11b et eventuellement en 2, leur procede de preparation et leur application comme medicament |
| FR2522328B1 (fr) | 1982-03-01 | 1986-02-14 | Roussel Uclaf | Nouveaux produits derives de la structure 3-ceto 4,9 19-nor steroides, leur procede de preparation et leur application comme medicaments |
| FR2639045B2 (fr) | 1982-03-01 | 1994-07-29 | Roussel Uclaf | Nouveaux produits derives de la structure 3-ceto-delta-4,9-19-nor steroides et leur application comme medicaments |
| DE3438994A1 (de) | 1984-10-22 | 1986-04-24 | Schering AG, Berlin und Bergkamen, 1000 Berlin | Antigestagene, glukokortikoide und prostaglandine zur geburtseinleitung oder fuer den schwangerschaftsabbruch |
| FR2576025B1 (fr) | 1985-01-14 | 1987-01-23 | Roussel Uclaf | Nouveaux steroides substitues en position 10, leur procede et les intermediaires de preparation, leur application comme medicaments, les compositions pharmaceutiques les contenant |
| AU580843B2 (en) | 1985-02-07 | 1989-02-02 | Schering Aktiengesellschaft | 11``-phenyl-gonanes, their manufacture and pharmaceutical preparations containing them |
| DE3506785A1 (de) | 1985-02-22 | 1986-08-28 | Schering AG, Berlin und Bergkamen, 1000 Berlin | 11ss-n,n-dimethylaminophenyl-estradiene, deren herstellung und diese enthaltende pharmazeutische praeparate |
| US5380841A (en) | 1985-09-12 | 1995-01-10 | The Upjohn Company | Pyridinylpiperazinyl steroids |
| FR2598421B1 (fr) | 1986-05-06 | 1988-08-19 | Roussel Uclaf | Nouveaux produits 19-nor ou 19-nor d-homo steroides substitues en position 11b par un radical phenyle portant un radical alkynyle, leur procede de preparation, leur application comme medicaments et les compositions les renfermant |
| ES2015047B3 (es) | 1986-07-23 | 1990-08-01 | Akzo Nv | Nuevos derivados de 18-fenilestrano. |
| DE3625315A1 (de) | 1986-07-25 | 1988-01-28 | Schering Ag | 11ss-(4-isopropenylphenyl)-estra-4,9-diene, deren herstellung und diese enthaltende pharmazeutische praeparate |
| US4861763A (en) | 1986-09-17 | 1989-08-29 | Research Triangle Institute | 17 α-(substituted-methyl)-17β-hydroxy/esterified hydroxy steroids and their progestational use |
| US4774236A (en) | 1986-09-17 | 1988-09-27 | Research Triangle Institute | 17α-(substituted-methyl)-17β-hydroxy/esterified hydroxy steroids and pharmaceutical compositions containing them |
| US4921638A (en) | 1986-11-05 | 1990-05-01 | The Upjohn Company | 17β-cyano-9α,17α-dihydroxyandrost-4-en-3-one |
| DE3708942A1 (de) | 1987-03-18 | 1988-09-29 | Schering Ag | 19,11ss-ueberbrueckte steroide, deren herstellung und diese enthaltende pharmazeutische praeparate |
| DE3723788A1 (de) | 1987-07-16 | 1989-01-26 | Schering Ag | 11(beta)-phenyl-4,9,15-estratriene, deren herstellung und diese enthaltende pharmazeutische praeparate |
| FR2618783B1 (fr) | 1987-07-30 | 1991-02-01 | Roussel Uclaf | Nouveaux 17-aryle steroides, leurs procedes et des intermediaires de preparation comme medicaments et les compositions pharmaceutiques les renfermant |
| JP2785023B2 (ja) | 1987-12-30 | 1998-08-13 | ルセル―ユクラフ | 17α位置を置換された17β―OH―19―ノルステロイドの新誘導体、その製造方法、その薬剤としての使用及びそれを含有する製薬組成物 |
| DE3820948A1 (de) | 1988-06-16 | 1989-12-21 | Schering Ag | 10ss, 11ss-ueberbrueckte steroide |
| US4954490A (en) | 1988-06-23 | 1990-09-04 | Research Triangle Institute | 11 β-substituted progesterone analogs |
| US5348729A (en) | 1988-11-30 | 1994-09-20 | The United States Of America As Represented By The Department Of Health And Human Services | Evaluative means for detecting inflammatory reactivity |
| DD289541A5 (de) | 1989-08-04 | 1991-05-02 | ��@�K@�������������@�K@��������������@��������k�� | Verfahren zur herstellung von 11beta-aryl-16 alpha, 17 alph-cyclohexanoestra-4,9-dienen |
| US5276023A (en) | 1989-08-08 | 1994-01-04 | Roussel Uclaf | 19-nor-steroid esters |
| FR2651233B1 (fr) | 1989-08-23 | 1991-12-13 | Roussel Uclaf | Nouveaux acides omega-phenylamino alcanouiques substitues sur le noyau aromatique par un radical derive de 19-norsterouides, leur procede de preparation, leur application a titre de medicaments et les compositions les renfermant. |
| US5173405A (en) | 1990-01-23 | 1992-12-22 | The United States Of America As Represented By The Department Of Health And Human Services | Use of arsenite to reversibly block steroid binding to glucocorticoid receptors in the presence of other steroid receptors |
| US5616458A (en) | 1990-03-14 | 1997-04-01 | Board Of Regents, University Of Tx System | Tripterygium wilfordii hook F extracts and components, and uses thereof |
| DE4042004A1 (de) | 1990-12-22 | 1992-06-25 | Schering Ag | 14(beta)-h-, 14- u. 15-en-11(beta)-aryl-4-estrene |
| US5439913A (en) | 1992-05-12 | 1995-08-08 | Schering Aktiengesellschaft | Contraception method using competitive progesterone antagonists and novel compounds useful therein |
| DK0683172T3 (da) | 1994-05-19 | 1998-03-30 | Akzo Nobel Nv | 11,21-bisphenyl-19-norpregnanderivater |
| US6051573A (en) | 1994-06-28 | 2000-04-18 | Alcon Laboratories, Inc. | Treatment of GLC1A glaucoma with non-steroidal glucocorticoid antagonists |
| EP1043326A1 (en) | 1994-12-22 | 2000-10-11 | Ligand Pharmaceuticals Incorporated | Steroid receptor modulator compounds and methods |
| US5696127A (en) | 1994-12-22 | 1997-12-09 | Ligand Pharmaceuticals Incorporated | Steroid receptor modulator compounds and methods |
| IL118974A (en) | 1995-08-17 | 2001-09-13 | Akzo Nobel Nv | History 11 - (Transformed Phenyl) - Astra - 4, 9 - Diane, their preparation and pharmaceutical preparations containing them |
| AU5729098A (en) | 1996-12-24 | 1998-07-17 | Zymogenetics Inc. | Treatment agents and methods for treating type ii diabetes and symptoms of type ii diabetes |
| EP0903146A1 (en) | 1997-09-23 | 1999-03-24 | Applied Research Systems ARS Holdings N.V. | 21-Hydroy-6,19-oxidoprogesterone (210h-60p) as antiglucocorticoid |
| DE10038639A1 (de) | 2000-07-28 | 2002-02-21 | Schering Ag | Nichtsteroidale Entzündungshemmer |
| IL146057A (en) | 2000-10-27 | 2007-09-20 | Pfizer Prod Inc | A process for the preparation of modulators of a non-steroidal glucocorticoid receptor |
| AU2002366217A1 (en) | 2001-11-23 | 2003-06-10 | Akzo Nobel N.V. | Treatment of major depressive disorder using glucocorticoid receptor antagonists |
| US8543214B2 (en) | 2002-10-15 | 2013-09-24 | Medtronic, Inc. | Configuring and testing treatment therapy parameters for a medical device system |
| WO2004041214A2 (en) | 2002-11-05 | 2004-05-21 | Corcept Therapeutics, Inc. | Methods for treating migraine |
| KR101135885B1 (ko) | 2004-01-09 | 2012-04-16 | 코어셉트 쎄라퓨틱스, 잉크. | 아자데칼린 글루코코르티코이드 수용체 조절제 |
| NZ550362A (en) | 2004-03-09 | 2010-06-25 | Corcept Therapeutics Inc | Fused ring azadecalin glucocorticoid receptor modulators |
| CA2572544C (en) | 2004-07-02 | 2013-02-26 | Corcept Therapeutics, Inc. | Modified pyrimidine glucocorticoid receptor modulators |
| WO2007131041A2 (en) * | 2006-05-02 | 2007-11-15 | Corcept Therapeutics, Inc. | The use of a glucocorticoid receptor ii antagonist to treat depression in patients taking il-2 |
| AU2007309507A1 (en) | 2006-10-23 | 2008-05-02 | Merck Sharp & Dohme Corp. | 2-[1-phenyl-5-hydroxy or methoxy-4alpha-methyl-hexahydroclopenta[f]indazol-5-yl]ethyl phenyl derivatives as glucocorticoid receptor ligands |
| US8598149B2 (en) | 2007-08-30 | 2013-12-03 | Corcept Therapeutics, Inc. | Optimizing mifepristone levels in plasma serum of patients suffering from mental disorders treatable with glucocorticoid receptor antagonists |
| WO2009050136A2 (en) | 2007-10-17 | 2009-04-23 | Laboratoire Hra Pharma | Glucocorticoid receptor antagonists such as mifepristone for treating cushing' s syndrome |
| EP2429529B1 (en) | 2009-05-12 | 2015-01-14 | Corcept Therapeutics, Inc. | Solid forms and process for preparing |
| AU2012231265B2 (en) | 2011-03-18 | 2016-07-07 | Corcept Therapeutics, Inc. | Pyrimidine cyclohexyl glucocorticoid receptor modulators |
| KR102062640B1 (ko) * | 2012-05-25 | 2020-01-06 | 코어셉트 쎄라퓨틱스 인코포레이티드 | 헤테로아릴-케톤 융합된 아자데칼린 글루코코르티코이드 수용체 조절제 |
| US8859774B2 (en) | 2012-05-25 | 2014-10-14 | Corcept Therapeutics, Inc. | Heteroaryl-ketone fused azadecalin glucocorticoid receptor modulators |
| ITFI20120127A1 (it) * | 2012-06-21 | 2013-12-22 | Valpharma Internat Spa | Formulazioni per la preparazione di compresse per uso orale a rilascio immediato contenenti mifepristone a basso dosaggio, compresse così ottenute e loro processo di preparazione. |
| US20140170768A1 (en) * | 2012-12-14 | 2014-06-19 | Joel R. L. Ehrenkranz | Method for monitoring and assessing pituitary function |
| US9943526B2 (en) | 2015-04-21 | 2018-04-17 | Corcept Therapeutics, Inc. | Optimizing mifepristone levels for cushing's patients |
| ES2865334T3 (es) | 2015-08-13 | 2021-10-15 | Corcept Therapeutics Inc | Método de diagnóstico diferencial de síndrome de Cushing dependiente de ACTH |
-
2016
- 2016-08-12 ES ES16836011T patent/ES2865334T3/es active Active
- 2016-08-12 EP EP16836011.3A patent/EP3335043B1/en active Active
- 2016-08-12 WO PCT/US2016/046904 patent/WO2017027851A1/en not_active Ceased
- 2016-08-12 US US15/236,015 patent/US9829495B2/en active Active
- 2016-08-12 KR KR1020187007096A patent/KR20180052120A/ko not_active Withdrawn
- 2016-08-12 JP JP2018506539A patent/JP6768789B2/ja not_active Expired - Fee Related
- 2016-08-12 CA CA2994422A patent/CA2994422A1/en not_active Abandoned
- 2016-08-12 MX MX2018001803A patent/MX383318B/es unknown
- 2016-08-12 AU AU2016305092A patent/AU2016305092B2/en not_active Ceased
-
2017
- 2017-10-27 US US15/796,443 patent/US10006924B2/en active Active
-
2018
- 2018-02-08 IL IL257439A patent/IL257439B/en active IP Right Grant
- 2018-05-23 US US15/987,365 patent/US10495650B2/en active Active
-
2019
- 2019-11-21 US US16/690,423 patent/US11073523B2/en active Active
-
2021
- 2021-06-21 US US17/352,737 patent/US20210311079A1/en not_active Abandoned
-
2023
- 2023-06-09 US US18/208,025 patent/US20230324415A1/en not_active Abandoned
Also Published As
| Publication number | Publication date |
|---|---|
| EP3335043B1 (en) | 2021-03-31 |
| EP3335043A1 (en) | 2018-06-20 |
| US20200088745A1 (en) | 2020-03-19 |
| US20230324415A1 (en) | 2023-10-12 |
| HK1255714A1 (en) | 2019-08-23 |
| MX2018001803A (es) | 2018-05-16 |
| US11073523B2 (en) | 2021-07-27 |
| US10495650B2 (en) | 2019-12-03 |
| US20180052178A1 (en) | 2018-02-22 |
| AU2016305092A1 (en) | 2018-04-05 |
| KR20180052120A (ko) | 2018-05-17 |
| US9829495B2 (en) | 2017-11-28 |
| JP2018529941A (ja) | 2018-10-11 |
| US10006924B2 (en) | 2018-06-26 |
| CA2994422A1 (en) | 2017-02-16 |
| US20180267064A1 (en) | 2018-09-20 |
| IL257439A (en) | 2018-04-30 |
| EP3335043A4 (en) | 2019-01-16 |
| MX383318B (es) | 2025-03-13 |
| US20170045535A1 (en) | 2017-02-16 |
| JP6768789B2 (ja) | 2020-10-14 |
| WO2017027851A1 (en) | 2017-02-16 |
| US20210311079A1 (en) | 2021-10-07 |
| AU2016305092B2 (en) | 2022-01-27 |
| IL257439B (en) | 2020-08-31 |
Similar Documents
| Publication | Publication Date | Title |
|---|---|---|
| ES2865334T3 (es) | Método de diagnóstico diferencial de síndrome de Cushing dependiente de ACTH | |
| ES2861524T3 (es) | Diagnóstico diferencial del Síndrome de Cushing Ectópico | |
| ES2906778T3 (es) | Uso de antagonistas del receptor de glucocorticoides en combinación con glucocorticoides para tratar la insuficiencia suprarrenal | |
| BR112021015129A2 (pt) | Método para tratar um paciente que sofre de hipercortisolemia e um sintoma ou comorbidade da mesma | |
| JP7670462B2 (ja) | 選択的グルココルチコイドレセプターモジュレーターを使用して神経上皮腫瘍を処置する方法 | |
| EP3265127A1 (en) | Use of glucocorticoid receptor antagonist and somatostatin analogues to treat acth-secreting tumors | |
| HK1255714B (en) | Method for differentially diagnosing acth-dependent cushing's syndrome | |
| US20250360125A1 (en) | Methods and compositions for treating huntington's disease and its symptoms | |
| ES2356729T3 (es) | Uso de antogonistas específicos del receptor de glucocorticoides para el tratamiento del delirio. | |
| HK1263016B (en) | Differential diagnosis of ectopic cushing's syndrome | |
| HK1263016A1 (en) | Differential diagnosis of ectopic cushing's syndrome |